Trois méthodes utilisées pour l’aérosolthérapie : l’aérosol-doseur, l’inhalateur de poudre sèche et le nébuliseur qui peuvent être utilisées tous en ambulatoire. La nébulisation est la plus prescrite en milieu hospitalier.
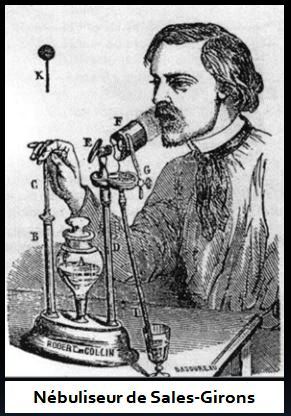
La nébulisation vient du mot latin «Nebula» qui veut dire brouillard. C’est en 1858 que le médecin Jean Sales-Girons inventa le premier nébuliseur portable. Depuis la fin du siècle dernier différents appareils électriques et électroniques, de plus en plus petits et sophistiqués, ont vu le jour. Plusieurs recommandations de bonne pratique ont été élaborées sur ce sujet [1][2].
C’est une technique thérapeutique courante en médecine mais qui n’est pas toujours bien appliquée.
D’après une enquête, faite à Paris en 2016 [3], il existe chez la plupart des soignants un manque de connaissances à propos de chacune des étapes de réalisation de la nébulisation. Les points les plus critiques identifiés concernent notamment le choix du fluide médical, les règles d’hygiène, les mésusages et un défaut de prescription. La moitié des soignants ne savent pas que les médicaments injectables ne sont pas tous nébulisables [3].
I. DÉFINITIONS :
- Aérosol : suspension stable de particules solides ou liquides de petit diamètre dans un mélange gazeux (air ou oxygène). C’est le nuage de particules que le patient inhale.
- Inhalation : pénétration de gaz et/ou de particules dans les voies respiratoires.
- Aérosolthérapie : traitement par un médicament délivré par voie d’aérosol avec aérosol-doseur, inhalateur de poudre sèche ou nébuliseur.
- Nébulisation : action de créer un aérosol à partir d’un liquide.
- Nébuliseur (dit parfois Nébulisateur) : Appareil au sein duquel se produit la nébulisation.
- Compresseur : appareil électrique comprimant l’air à la pression voulue pour déclencher la production d’aérosol dans un nébuliseur, auquel il est relié par un flexible.
- Interface patient : partie du circuit de délivrance de l’aérosol directement en contact avec le patient : embout buccal ou nasal ou masque naso-buccal.
II. LE SYSTÈME DE NÉBULISATION : La nébulisation nécessite :
La nébulisation nécessite :
1. Un compresseur ou générateur de gaz sous pression (air ou oxygène).
2. Un nébuliseur qui transforme la suspension liquide en aérosol. Il contient un récipient pour le médicament à nébuliser et relié au compresseur par une tubulure.
3. Une interface patient : l’embout buccal est préférable dans les situations non urgentes, le masque facial est destiné aux malades insuffisants respiratoires et les enfants, l’embout nasal est réservé pour les indications ORL.
Il existe trois grands modèles de nébuliseurs : pneumatiques, ultrasoniques et à membrane.
- Les appareils pneumatiques présentent l’inconvénient d’être bruyants mais ils ont l’avantage d’être compatibles avec tous les médicaments. Ils sont les plus répandus.
- Les nébuliseurs ultrasoniques : sont silencieux, en revanche les corticoïdes, les liquides visqueux ou huileux et les mélanges ne sont pas compatibles.
- Les nébuliseurs à membrane ou à tamis vibrant ont l’avantage d’être silencieux et de petite taille, mais ils sont couteux et inappropriés pour l’usage hospitalier à cause de la difficulté de désinfection.
Pour que la nébulisation soit efficace il faut que l’aérosol obtenu soit de petite taille. Les particules de diamètre > 5 microns s’arrêtent au niveau du nez et la trachée, entre 2 et 5 microns ils agissent au niveau des bronches et seules les particules < 2 microns arrivent aux alvéoles.
III. MÉDICAMENTS DE LA NÉBULISATION ET INDICATIONS :
Selon les indications thérapeutiques, les médicaments ayant l’AMM sont les suivants.
1. Traitement de l’asthme aigu sévère ou grave et des poussées aigües de BPCO :
La nébulisation est la technique de choix pour délivrer les médicaments en urgence puisque efficaces et rapides sans effets indésirables notables [4].
- les bêta-2-mimétiques :
- Terbutaline (BRICANYL®) : dosette 5 mg/2 ml - dose enfant 0,1 à 0,2 mg/kg – adulte 5 à 10 mg
- Salbutamol (VENTOLINE®) : flacon 5 mg/ml - dose enfant 50 à 150 μg/kg – adulte 5 à 10 mg
Peuvent être nébulisés avec appareil pneumatique ou ultrasonique.
Les effets indésirables sont moins fréquents que la forme injectable (tremblements, palpitations et tachycardie), une hypokaliémie est possible à forte dose.
- l’anticholinergique Bromure d’ipratropium (ATROVENT®) à utiliser toujours en association avec les bêta-2-mimétiques avec un appareil pneumatique seulement. Dose enfant : 0,25 mg - Dose adulte : 0,5 mg toutes les 8 heures.
- les corticoïdes :
- Budésonide (PULMICORT®) 1 mg/2 ml - Dose 0,5 à 2 mg par séance
- Béclométhasone (BECLOSPIN®) 1 mg/2 ml - Dose 1 à 2 mg par séance
Les corticoïdes ne sont compatibles qu’avec les nébuliseurs pneumatiques. Le patient doit rincer la bouche après la nébulisation de corticoïdes par risque d’irritation et de mycoses de la muqueuse.
2. Indications en ORL :
Pour le traitement des pathologies rhino-sinusiennes, il est recommandé d’utiliser un appareil de nébulisation avec adjonction de vibrations soniques. L’embout nasal est utilisable chez l’enfant dès l’âge 4 - 6 ans. L’aérosolthérapie est indiquée pour traiter les rhinosinusites subaiguës (4 à 12 semaines d’évolution) et chroniques (plus de 12 semaines d’évolution) et non pas pour les sinusites aigues, à raison de 2 séances de 10 minutes par jour durant 7 jours [8].
Les médicaments ayant l’AMM sont : budesonide, beclomethasone, tobramycine, colimycine.
Décongestion nasale : GOMENOL SOLUBLE® Ampoule de 5 ml. C'est une huile essentielle végétale ayant des propriétés antiseptiques et décongestionnantes (rhumes, rhinites, rhinopharyngites) – Dose 1 ampoule par séance, chez l'adulte et l'enfant de plus de 12 ans. Risque de convulsions en cas de surdosage
3. Autres indications :
- Traitement de la mucoviscidose : Dornase alfa (PULMOZYME®), Tobramycine, Colimycine avec nébuliseur pneumatique.
- Expectoration induite : Sérum salé hypertonique 7,5% avec nébuliseur ultrasonique
- Prévention de pneumocystose en cas d’immunodépression : Pentamidine (PENTACARINAT®).
- HTAP de classe III : antiagrégant plaquettaire Iloprost (VENTAVIS®)..
IV. PRÉCAUTIONS GÉNÉRALES :
• La nébulisation est un acte de soin nécessitant une prescription médicale écrite et détaillée (choix de l’appareil et du médicament, doses, dilution ou pas, durée et nombre des séances).
• Il ne faut nébuliser que les médicaments ayant l’AMM et adaptés à cette technique.
• Les solutions injectables ne sont pas conçues pour faire des aérosols et inversement. Vérifier sur l'étiquette que le produit est pour nébulisation.
• La solution doit être stérile, non huileuse et ne contenant pas d’excipients toxiques comme les sulfites qui risquent de provoquer une réaction allergique ou irritation bronchique.
• La dilution se fait avec du sérum salé physiologique pour avoir un volume de 5 ml maximum dans le nébuliseur. Il ne faut jamais utiliser l’eau distillée.
• Il faut utiliser de l’air comme propulseur en cas de BPCO et de l’oxygène 6-8 litres dans l’asthme.
• La nébulisation dure en moyenne 10 à 15 minutes. Le patient doit être assis durant la séance. Vérifier l'existence de brouillard inhalé par le patient.
• En cas d’utilisation de masque facial il faut enlever les crèmes et produits cosmétiques du visage par risque de brulures avec l’oxygène.
• Comme tous les actes de soins il faut respecter les règles d’hygiène (lavage des mains, prélèvement du médicament avec asepsis)
• Le nettoyage du système de nébulisation après usage est une procédure importante. Démonter le système, laver à l’eau chaude savonneuse, désinfection et séchage puis ranger à sec et à l’abri de la poussière. Ne pas réutiliser le matériel sans nettoyage préalable.
RÉFÉRENCES BIBLIOGRAPHIQUES :
- DAUTZENBERG B, et al. : Bonnes pratiques de l’aérosolthérapie par nébulisation. Rev Mal Respir 2007; 24 : 751-7
- BOE J et al.: European Respiratory Society Task Force on the use of nebulizers. European Respiratory Society Guidelines on the use of nebulizers. Eur Respir J 2001;18: 228-42
- EYCHENNE N, et al. : Évaluation des connaissances et des pratiques de la nébulisation par les soignants. Revue des Maladies Respiratoires (2016), Elsevier dx.doi.org/10.1016/j.rmr.2016.10.006
- SFMU, SRLF : Prise en charge de l’exacerbation sévère d’asthme. Recommandations formalisées d’experts communes 2018.
- CAROLINE RADAN : L’aérosolthérapie dans le traitement des troubles respiratoires. Actualités pharmaceutiques, n° 566, mai 2017, 35-39
- THOMAS ROTHE : Thérapie par inhalation, partie 1: principes physiques et systèmes. Forum Med Suisse 2014;14(20):402–406
- THOMAS ROTHE : Thérapie par inhalation, partie 2: technique d’inhalation et principes actifs. Forum Med Suisse 2014;14(21):426–430
- V. PRULIÈRE-ESCABASSE et al. : Consensus document for prescription of nebulization in rhinology. European Annals of Otorhinolaryngology, Head and Neck diseases 131 (2014) 371–374
©2018 - efurgences