Les staphylocoques sont des bactéries gram positif fréquemment retrouvées dans l’environnement et dans la flore cutanée et muqueuse, en particulier les narines. Elles sont responsables de diverses pathologies communautaires et d’infections hospitalières nosocomiales plus ou moins graves.
Le traitement de ces infections est devenu de plus en plus difficile à cause de l’émergence de souches multi-résistantes, un phénomène observé à l’hôpital et en ville.
Cet article est une mise au point sur les principales manifestations cliniques et l’antibiothérapie des infections staphylococciques en se limitant à la prise en charge ambulatoire en médecine générale.
Le staphylocoque doré (Staphylococcus aureus) est la souche la plus fréquemment rencontrée en pathologie humaine et animale.
Depuis la découverte, en 1961, d’une antibiotique pénicilline du groupe M appelée Méticilline, on a distingué deux variétés selon la sensibilité :
- Les souches Staphylococcus Aureus Sensibles à la Méticilline dites Méti-S (ou SASM), sensibles également aux pénicillines M.
- Les souches Staphylococcus Aureus Résistantes à la Méticilline dites Méti-R (ou SARM). De fréquence de plus en plus élevée, ils provoquent des infections graves chez les sujets immunodéprimés et notamment des septicémies nosocomiales.
I. Les antibiotiques anti staphylocoque Méti-S (SASM) :
1) Pénicillines du groupe M :
- Oxacilline (BRISTOPEN®) : la forme orale n’est plus commercialisée depuis 2011 à cause de ses propriétés pharmacocinétiques et pharmacodynamiques médiocres. La forme injectable en IV est prescrite à la dose de 8 à 12 g/jour (enfant : 100 à 200 mg/kg/jour), répartis en 4 à 6 administrations.
- Cloxacilline (ORBENINE®) : la posologie est de 50 mg/kg/jour per os en 3 prises journalières, sans dépasser 3 à 4 g/jour.
- Flucloxacilline (FLOXAPEN®) : une gélule 500 mg par voie orale X 3 à 4 fois par jour. Suspension buvable 25 à 50 mg/kg/jour chez l’enfant. En perfusion IV : 2 à 8 g par jour en 3 ou 4 administrations.
2) Pénicillines du groupe A :
- Amoxicilline/Acide clavulanique (AUGMENTIN®) : 2 à 3 g par voie orale (enfant : 25-50 mg/Kg/jour). En injection IV lente : 2 à 6 g/jour (100 à 200 mg/Kg/jour chez l’enfant). Il est actif sur les staphylocoques Méti-S et sur le streptocoque.
3) Les synergistines :
Pristinamycine (PYOSTACINE®) : presque toujours active dans les infections à Staphylococcus aureus méti-S et les Streptococcus pyogènes. C’est une alternative en cas d’allergie aux pénicillines. La dose per os est de 2 à 3 g/jour.
4) Acide fusidique :
L’acide Fusidique (FUCIDINE®) est prescrit dans les infections cutanées, osseuses et articulaires, préférentiellement en association pour éviter la sélection de staphylocoques résistants. La forme orale (comprimés à 250 mg) est prescrite à la dose de 1 à 1,5 g/jour en 2 à 3 prises chez l’adulte et en suspension buvable, 40 à 60 mg/kg/jour, chez l’enfant de moins de 6 ans.
Ce médicament est contre indiqué chez les patients traités par les statines à cause d’un risque d'atteinte musculaire. Il n’est pas actif sur les infections urinaires.
5) Autres alternatives :
D’autres antibiotiques sont d’efficacité inconstante sur le staphylocoque aureus et sont de recours en cas d’allergie ou de pénurie des pénicillines M.
On peut citer la Céfazoline (CEFAZOLINE®, CEFAZOL®), la Gentamicine, les macrolides, les lincosamines (LINCOMYCINE®, CLINDAMYCINE®), le Triméthoprim-sulfaméthoxazole (BACTRIM®, EUSAPRIM®) et la Rifampicine.II. Les antibiotiques anti staphylocoque Méti-R (SARM) :
6) Antibiotiques à action locale :
- L’acide Fusidique (FUCIDINE®) : existe en pommade, crème dermique et en gel ophtalmique.
- Le Mupirocine (BACTROBAN®) : pommade dermique.
Ces médicaments sont indiqués pour certaines infections cutanées superficielles et peu étendues.
II. Les antibiotiques anti staphylocoque Méti-R (SARM) :
Les infections graves par staphylocoques (septicémie, endocardites, ostéites, pneumopathies,...) nécessitent un prélèvement pour identifier le germe en cause et sa sensibilité aux antibiotiques. Le traitement est hospitalier et multidisciplinaire.
Dans les formes graves on a recours à des antibiotiques comme les glycopeptides (VANCOMYCINE®), la Ceftaroline (ZINFORO®) ou le Linézolide (ZYVOXID®). Le choix est guidé par l’antibiogramme.
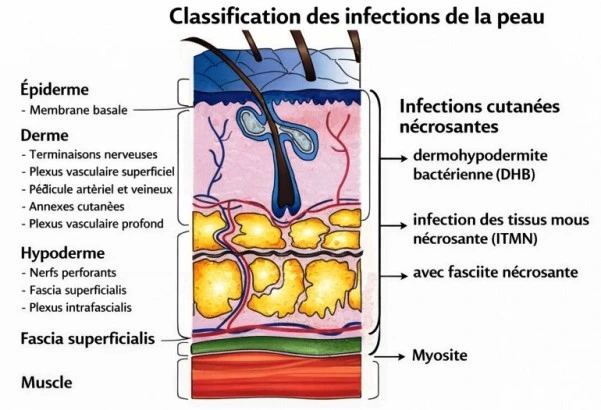
III. Diagnostic et traitement des infections courantes à staphylocoque
1) Infections cutanées :
Les infections cutanées sont classées selon la localisation et la profondeur de l’atteinte. Les agents infectieux responsables sont habituellement le staphylocoque aureus ou le streptocoque pyogène. Pour ce dernier, les infections courantes comme l’érysipèle ont pour traitement de référence l’Amoxicilline en ville ou la Peni G en hospitalier.
Le staphylocoque est responsable des infections purulentes comme le furoncle, l’abcès ou la staphylococcie maligne de la face. Il existe cependant un spectre commun, la même lésion peut être causée par l’un ou l’autre germe
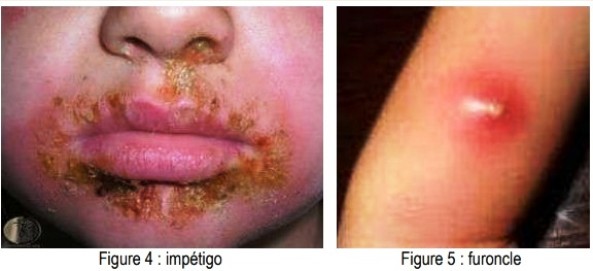
IMPÉTIGO :
Infection superficielle de la peau, fréquente chez l’enfant, très contagieuse ++, Causée par staphylocoque (70%) ou streptocoque (30%)
CAT : Mesures d’hygiène corporelle et vestimentaires.
- Étendue faible : antiseptiques (chlorhexidine, Bétadine), antibiothérapie topique (Mupirocine ou fucidine pommade pendant 5 jours)
- Étendue importante : Amoxicilline/Acide clavulanique ou Pristinamycine ou Pénicilline M.
FOLLICULITE :
Infection du follicule pilo-sébacé, papule puis vésicule purulente. Staphylocoque aureus ++
Formes particulières : orgelet, sycosis
CAT : Idem impétigo
FURONCLE :
Folliculite profonde et nécrosante, Furonculose : localisation multiple. Anthrax : conglomérat de plusieurs furoncles. Terrain immunodéprimé, à rechercher (diabète)
CAT : Traitement local dans les formes simples. Incision chirurgicale si collection. Antibiotiques anti staph si multiple, forme compliquée ou terrain immunodéprimé.
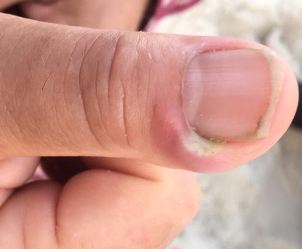 PANARIS (TOURNIOLE) :
PANARIS (TOURNIOLE) :
Infection du repli unguéal : érythème, œdème, douleur. Évolue vers la collection purulente et le phlegmon des gaines et des tendons. Causes : strepto ou staph
CAT : Traitement local et antibiotiques parfois efficaces durant les premières 48 h (stade inflammatoire) - Traitement chirurgical en cas de collection
MORSURES :
Infection staph, strepto, anaérobies et autres - Risque de tétanos et de la rage ++
CAT : Soins locaux - Amoxicilline/Acide clavulanique ou Pristinamycine
STAPHYLOCOCCIE MALIGNE DE LA FACE :
Altération de l’état général, fièvre, œdème du visage, placard érythémateux, possible cordon veineux induré, Complication majeure : thrombophlébite du sinus caverneux
Risque vital engagé - Traitement hospitalier en urgence
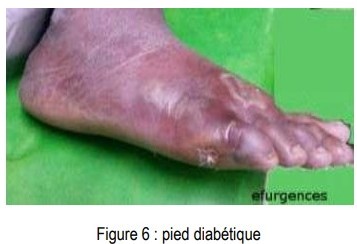 PIED DIABÉTIQUE :
PIED DIABÉTIQUE :
La lésion est variable allant de la simple inflammation à la suppuration et l’ostéite.
Germes variables : staphylocoque, streptocoque, bacilles Gram négatif et anaérobies
Soins locaux dans le stade inflammatoire.
Antibiotiques si signes d’infection, par exemple : Amoxicilline/Acide clavulanique ou Clindamycine ou Pristinamycine, + Fucidine + Métronidazole (FLAGYL®), pendant 15 jours.
Traitement multidisciplinaire hospitalier si signes de complications.
2) Infections urinaires :
Les germes le plus souvent responsables des infections urinaires communautaires sont l’E. Coli dans 80 à 90% des cas. Le staphylocoque saprophyticus est retrouvé dans moins de 4% des cas (variable selon les pays). Il est responsable de cystites chez la femme jeune avec nitrites négatives au test par les bandelettes urinaires. Le staphylocoque saprophyticus est résistant au Fosfomycine-trométamol (MONURIL®).
Les antibiotiques de choix sont la Nitrofurantoïne (FURADANTINE®) à 100 mg par voie orale deux fois par jour pendant cinq jours ou le BACTRIM® ou les fluoroquinolones (Ofloxacine, Ciprofloxacine pendant trois jours).
3) Intoxications alimentaires :
Les toxines élaborées par les staphylocoques peuvent provoquer une intoxication alimentaire (vomissements, diarrhée, douleurs intestinales intenses) caractérisée par une incubation courte (de 1 à 6 heures après ingestion). Dans la plupart des cas, la maladie est de courte durée, ne durant qu’un jour ou deux. Elle est causée par la consommation d’aliments contaminés (lait, viande). La toxine n’est pas détruite par la chaleur.
Les antibiotiques n’ont pas d’effet sur la toxine et ne sont donc pas utiles.
4) Plaies, brulures et escarres :
Les bactéries en cause sont variées. Le traitement essentiel est le nettoyage avec l’eau de robinet et le savon (++), détersion des plaies infectées et antiseptiques. Les antibiotiques ne sont prescrits que dans des cas particuliers à risque ou en présence de signes généraux.
IV. Conclusion :
Les infections à staphylocoque sont fréquentes et de manifestations cliniques variées. Les conséquences sont souvent bénignes en ville mais plus graves en hospitalier principalement nosocomiales. L’émergence de souches résistantes aux antibiotiques usuels est un problème de santé publique qui doit nous inciter à actualiser la prise en charge et faire le bon choix thérapeutique.
La prévention est essentielle en respectant l’hygiène corporelle et vestimentaire et en incitant le personnel à pratiquer le lavage systématique des mains avant tout acte de soins. Il est également important d'éviter tout contact non protégé avec les plaies ou les bandages.
Prévenir la contagiosité : éviction scolaire en cas d’impétigo et arrêt de travail pour les cuisiniers porteurs de staphylococcie cutanée.
![]() Téléchargez en PDF cet article : L’antibiothérapie des infections à staphylocoques
Téléchargez en PDF cet article : L’antibiothérapie des infections à staphylocoques
© Dr M. Gazzah - efurgences.net

