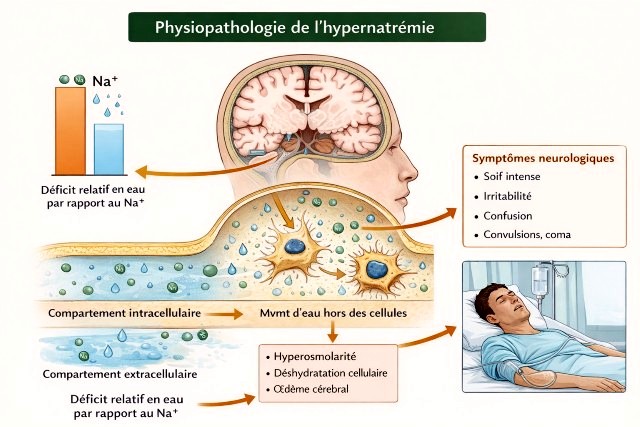
1. Définition et physiopathologie
L’hypernatrémie est définie par une concentration plasmatique de sodium supérieure à 145 mmol/L. Elle correspond à un état d’hyperosmolarité extracellulaire secondaire à un déficit relatif en eau corporelle totale par rapport au sodium. Dans la majorité des cas, l’hypernatrémie est liée à :
- une perte d’eau libre
- une diminution de l’apport hydrique
plutôt qu’à un excès d’apport en sodium.
L’augmentation de l’osmolarité plasmatique provoque un déplacement de l’eau intracellulaire vers le compartiment extracellulaire, entraînant une déshydratation cellulaire, particulièrement au niveau cérébral, responsable des manifestations neurologiques.
La prévalence est estimée à :
- 0,5–1 % dans la population générale
- jusqu’à 10 % en soins intensifs.
2. Diagnostic
2.1 Diagnostic biologique
- Le diagnostic repose sur : natrémie > 145 mmol/L et augmentation de l’osmolalité plasmatique.
- Les examens complémentaires incluent : osmolarité plasmatique, osmolarité urinaire, sodium urinaire, fonction rénale, glycémie.
2.2 Évaluation clinique
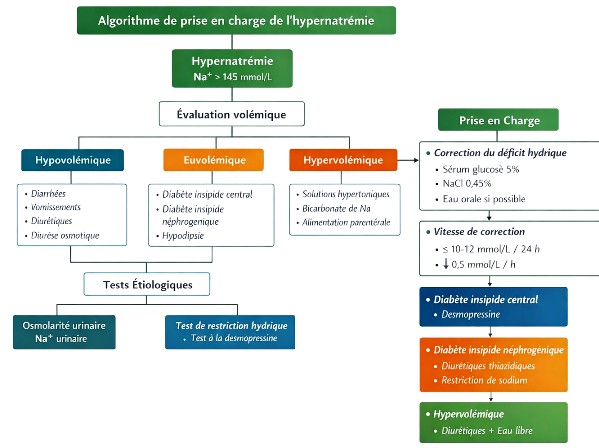
L’évaluation clinique doit rechercher le statut volémique, permettant de classer l’hypernatrémie en :
- Hypovolémique
- Euvolémique
- Hypervolémique
- Les signes cliniques sont principalement neurologiques : soif intense, irritabilité, confusion, convulsions, coma.
- La sévérité dépend de : la rapidité d’installation et le niveau de natrémie.
2.3 Examens étiologiques
Lorsque l’étiologie n’est pas évidente, certaines explorations peuvent être nécessaires :
- mesure du volume urinaire
- test de restriction hydrique
- test à la desmopressine
Ces examens permettent notamment de différencier le diabète insipide central du diabète insipide néphrogénique.
3. Étiologies
L’hypernatrémie résulte généralement d’un déséquilibre hydrique. Les causes peuvent être classées selon le statut volémique.
3.1 Hypernatrémie hypovolémique
Correspond à une perte conjointe d’eau et de sodium avec prédominance de la perte hydrique.
Causes principales :
- diarrhées
- vomissements
- sudation excessive
- diurétiques
- diurèse osmotique (hyperglycémie, mannitol)
- pertes cutanées (brûlures).
3.2 Hypernatrémie euvolémique
Elle est principalement liée à une perte d’eau pure.
Causes principales :
- diabète insipide central
- diabète insipide néphrogénique
- hypodipsie primaire
- troubles du centre de la soif.
3.3 Hypernatrémie hypervolémique
Plus rare, elle est due à un excès d’apport sodé.
Causes possibles :
- perfusion de solutions hypertoniques
- bicarbonate de sodium hypertonique
- alimentation parentérale mal équilibrée.
| Statut volémique | Mécanisme | Étiologies principales | |
| Hypernatrémie hypovolémique |
Perte d’eau et de sodium avec prédominance de la perte d’eau |
Pertes digestives : Diarrhées sévères, vomissements | |
| Pertes cutanées : Sudation excessive, brûlures étendues | |||
| Pertes rénales : Diurétiques (anse), diurèse osmotique (hyperglycémie, mannitol) | |||
| Pertes mixtes : Drainages digestifs, fistules | |||
| Hypernatrémie euvolémique |
Perte d’eau libre sans perte significative de sodium |
Diabète insipide central : Traumatisme crânien, tumeur hypothalamique, chirurgie hypophysaire | |
| Diabète insipide néphrogénique : Lithium, hypercalcémie, hypokaliémie | |||
| Apport hydrique insuffisant : Hypodipsie, troubles du centre de la soif | |||
| Pertes insensibles augmentées : Fièvre, ventilation mécanique | |||
| Hypernatrémie hypervolémique |
Gain excessif de sodium |
Apport iatrogène de sodium : Perfusion NaCl hypertonique, bicarbonate de sodium | |
| Nutrition parentérale hypertonique : Solutions riches en sodium | |||
| Intoxication sodée : Ingestion massive de sel | |||
| Hyperaldostéronisme sévère (rare) : Syndrome de Cushing, hyperaldostéronisme primaire | |||
4. Traitement de l'hypernatrémie
Le traitement comporte deux principes fondamentaux :
- correction du déficit hydrique
- traitement de la cause sous-jacente
4.1 Correction du déficit en eau libre
Le calcul du déficit hydrique peut être estimé par la formule :
Déficit en eau (L) = TBW × [(Na mesuré / 140) − 1]
où TBW correspond à l’eau corporelle totale.
Le traitement repose sur :
- administration d’eau orale
- ou solutions hypotoniques IV (glucose 5 %, NaCl 0,45 %).
4.2 Vitesse de correction
La correction doit être progressive, particulièrement si l’hypernatrémie est chronique. Recommandations habituelles :
- diminution maximale ≈ 0,5 mmol/L par heure
- ou ≤ 10–12 mmol/L par 24 heures.
Une correction trop rapide peut entraîner :
- œdème cérébral
- convulsions
- lésions neurologiques.
4.3 Traitement spécifique selon l’étiologie
- diabète insipide central : desmopressine
- diabète insipide néphrogénique : thiazidiques, restriction sodée
- hypernatrémie hypervolémique : diurétiques + eau libre
- déshydratation sévère : restauration initiale du volume intravasculaire par soluté isotonique.
Conclusion
L’hypernatrémie est un trouble électrolytique potentiellement grave résultant principalement d’un déficit en eau libre. Le diagnostic repose sur la mesure de la natrémie et l’évaluation du statut volémique. L’identification de l’étiologie est essentielle pour orienter la prise en charge. Le traitement consiste principalement en une correction progressive du déficit hydrique associée à la prise en charge de la cause sous-jacente. Une surveillance étroite est indispensable afin d’éviter les complications neurologiques liées à une correction trop rapide.
Bibliographie
- Lewis JL. Hypernatremia. MSD Manual Professional Edition. 2025.
- Verbalis JG, et al. Diagnosis and treatment of hypernatremia. Best Pract Res Clin Endocrinol Metab. 2025.
- Adrogué HJ, Madias NE. Hypernatremia. N Engl J Med. 2000.
- Mount DB. Fluid and electrolyte disturbances. In: Harrison’s Principles of Internal Medicine.
- StatPearls Publishing. Hypernatremia. NCBI Bookshelf. 2023.
- Sterns RH. Disorders of plasma sodium. N Engl J Med.
- Medscape. Hypernatremia: Pathophysiology and management.


