- Affichages : 253

La surcharge des services d’urgence (emergency department overcrowding) se définit comme une situation dans laquelle la demande excède les capacités disponibles en ressources humaines et matérielles [6]. Ce phénomène est désormais reconnu comme un problème global affectant les systèmes de santé dans les pays développés et en développement [2].
L’augmentation continue des passages aux urgences, associée à une diminution des capacités hospitalières, a conduit à une saturation chronique des SU [3]. Cette situation a des conséquences importantes sur la qualité des soins, la sécurité des patients et les conditions de travail du personnel médical.
1. Données épidémiologiques
Dans les pays de l’OCDE, la fréquentation moyenne des urgences est de 31 passages pour 100 habitants/an, avec des variations importantes entre pays [3]. Certains systèmes de santé présentent des taux supérieurs à 60 passages/100 habitants/an [3].
Le taux d’occupation hospitalière dépasse fréquemment 85 %, seuil au-delà duquel le risque de saturation augmente significativement [3].
Par ailleurs, environ 10 à 30 % des consultations aux urgences sont considérées comme inappropriées [7].
2. Motifs de consultation
Les motifs de recours aux urgences sont hétérogènes et incluent :
- Urgences vitales : infarctus du myocarde, accident vasculaire cérébral, détresse respiratoire
- Urgences relatives : douleurs abdominales, infections bénignes, traumatismes mineurs
- Consultations non urgentes : pathologies bénignes relevant de la médecine générale
Les consultations non urgentes sont souvent liées à un accès insuffisant aux soins primaires [7].
3. Causes de la surcharge
a. Facteurs liés à la demande
- Vieillissement de la population
- Augmentation des maladies chroniques
- Recours inapproprié aux urgences
- Difficultés d’accès aux soins de première ligne [2,7]
b. Facteurs liés à l’offre de soins
- Manque de lits d’hospitalisation
- Retard dans les sorties hospitalières
- Sous-effectif médical et paramédical
Le phénomène d’access block (absence de lits disponibles) est identifié comme la cause principale de la surcharge [6].
c. Facteurs structurels
- Réduction du nombre de lits hospitaliers
- Contraintes budgétaires
- Crises sanitaires (ex : pandémie COVID-19) [2]
4. Conséquences
a. Conséquences cliniques
La surcharge des urgences est associée à une augmentation de la mortalité hospitalière et des complications [1]. Elle entraîne également des retards diagnostiques et thérapeutiques.
b. Conséquences organisationnelles
- Allongement des délais d’attente
- Diminution de la qualité des soins
- Engorgement hospitalier global [10]
c. Conséquences humaines
- Burn-out des professionnels de santé
- Insatisfaction des patients
- Dégradation de la relation médecin-patient
Tableau 1 : Causes et conséquences de la surcharge des services d’urgence
| Catégorie | Causes principales | Conséquences associées |
| Facteurs liés à la demande | Vieillissement de la population | Augmentation des admissions complexes |
| Maladies chroniques multiples | Allongement du temps de prise en charge | |
| Accès limité aux soins primaires | Augmentation des consultations inappropriées | |
| Recours direct aux urgences | Engorgement des flux patients | |
| Facteurs liés à l’offre de soins | Manque de lits d’hospitalisation (access block) | Retard d’hospitalisation |
| Retards de sortie des patients | Occupation prolongée des box d’urgence | |
| Sous-effectif médical et paramédical | Diminution de la qualité des soins | |
| Organisation inefficiente | Allongement des délais d’attente | |
| Facteurs structurels | Réduction des capacités hospitalières | Saturation chronique |
| Contraintes budgétaires | Limitation des ressources disponibles | |
| Crises sanitaires (ex : COVID-19) | Pics de fréquentation brutaux | |
| Conséquences cliniques | — | Augmentation de la mortalité [1] |
| — | Retard diagnostique et thérapeutique | |
| — | Augmentation des complications | |
| Conséquences organisationnelles | — | Temps d’attente prolongés [10] |
| — | Diminution de la qualité des soins | |
| — | Désorganisation des services hospitaliers | |
| Conséquences humaines | — | Burn-out des professionnels |
| — | Insatisfaction des patients | |
| — | Dégradation de la relation médecin-pat |
5. Solutions
a. Renforcement des soins primaires
Le développement de la médecine de ville et des structures de soins non programmés permet de réduire les consultations inappropriées [7].
b. Optimisation du flux hospitalier
- Augmentation des lits d’aval
- Réduction de la durée moyenne de séjour
- Création d’unités d’hospitalisation de courte durée
c. Réorganisation des services d’urgence
- Tri infirmier avancé
- Circuits rapides pour pathologies bénignes
- Protocolisation des prises en charge
d. Innovations technologiques
- Outils de prédiction des flux
- Télémédecine
- Dossiers médicaux partagés
e. Approche systémique
Les recommandations internationales soulignent la nécessité d’une coordination entre soins primaires et hospitaliers [6].
Tableau 2 : Solutions à la surcharge des urgences
| Intervention | Description | Impact principal |
| Renforcement des soins primaires | Accès amélioré à la médecine générale, centres de soins non programmés | Réduction des consultations inappropriées |
| Triage infirmier avancé | Infirmier orientant et priorisant les patients dès l’accueil | Réduction des délais d’attente |
| Circuits courts (fast-track) | Filières dédiées aux pathologies bénignes | Diminution du temps de séjour aux urgences |
| Unités d’hospitalisation de courte durée (UHCD) | Hospitalisation < 24–48h pour observation | Réduction de l’engorgement |
| Augmentation des lits d’aval | Disponibilité accrue de lits hospitaliers | Diminution de l’access block |
| Optimisation des sorties hospitalières | Planification anticipée des sorties | Fluidification du flux hospitalier |
| Télémédecine et télétriage | Orientation à distance des patients | Réduction des passages non urgents |
| Outils prédictifs (IA) | Anticipation des pics d’activité | Amélioration de la gestion des flux |
| Protocoles standardisés | Prise en charge codifiée (douleur, AVC, etc.) | Réduction des délais de prise en charge |
| Coordination ville–hôpital | Parcours patient intégré | Réduction de la surcharge globale |
| Augmentation des effectifs | Recrutement de personnel médical et paramédical | Amélioration qualité et sécurité des soins |
Discussion
La surcharge des urgences est un phénomène multifactoriel résultant d’un déséquilibre entre l’offre et la demande de soins. Les données internationales montrent que les systèmes les plus performants reposent sur :
- un accès structuré aux soins primaires
- une gestion efficace des lits hospitaliers
- une organisation fluide des parcours patients
Les solutions centrées uniquement sur les services d’urgence sont insuffisantes. Une réforme globale du système de santé est nécessaire pour améliorer la situation.
Conclusion
La surcharge des services d’urgence constitue un défi majeur pour les systèmes de santé modernes. Elle est associée à des conséquences cliniques, organisationnelles et humaines importantes.
Une réponse efficace repose sur une approche intégrée incluant le renforcement des soins primaires, l’optimisation des ressources hospitalières et l’innovation organisationnelle et technologique.
Références
- Chang H, Ko E, Lee JH, Kim M. Emergency department crowding: a national data report. Clin Exp Emerg Med. 2024;11(4):331-334. DOI: 10.15441/ceem.24.337
- Sartini M, Carbone A, Demartini A, et al. Overcrowding in emergency department: causes, consequences and solutions. Healthcare. 2022;10(9):1625. DOI: 10.3390/healthcare10091625
- Pearce S, Marchand T, Shannon T, et al. Emergency department crowding: an overview of reviews describing measures, causes, and harms. Intern Emerg Med. 2023;18(4):1137-1158. DOI: 10.1007/s11739-023-03239-2
- Morley C, Unwin M, Peterson GM, et al. Emergency department crowding: a systematic review of causes, consequences and solutions. PLoS One. 2018;13(8):e0203316. DOI: 10.1371/journal.pone.0203316
- Herzog A, Luster M, Keller Lang DI, Slankamenac K. Emergency department overcrowding: Swiss application of EDWIN index and risk factors. Front Public Health. 2025;13:1691633. DOI: 10.3389/fpubh.2025.1691633
- Peyravi M, Ebrahimi M, Hamyali Ainvand M. Strategies to mitigate emergency department overcrowding. EXCLI J. 2025;24:198-200. DOI: 10.17179/excli2024-8044
- Pearce S, Marr E, Shannon T, et al. Overcrowding in emergency departments: global solutions and outcomes. Intern Emerg Med. 2024;19(2):483-491. DOI: 10.1007/s11739-023-03477-4
- Lindner G, Woitok BK. Emergency department overcrowding: analysis and strategies. Wien Klin Wochenschr. 2021;133:229-233. DOI: 10.1007/s00508-019-01596-7
- Kenny JF, Chang BC, Hemmert KC. Factors affecting emergency department crowding. Emerg Med Clin North Am. 2020;38(3):573-587. DOI: 10.1016/j.emc.2020.04.001
- Jones S, Moulton C, Swift S, et al. Association between delays to admission and mortality. Emerg Med J. 2022;39(3):168-175. DOI: 10.1136/emermed-2021-211572
©2026 - efurgences.net
- Affichages : 85

Problématique : optimisation des coûts en médecine d’urgence en réduisant les examens complémentaires inutiles sans compromettre la sécurité diagnostique.
1. Introduction
Les services d’urgence constituent un environnement clinique caractérisé par une forte incertitude diagnostique, une contrainte temporelle importante et une pression médico-légale élevée. Dans ce contexte, les cliniciens ont tendance à recourir de manière extensive aux examens complémentaires afin de réduire le risque d’erreur diagnostique, conduisant à une pratique souvent qualifiée de « médecine défensive » [1].
Cependant, cette stratégie n’est pas sans conséquences. Elle entraîne une augmentation des coûts de santé, une saturation des ressources hospitalières et une exposition accrue des patients à des effets indésirables. Le défi consiste donc à atteindre un équilibre entre la réduction des examens inutiles (overuse) et la prévention des erreurs diagnostiques (underuse), concept central dans la notion de soins à forte valeur ajoutée [2].
2. Ampleur et conséquences de la surutilisation
2.1 Prévalence des examens inutiles
Plusieurs études internationales estiment que :
- 20 à 50 % des examens d’imagerie seraient inappropriés ou de faible valeur [3]
- environ 15 à 30 % des tests biologiques seraient inutiles [4]
Dans les services d’urgence, cette proportion peut être encore plus élevée en raison de la pression décisionnelle et du manque d’informations antérieures sur le patient.
Tableau comparatif des examens complémentaires
| Examen | Indications principales | Coût approximatif (€) | Valeur diagnostique | Limites / Risques | Pertinence (HAS/NICE) |
| NFS (numération formule sanguine) | Infection, anémie, inflammation | 5–15 € | ⭐⭐ | Peu spécifique | À cibler selon contexte clinique |
| CRP | Syndrome inflammatoire | 10–20 € | ⭐⭐ | Non spécifique | Pas systématique |
| Ionogramme sanguin | Troubles hydro-électrolytiques | 10–25 € | ⭐⭐⭐ | Interprétation clinique nécessaire | Indiqué si suspicion clinique |
| Troponine | Syndrome coronarien aigu | 20–40 € | ⭐⭐⭐⭐ | Faux positifs possibles | Indispensable si douleur thoracique |
| D-dimères | Embolie pulmonaire | 20–40 € | ⭐⭐⭐⭐ (si faible risque) | Faible spécificité | À utiliser avec score clinique |
| Radiographie thoracique | Pneumopathie, IC, traumatisme | 30–80 € | ⭐⭐⭐ | Sensibilité limitée | Première intention |
| Scanner (TDM) | Traumatisme, EP, AVC | 100–300 € | ⭐⭐⭐⭐⭐ | Irradiation élevée | À réserver selon critères |
| IRM | Neurologie, rachis | 200–500 € | ⭐⭐⭐⭐⭐ | Disponibilité limitée | Indication ciblée |
| Échographie (POCUS) | Abdominal, cardiaque, pleural | 0–50 € | ⭐⭐⭐⭐ | Opérateur dépendant | Fortement recommandée |
| Gaz du sang | Détresse respiratoire | 20–50 € | ⭐⭐⭐⭐ | Invasif | Indiqué si urgence vitale |
| ECG | Douleur thoracique | 5–20 € | ⭐⭐⭐⭐⭐ | Dépend de l’interprétation | Systématique si indication |
Des examens complémentaires (ex. CRP, NFS, bilans biologiques systématiques, radiographies non ciblées) sont à faible valeur isolée et doivent être guidés par le contexte clinique
2.2 Conséquences cliniques
La surprescription entraîne :
- une augmentation du risque d’irradiation (notamment liée à la tomodensitométrie) [5]
- la découverte d’incidentalomes conduisant à des investigations supplémentaires (cascade diagnostique) [6]
- une augmentation des faux positifs, générant anxiété et traitements inutiles
2.3 Impact organisationnel et économique
Les examens inutiles contribuent à :
- l’allongement du temps de passage aux urgences [7]
- la surcharge des services d’imagerie et de biologie et par conséquent l'allongement de la durée de sejour
- l’augmentation globale des dépenses de santé
3. Déterminants de la surprescription
3.1 Facteurs liés aux médecins
- Incertitude diagnostique et crainte de l’erreur
- Pression médico-légale (médecine défensive)
- Méconnaissance ou non-adhésion aux recommandations [8]
3.2 Facteurs organisationnels
- Absence d’accès aux données médicales antérieures
- Flux élevé de patients
- Protocoles insuffisamment standardisés
3.3 Facteurs liés aux patients
- Attentes élevées vis-à-vis des examens
- Perception erronée de la médecine technologique comme gage de qualité

4. Stratégies d’optimisation validées
4.1 Médecine fondée sur les preuves et initiatives internationales
L’initiative Choosing Wisely recommande d’éviter les examens sans bénéfice clinique démontré et encourage un dialogue médecin–patient [9]. Ces recommandations ont montré une réduction significative des actes inutiles sans impact négatif sur la sécurité des patients.
4.2 Raisonnement clinique probabiliste
L’utilisation d’un raisonnement basé sur la probabilité pré-test et post-test permet d’optimiser l’indication des examens. Ce principe repose sur le théorème de Bayes :
- Le théorème de Bayes permet de mettre à jour la probabilité d’une maladie après l’obtention d’un résultat de test. Il relie :
- la probabilité avant test (probabilité pré-test)
- la performance du test
- la probabilité après test (probabilité post-test)
Cette approche permet de réserver les examens aux situations où ils modifient réellement la probabilité diagnostique et la prise en charge [10]. L’IA applique une logique bayésienne élargie.
4.3 Outils d’aide à la décision clinique
Les scores validés permettent de standardiser les pratiques :
- Score de Wells (embolie pulmonaire)
- Score HEART (syndrome coronarien)
Ces outils réduisent significativement les examens inutiles tout en maintenant une sécurité diagnostique élevée [11].
4.4 Protocoles et standardisation
La mise en place de protocoles cliniques permet :
- de réduire la variabilité inter-praticiens
- d’améliorer la pertinence des prescriptions
- d’optimiser les parcours patients
4.5 Organisation des soins
- Seniorisation des décisions médicales
- Triage précoce
- Réévaluation clinique régulière
Ces mesures sont associées à une réduction des examens inutiles et à une amélioration de la qualité des soins [12].
4.6 Approche progressive (“stepwise”)
Il est recommandé de :
- débuter par des examens simples
- éviter les bilans systématiques
- adapter les investigations à l’évolution clinique
4.7 Utilisation de l’échographie au lit du patient (POCUS)
Le POCUS permet un diagnostic rapide, non invasif et sans irradiation, réduisant le recours aux examens lourds [13].
Tableau résumé des recommandations HAS / NICE
| Axe | HAS (France)* | NICE (Royaume-Uni)** | Objectif commun |
| Prescription des examens | Pas d’examen systématique sans hypothèse clinique | Tests guidés par probabilité pré-test | Optimiser la décision |
| Imagerie médicale | Question clinique obligatoire avant imagerie | Imagerie selon critères cliniques validés | Limiter l’irradiation |
| Biologie | Éviter bilans standardisés systématiques | Tests ciblés selon suspicion | Réduire les tests inutiles |
| Stratification du risque | Recommandée mais moins formalisée | Centrale (scores cliniques obligatoires) | Sélection des patients à tester |
| Scores cliniques | Encouragés (Wells, etc.) | Recommandés systématiquement | Standardisation |
| Douleur thoracique | Troponine + ECG selon contexte | Scores + troponine sériée | Diagnostic SCA sécurisé |
| Embolie pulmonaire | D-dimères si faible probabilité | Wells + D-dimères avant scanner | Réduction des TDM |
| Traumatisme crânien | Scanner selon critères cliniques | Algorithmes stricts (CT rules) | Éviter scanners inutiles |
| Lombalgie aiguë | Pas d’imagerie sans drapeaux rouges | Même recommandation | Éviter surdiagnostic |
| Organisation des soins | Protocoles, audits, formation | Algorithmes standardisés | Amélioration qualité |
* Haute Autorité de Santé. Pertinence des soins : réduire les actes inutiles. has-sante.fr
** National Institute for Health and Care Excellence (NICE). Clinical guidelines. nice.org.uk
5. Apport de l’intelligence artificielle
5.1 Amélioration du raisonnement diagnostique
Les systèmes d’IA peuvent intégrer les données cliniques, les résultats biologiques et les données d’imagerie afin de proposer des diagnostics différentiels et d’estimer leur probabilité [14].
5.2 Optimisation de la prescription des examens
Des modèles d’IA permettent de recommander les examens les plus pertinents et d'éviter les examens redondants ou inutiles. Certaines études montrent une réduction significative des examens inutiles avec amélioration de la précision diagnostique [15].
5.3 Optimisation des parcours de soins
L’IA peut déterminer l’ordre optimal des examens et la stratégie diagnostique la plus efficiente.
5.4 Triage et priorisation
Les algorithmes d’IA permettent une détection rapide des cas graves et une priorisation des examens urgents.
5.5 Limites et enjeux
- biais algorithmiques
- dépendance à la qualité des données
- acceptabilité clinique
- responsabilité médico-légale
6. Discussion
L’optimisation des coûts en médecine d’urgence nécessite une approche multidimensionnelle intégrant :
- formation des cliniciens (maitriser la semiologie et le raisonnement clonique)
- Présence de médecins expérimentés (seniors) pour guider l'équipe
- organisation des soins
- utilisation d’outils décisionnels
- intégration de technologies innovantes
L’IA représente une opportunité majeure mais doit être intégrée de manière encadrée et éthique.
7. Conclusion
La réduction des examens complémentaires inutiles constitue un levier essentiel pour améliorer l’efficience des soins en médecine d’urgence. Les stratégies basées sur les preuves, combinées à l’intelligence artificielle, permettent d’optimiser la prise en charge tout en garantissant la sécurité des patients.
Bibliographie
- Studdert DM, Mello MM, Sage WM, et al. Defensive medicine among high-risk specialist physicians. JAMA. 2005;293(21):2609–17. doi:10.1001/jama.293.21.2609
- Berwick DM, Hackbarth AD. Eliminating waste in US health care. JAMA. 2012;307(14):1513–6. doi:10.1001/jama.2012.362
- Levin DC, Rao VM. Turf wars in radiology: updated evidence on imaging overuse. J Am Coll Radiol. 2008;5(2):166–71. doi:10.1016/j.jacr.2007.08.004
- Zhi M, Ding EL, Theisen-Toupal J, et al. The landscape of inappropriate laboratory testing. PLoS One. 2013;8(11):e78962. doi:10.1371/journal.pone.0078962
- Brenner DJ, Hall EJ. Computed tomography—an increasing source of radiation exposure. N Engl J Med. 2007;357:2277–84. doi:10.1056/NEJMra072149
- O’Sullivan JW, Muntinga T, Grigg S, Ioannidis JPA. Prevalence and outcomes of incidental findings. BMJ. 2018;361:k2387. doi:10.1136/bmj.k2387
- Pines JM, Hollander JE. Emergency department crowding is associated with poor care. Ann Emerg Med. 2008;51(1):1–5. doi:10.1016/j.annemergmed.2007.09.008
- Kanzaria HK, Hoffman JR, Probst MA, et al. Emergency physician perceptions of medically unnecessary care. Acad Emerg Med. 2015;22(4):390–8. doi:10.1111/acem.12625
- ABIM Foundation. Choosing Wisely Campaign. choosingwisely.org
- Sox HC, Higgins MC, Owens DK. Medical Decision Making. Wiley; 2013.
- Backus BE, Six AJ, Kelder JC, et al. HEART score for chest pain patients. Int J Cardiol. 2013;168(3):2153–8. doi:10.1016/j.ijcard.2013.01.255
- Hollander JE, Carr BG. Virtually perfect? Telemedicine for Covid-19. N Engl J Med. 2020;382:1679–81. doi:10.1056/NEJMp2003539
- Moore CL, Copel JA. Point-of-care ultrasonography. N Engl J Med. 2011;364:749–57. doi:10.1056/NEJMra0909487
- Topol EJ. High-performance medicine: the convergence of human and AI. Nat Med. 2019;25:44–56. doi:10.1038/s41591-018-0300-7
- Rajkomar A, Dean J, Kohane I. Machine learning in medicine. N Engl J Med. 2019;380:1347–58. doi:10.1056/NEJMra1814259
©2026 - Dr M. Gazzah - efurgences.net
- Affichages : 340

La salle de déchocage est un environnement à forte pression décisionnelle où les erreurs surviennent souvent non par manque de connaissances mais par stress, surcharge cognitive ou défaut d’organisation.
Voici 10 erreurs fréquentes observées, avec des exemples concrets et conseils pratiques pour les éviter.
1️⃣ Oublier l’évaluation systématique ABCDE
❌ Erreur fréquente
Se focaliser immédiatement sur un diagnostic supposé.
Exemple
Un patient arrive avec douleur thoracique intense. L’équipe se concentre sur l’ECG et oublie d’évaluer la ventilation. Le patient développe rapidement une détresse respiratoire liée à un pneumothorax compressif.
✔️ Bon réflexe
Toujours commencer par ABCDE :
- A : Airway – vérifier la liberté des voies aériennes
- B : Breathing – FR, SpO₂, signes de lutte
- C : Circulation – TA, pouls, marbrures
- D : Disability – score de Glasgow, glycémie
- E : Exposure – examen complet
ߑ馬t;span style="background-color: #ffff99;"> L’ABCDE permet de ne jamais manquer une urgence vitale immédiate.
2️⃣ Sous-estimer une détresse respiratoire
❌ Erreur fréquente
Se fier uniquement à la saturation d'oxygène.
Exemple
Patient avec SpO₂ à 94% mais FR à 35/min et tirage intercostal. L’intubation est retardée et le patient s’épuise.
✔️ Bon réflexe
Évaluer toujours : fréquence respiratoire, utilisation des muscles accessoires, état de conscience, auscultation
ߑ頦lt;span style="background-color: #ffff99;">Une FR > 30/min est déjà un signe de gravité.
3️⃣ Attendre trop longtemps avant d’intuber
❌ Erreur fréquente
Retarder l’intubation chez un patient qui se dégrade.
Exemple
Patient en sepsis sévère avec confusion. L’équipe hésite à intuber. Le patient fait un arrêt respiratoire brutal.
✔️ Bon réflexe
Anticiper l’intubation si : Glasgow ≤ 8, détresse respiratoire sévère, incapacité à protéger les voies aériennes.
ߑ頦lt;span style="background-color: #ffff99;">Intubation planifiée est meilleure qu'une intubation en catastrophe.
4️⃣ Perdre du temps avec un accès veineux difficile
❌ Erreur fréquente
Multiplier les tentatives de voie périphérique en cas d'accès veineux difficile (ex. obésité, déshydratation, état de choc, enfant).
Exemple
Polytraumatisé en choc hémorragique. Trois tentatives IV échouent → 10 minutes perdues.
✔️ Bon réflexe
Si échec rapide :
➡️ voie intra-osseuse, elle permet une perfusion rapide, l'administration des médicaments d’urgence.
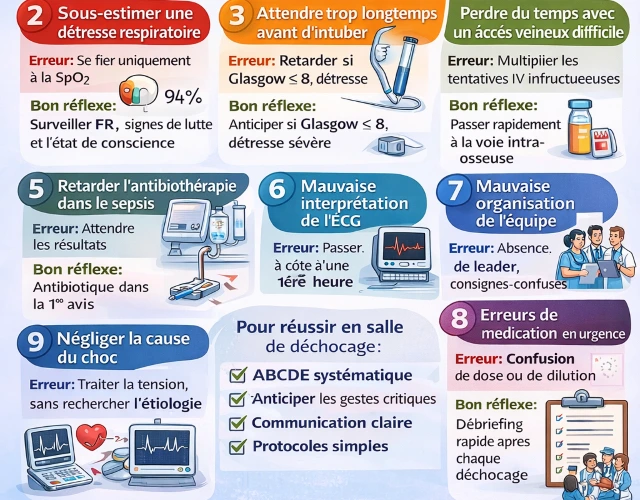
5️⃣ Retarder l’antibiothérapie dans le sepsis
❌ Erreur fréquente
Attendre les résultats biologiques ou l’imagerie.
Exemple
Patient avec choc septique d’origine pulmonaire. Antibiothérapie retardée d’une heure.
ߑ頦lt;span style="background-color: #ffff99;">Chaque heure de retard augmente la mortalité.
✔️ Bon réflexe
Dans le sepsis sévère : hémocultures si possible et antibiotiques dans la première heure.
6️⃣ Mauvaise interprétation de l’ECG
❌ Erreur fréquente
Passer à côté d’une anomalie critique de l'électrocardiogramme.
Exemple
ECG avec ondes T pointues chez un insuffisant rénal → hyperkaliémie non reconnue.
Le patient développe une tachycardie ventriculaire.
✔️ Bon réflexe
Toujours rechercher : hyperkaliémie, STEMI, troubles du rythme graves.
ߑ頦lt;span style="background-color: #ffff99;">En cas de doute : demander un deuxième avis immédiatement.
7️⃣ Mauvaise organisation de l’équipe
❌ Erreur fréquente
Tout le monde fait tout… et personne ne coordonne.
Exemple
Deux médecins demandent simultanément des prescriptions ou des examens biologiques différents, les infirmiers reçoivent des consignes contradictoires.
✔️ Bon réflexe
Désigner immédiatement : un leader, un médecin coordinateur.
ߑ頌a communication doit être courte, claire et fermée. Le leader adresse un message clair et concis à une personne spécifique, le récepteur répète l'ordre pour confirmer qu'il a compris.
8️⃣ Erreurs de médication en urgence
❌ Erreur fréquente
Confusion de dose ou de dilution.
Exemple
Adrénaline administrée 10 fois la dose prévue lors d’un arrêt cardiaque.
✔️ Bon réflexe
Toujours : verbaliser la dose, faire répéter la prescription, utiliser les protocoles standardisés.
9️⃣ Négliger la cause du choc
❌ Erreur fréquente
Traiter uniquement la tension artérielle sans chercher la cause du choc.
Exemple
Patient en choc obstructif par tamponnade, traité uniquement par vasopresseurs. La cause réelle n’est identifiée que tardivement.
✔️ Bon réflexe
Toujours penser aux 4H / 4T :
- 4H : Hypovolémie, Hypoxie, Hypothermie, Hypo/hyperkaliémie
- 4T : Thrombose, Tamponnade, Toxiques, Pneumothorax sous tension
ߑ馬t;span style="background-color: #ffff99;"> L’échographie au lit du patient est très utile.
ߔe pas faire de débriefing après le déchocage
❌ Erreur fréquente
Passer directement au patient suivant.
Exemple
Une erreur de dose médicamenteuse ou de diagnostic n’est jamais discutée et se reproduit.
✔️ Bon réflexe
Faire un débriefing court (5 minutes) : ce qui a bien fonctionné, ce qui doit être amélioré, points d’apprentissage.
Le débriefing en médecine est essentiel pour améliorer la performance et la sécurité des patients. Il permet aux équipes de partager leurs points de vue, d'identifier les compétences techniques et non techniques, et de transformer les expériences en apprentissage.
ߑ頦lt;span style="background-color: #ffff99;">C’est un outil puissant de formation et de sécurité des soins.
MESSAGES CLÉS
En salle de déchocage, les priorités sont :
✔️ ABCDE systématique
✔️ anticipation des gestes critiques
✔️ communication claire dans l’équipe
✔️ protocoles simples et standardisés
ߑ頦lt;span style="background-color: #ffff99;">L’expérience s’acquiert avec le temps, mais les bons réflexes doivent être présents dès le début.
©2026 - efurgencesnet
- Affichages : 263
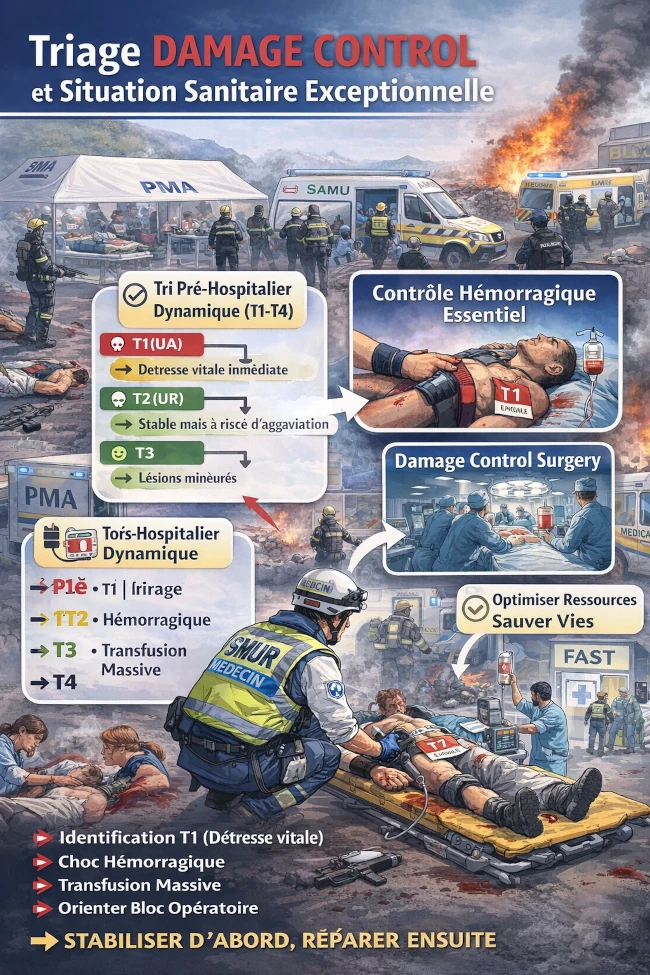
Adapter le triage au concept de Damage Control (DC) consiste à orienter très tôt la stratégie de prise en charge vers la priorisation des patients instables nécessitant un contrôle rapide des fonctions vitales, plutôt qu’un traitement définitif immédiat.
Ce concept est issu de la chirurgie de guerre et largement développé dans la traumatologie moderne, notamment au sein de l’American College of Surgeons via le programme ATLS.
En France, la gestion d’un afflux massif de victimes repose sur le plan ORSEC (Organisation de la Réponse de Sécurité Civile) et son volet médical, le dispositif NOVI (Nombreuses Victimes).
Au niveau européen, les principes de triage et de priorisation s’alignent sur les recommandations de l’European Resuscitation Council pour la réanimation, et sur les référentiels de traumatologie intégrant la stratégie de Damage Control.
1. Rappel : Qu’est-ce que le Damage Control ?
Le Damage Control repose sur 3 piliers :
- Damage Control Resuscitation (DCR)
→ Limiter la triade létale : Hypothermie - Acidose - Coagulopathie - Damage Control Surgery (DCS)
→ Chirurgie rapide, limitée au contrôle : Hémorragie - Contamination - Compression - Réanimation différée et chirurgie définitive secondaire
2. Adapter le triage au Damage Control
Dans un contexte de polytraumatisme ou d’afflux massif (accident collectif, attentat, catastrophe), le triage ne doit pas seulement classer selon la gravité, mais aussi selon le besoin de Damage Control immédiat.
On ne se pose plus seulement la question : “Qui est le plus grave ?”
Mais : “Qui va mourir rapidement sans contrôle immédiat des lésions vitales ?”
2.1 Le triage médical est réalisé :
- En préhospitalier par les équipes SAMU–SMUR.
- Au Poste Médical Avancé (PMA).
- À l’accueil hospitalier en cas d’activation du plan blanc.
2.2 Les victimes sont classées en T1 - T4 :
La catégorisation repose sur : L’état hémodynamique - La ventilation - L’état neurologique - Le potentiel de survie
| Critère | T1 – Urgence absolue | T2 – Urgence relative | T3 – Blessé léger | T4 – Décès / Non sauvable |
| Pronostic vital immédiat | Engagé à court terme | Potentiellement engagé | Non engagé | Engagé, survie improbable |
| Délai de prise en charge | Immédiat | < 2–6 heures | Différé | Pas de priorisation active |
| État hémodynamique | Instable (PAS < 90 mmHg) | Stable mais à risque | Stable | Arrêt cardio-respiratoire prolongé |
| Respiration | Détresse sévère / FR > 30 ou < 10 | Dyspnée modérée | Normale | Absente malgré manœuvres |
| Neurologique (GCS) | < 9 | 9–13 | 14–15 | GCS 3 fixe |
| Hémorragie | Massive / active | Contrôlée | Minime | Non contrôlable |
| Exemples typiques | - Plaie thoracique instable - Choc hémorragique - Amputation proximale - Instabilité pelvienne | - Fracture ouverte stable - Plaie abdominale stable - TCC modéré | - Plaie superficielle - Fracture simple - Entorse | - Destruction cérébrale majeure - Arrêt prolongé sans récupération |
2.3 Intégration Damage Control
En cohérence avec les principes européens de traumatologie :
- Contrôle immédiat des voies aériennes
- Contrôle hémorragique précoce
- Transfusion massive équilibrée
- Chirurgie de Damage Control
| Critère | T1 – Urgence absolue | T2 – Urgence relative | T3 – Blessé léger | T4 – Décès / Non sauvable |
| Pronostic vital immédiat | Engagé à court terme | Potentiellement engagé | Non engagé | Engagé, survie improbable |
| Stratégie Damage Control | Bloc immédiat / Transfusion massive | Surveillance + chirurgie différée courte
|
Soins ambulatoires / différés | Soins palliatifs si ressources limitées |
3. Exemples cliniques
Exemple 1 – Attentat par arme à feu
Homme de 28 ans :
- Plaie balistique cuisse
- Hémorragie pulsatile
- PAS 80 mmHg
- FC 140/min
Classification : T1 (UA)
Conduite :
- Tourniquet haut (garrot)
- Acide tranexamique précoce
- Activation transfusion massive
- Orientation bloc opératoire en Damage Control
Exemple 2 – Explosion en espace public
Femme de 45 ans :
- Plaie abdominale pénétrante
- PAS 115 mmHg
- Douleur abdominale
- FAST négatif initial
Classification : T2 (UR)
Conduite :
- Surveillance rapprochée
- Réévaluation clinique répétée
- Scanner différé
⚠️ Risque : bascule secondaire en T1 si saignement retardé.
Exemple 3 – Mouvement de foule
Jeune homme :
- Plaie scalp superficielle
- Hémodynamique stable
- GCS 15
Classification : T3
Objectif :
- Décharger les structures critiques
- Permettre concentration des ressources sur T1 et T2
Exemple 4 – Traumatisme crânien massif
Victime :
- GCS 3
- Mydriase bilatérale fixe
- Destruction cérébrale majeure
- Arrêt cardiaque prolongé
Classification : T4
En contexte de catastrophe :
- Absence d’acharnement thérapeutique
- Priorisation des patients salvables
4. Particularités européennes en cas d’attentat par armes à feu
Les retours d’expérience européens (Paris 2015, Bruxelles 2016, etc.) ont montré :
- Forte proportion d’hémorragies externes contrôlables
- Nécessité du contrôle hémorragique précoce
- Importance de la réévaluation dynamique
Principes adaptés :
- Tourniquet précoce si hémorragie de membre.
- Compression externe immédiate.
- Orientation rapide vers centre de traumatologie.
- Activation anticipée du plan blanc hospitalier.
5. Triage dynamique et réévaluation
Le triage est un processus continu :
- Reclassification possible T2 → T1
- Surveillance physiologique régulière
- Adaptation aux ressources disponibles
En contexte hospitalier :
- Salle de déchoquage dédiée
- FAST précoce
- Décision rapide bloc opératoire sans imagerie inutile si instabilité persistante
6. Discussion : articulation entre éthique et efficacité
Les recommandations françaises et européennes insistent sur :
- La proportionnalité des soins
- La maximisation du nombre de survivants
- La priorisation des patients à mortalité évitable
Le Damage Control s’intègre parfaitement dans cette logique :
Stabiliser d’abord, réparer ensuite.
7. Conclusion
La classification T1–T4 constitue le socle organisationnel du triage en situation sanitaire exceptionnelle en France et en Europe.
Son intégration à une stratégie Damage Control permet :
- Une lecture physiopathologique des priorités
- Une réduction de la mortalité évitable
- Une adaptation dynamique aux contraintes de ressources
Le triage devient ainsi un outil décisionnel stratégique, fondé à la fois sur des principes médicaux, organisationnels et éthiques.
Lisez nos articles en rapport :
©2026 - Dr M. Gazzah - efurgences.net
- Affichages : 1805
L’évaluation initiale d’un patient en situation critique repose sur des protocoles standardisés garantissant la sécurité vitale et la priorisation des gestes thérapeutiques.
Deux approches majeures sont enseignées aux médecins urgentistes :
- ABCDE – méthode universelle de prise en charge initiale des patients instables, médical ou traumatique.
- ATLS (Advanced Trauma Life Support) – protocole structuré pour la prise en charge des traumatismes sévères, basé sur la logique ABCDE mais plus détaillé.
1. ABCDE : Airway – Breathing – Circulation – Disability – Exposure
1.1 Définition
ABCDE est un système hiérarchisé d’évaluation et de prise en charge initiale, basé sur l’identification et le traitement immédiat des menaces vitales. Né après un accident d'avion en 1976 où le Dr Styner a constaté une prise en charge inadaptée de sa famille, l'ABCDE a été intégré au programme ATLS, adopté rapidement aux USA puis en Europe.
- Conçu pour être universel et répétable
- Applicable en urgences médicales, préhospitalières, réanimation et traumatologie légère
- Priorité absolue : les fonctions vitales avant le diagnostic étiologique
1.2 Déroulé et application pratique
| Étape | Objectif | Signes d’alerte | Gestes d’urgence |
| A – Airway (Voies aériennes) | Assurer perméabilité | Stridor, obstruction, Glasgow ≤ 8 | Libération VA, aspiration, canule, intubation, immobilisation rachis si trauma |
| B – Breathing (Ventilation) | Assurer oxygénation et échanges gazeux | FR <10 ou >30, cyanose, asymétrie thoracique | O₂ haut débit, ventilation assistée, traitement pneumothorax |
| C – Circulation | Maintenir perfusion tissulaire | Hypotension, tachycardie, marbrures, hémorragies | Contrôle hémorragique, remplissage vasculaire, voies d’accès, vasopresseurs si nécessaire |
| D – Disability (Neurologique) | Évaluer état neurologique | Glasgow <13, altération pupillaire, hypoglycémie | Dépistage rapide, correction hypoglycémie, traitement causes réversibles |
| E – Exposure (Exposition) | Identifier toutes les lésions | Lésions cachées, hypothermie | Déshabillage complet, couverture, prévention hypothermie |
Points pédagogiques :
- Toujours recommencer ABCDE après chaque intervention.
- Applicable avant toute investigation complémentaire.
- Priorité absolue à la stabilisation vitale, diagnostic différé.
2. ATLS : Advanced Trauma Life Support
2.1 Définition
L'ATLS (Advanced Trauma Life Support), créé en 1978 par le Comité des traumatismes de l'ACS (COT) a révolutionné la médecine d'urgence. Introduction en Europe en 1998.Il préconise le traitement immédiat des blessures les plus graves sans attendre un diagnostic définitif complet.
ATLS est un protocole international standardisé pour le patient traumatisé grave, basé sur ABCDE mais structuré pour :
- Évaluation primaire rapide et systématique
- Interventions immédiates ciblées
- Évaluation secondaire complète (de la tête aux pieds head-to-toe)
- Gestion tertiaire (monitoring, chirurgie, réévaluation)
2.2 Déroulé pratique
Évaluation primaire (ABCDE)
Identique à ABCDE, avec interventions spécifiques trauma :
- A – Sécurisation des voies aériennes + immobilisation cervicale stricte (collier cervical)
- B – Ventilation et oxygénation, recherche pneumothorax, contusions
- C – Contrôle hémorragique rapide, remplissage modéré (pression permissive)
- D – Score de Glasgow, déficit moteur/sensoriel
- E – Déshabillage complet, prévention hypothermie
Évaluation secondaire
- Examen détaillé tête–pieds
- Radiographies ciblées (X thorax, bassin, clichés cervicaux)
- Monitoring complet et prélèvements sanguins
Interventions tertiaires
- Chirurgie urgente selon lésion
- Gestion transfusionnelle massive
- Réanimation spécialisée
Points pédagogiques :
- ATLS est spécifique au trauma sévère
- Formation obligatoire pour l’application correcte
- Préhospitalier avancé et urgence hospitalière : intégration ABCDE + interventions trauma
3. Comparaison ABCDE vs ATLS
| Critère | ABCDE | ATLS |
| Objectif | Évaluation et stabilisation initiale | Gestion complète trauma sévère |
| Champ d’application | Tout patient critique | Traumatismes graves |
| Complexité | Moyenne | Élevée |
| Priorité | Vitales immédiates | Vitales + contrôle hémorragique, immobilisation |
| Evaluation secondaire | Limitée | Head-to-toe systématique |
| Formation | Standard urgence | Formation ATLS obligatoire |
| Réévaluation | Continue | Continue, intégrée aux interventions |
Résumé pratique :
- Tous les patients instables commencent par ABCDE
- Trauma sévère → transition vers ATLS
- Urgences médicales → ABCDE seul est suffisant
- Préhospitalier → ABCDE ou SAFE selon moyens et contexte
- SAFE est une variante simplifiée de l’ABCDE, utilisée surtout pour l’urgence préhospitalière et le tri.
4. Application pratique pour médecins urgentistes
- Identifier rapidement le patient critique
- Appliquer ABCDE : prioriser les menaces vitales
- Adapter selon contexte :
- Trauma grave → ATLS
- Préhospitalier limité → SAFE
- Réévaluation continue après chaque geste
- Documentation et transmission claire au service de réanimation ou chirurgie
Conclusion
- ABCDE et ATLS sont complémentaires : ABCDE est universel, ATLS est spécifique au trauma.
- La maîtrise de ces protocoles est essentielle pour tout médecin urgentiste.
- Le médecin d’urgence doit être formé à la fois à la logique ABCDE, à la réévaluation systématique, et à la mise en œuvre des principes ATLS pour le trauma sévère.
Allez plus loin - Lisez des cas cliniques sur ce sujet pour tester vos connaissances : Rubrique cas cliniques
Bibliographie
- American College of Surgeons Committee on Trauma. Advanced Trauma Life Support (ATLS®) Student Course Manual, 10th ed. Chicago: ACS; 2018.
- Thim T, et al. Initial assessment and treatment with the Airway, Breathing, Circulation, Disability, Exposure (ABCDE) approach. Int J Gen Med. 2012;5:117–121.
- Kool DR, Blickman JG. Advanced Trauma Life Support®. ABCDE from a radiological point of view. Emerg Radiol. 2007;14(3):135–141.
©2026 - efurgences.net

