Bibliographie

Revue de la littérature médicale, aide à la bibliographie, sélection d'articles scientifiques
- Détails
- efurgences
- Bibliographie
 Les fans doivent savoir que les piscines sont onéreuses, aggravent la pénurie d’eau et exposent à plusieurs maladies et accidents.
Les fans doivent savoir que les piscines sont onéreuses, aggravent la pénurie d’eau et exposent à plusieurs maladies et accidents.
La piscine selon Larousse est un bassin artificiel, de forme et de dimensions variables, aménagé pour la baignade et la natation. En anglais "Pool".
Les piscines existent depuis l’antiquité chez les grecs et les romains. Avec le progrès technologique depuis le début de ce siècle, elles sont devenues très populaires dans le monde. Le nombre des piscines privées dépasse désormais les piscines publiques et sportives.
- Détails
- Dr M. Gazzah
- Bibliographie
 La médecine traditionnelle remonte à des millénaires, elle a évolué au fur du temps à la médecine scientifique moderne que nous connaissons. Cette médecine traditionnelle basée sur la saignée, les plantes et l’acupuncture trouve encore des adeptes même parmi les médecins et pharmaciens. Certaines facultés enseignent encore ces méthodes artisanales sous le nom de "médecine alternative" qui est par définition "l’ensemble de pratiques thérapeutiques dont l'efficacité n'est pas démontrée".
La médecine traditionnelle remonte à des millénaires, elle a évolué au fur du temps à la médecine scientifique moderne que nous connaissons. Cette médecine traditionnelle basée sur la saignée, les plantes et l’acupuncture trouve encore des adeptes même parmi les médecins et pharmaciens. Certaines facultés enseignent encore ces méthodes artisanales sous le nom de "médecine alternative" qui est par définition "l’ensemble de pratiques thérapeutiques dont l'efficacité n'est pas démontrée".
Lire la suite : Phytothérapie et compléments alimentaires, l’arnaque du siècle ?
- Détails
- Dr M. Gazzah
- Bibliographie
 Les musulmans jeûnent pendant le mois de Ramadan (ramadan fasting) durant 29 ou 30 jours. Ce mois varie d’une année à l’autre en fonction du calendrier lunaire. La durée d’abstention de manger et de boire s’étale de l’aube au coucher du soleil, elle est plus ou moins longue selon les saisons et selon les pays (en moyenne 12 à 17 heures/jour). Le début du Ramadan annonce un changement soudain des heures de repas et des habitudes de sommeil.
Les musulmans jeûnent pendant le mois de Ramadan (ramadan fasting) durant 29 ou 30 jours. Ce mois varie d’une année à l’autre en fonction du calendrier lunaire. La durée d’abstention de manger et de boire s’étale de l’aube au coucher du soleil, elle est plus ou moins longue selon les saisons et selon les pays (en moyenne 12 à 17 heures/jour). Le début du Ramadan annonce un changement soudain des heures de repas et des habitudes de sommeil.
Il faut distinguer le "jeûne religieux" (carême, ramadan) du jeûne dit "thérapeutique" préconisé par certains (l’américain Shelton, l'allemand Otto Buchinger et partisans) qui ne dure que quelques jours avec boissons autorisés.
La grève de faim est une situation particulière de conséquences physiopathologiques complètement différentes.
Le jeûne du Ramadan, caractérisé par une abstinence diurne de nourriture, de boisson et de prise médicamenteuse, est observé chaque année par plus de 1,6 milliard de musulmans dans le monde [1]. Bien qu’il s’agisse d’une pratique religieuse, il constitue un modèle spécifique de jeûne intermittent diurne susceptible d’entraîner des adaptations métaboliques aux effets variables selon le terrain.
Le jeûne du Ramadan constitue une obligation religieuse pour tout musulman adulte en bonne santé. Toutefois, de nombreux patients atteints de maladies chroniques choisissent de jeûner malgré les exemptions prévues par la jurisprudence islamique [2]. Les modifications des rythmes alimentaires, de l’hydratation et du sommeil induisent des adaptations physiologiques comparables à celles observées dans les protocoles de restriction temporelle alimentaire [3].
2. Effets métaboliques et anthropométriques
2.1. Composition corporelle
Plusieurs études observationnelles et méta-analyses ont montré une diminution modeste mais significative du poids corporel, de l’indice de masse corporelle (IMC) et de la masse grasse au cours du Ramadan, en particulier chez les sujets en surpoids ou obèses [3,4]. Ces modifications sont attribuées à l’allongement de la période de jeûne quotidien et à une réduction globale de l’apport calorique.
2.2. Profil lipidique
Le jeûne du Ramadan est fréquemment associé à une amélioration du profil lipidique, caractérisée par une augmentation du cholestérol HDL et une diminution du cholestérol total et du LDL-cholestérol [4,5]. Néanmoins, ces effets restent hétérogènes et fortement dépendants des habitudes alimentaires nocturnes et du contexte socioculturel.
2.3. Métabolisme glucidique
Chez les sujets sains, la majorité des études ne montre pas d’altération significative de la glycémie à jeun au cours du Ramadan [3]. Certaines données suggèrent une amélioration transitoire de la sensibilité à l’insuline, bien que les résultats restent variables.
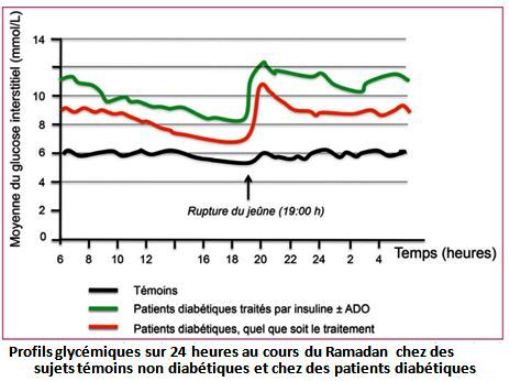
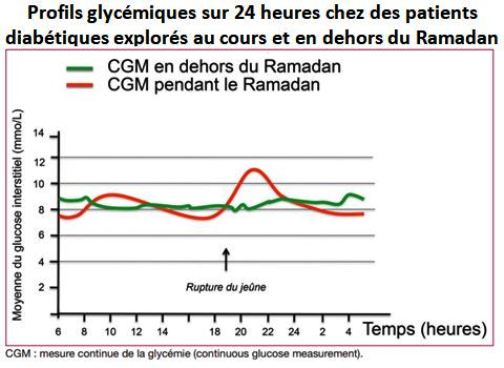
Les études montrent une élévation significative de la glycémie après la rupture du jeûne (La nuit). [fig. L. Monnie & al 16]
Dans les habitudes sociales, le repas du soir est copieux ce qui explique cette élévation de la glycémie.
3. Jeûne du Ramadan et diabète
Il est estimé qu’environ 79 % des patients atteints de diabète de type 2 et 43 % de ceux atteints de diabète de type 1 choisissent de jeûner pendant le Ramadan, souvent sur l’ensemble du mois [6].
La décompensation du diabète pendant le Ramadan est fréquente, marquée par une augmentation des hyperglycémies sévères (> 3 g/L), des cétoses (27,7% à 28% des cas) et une déshydratation (jusqu'à 37% des patients). Les risques d'hypoglycémie augmentent considérablement (x4,7 pour le type 1, x7,5 pour le type 2). [15]
3.1. Risque hypoglycémique
L’hypoglycémie constitue la complication aiguë la plus fréquente chez les patients diabétiques jeûnant pendant le Ramadan [7]. Le risque dépend du type de traitement (insuline et sulfonylurées à haut risque), de la durée du jeûne et du niveau d’éducation thérapeutique. Les traitements non insulinotropes sont associés à un risque hypoglycémique plus faible [7,8].
3.2. Équilibre glycémique
Les variations de l’hémoglobine glyquée (HbA1c) pendant le Ramadan sont inconstantes selon les études, soulignant l’importance d’une évaluation individuelle préalable [3,7].
3.3. Recommandations cliniques
Les recommandations internationales récentes préconisent une consultation médicale 6 à 8 semaines avant le Ramadan, une stratification du risque, une adaptation personnalisée du traitement et, lorsque possible, l’utilisation du monitorage glycémique continu [8,9].
4. Maladies cardiovasculaires
Les données actuelles indiquent que le jeûne du Ramadan n’est pas associé à une augmentation significative de l’incidence des événements cardiovasculaires aigus chez les sujets sains [5]. Chez les patients atteints de maladie cardiovasculaire stable, le jeûne peut être envisagé sous surveillance médicale [5,10]. En revanche, il est déconseillé en cas de pathologie cardiovasculaire instable, notamment après un syndrome coronarien récent ou en cas d’insuffisance cardiaque décompensée [10].
5. Autres maladies chroniques
5.1. Maladies inflammatoires et rhumatismales
Des études récentes suggèrent une diminution de l’activité inflammatoire et une amélioration clinique chez certains patients atteints de polyarthrite rhumatoïde ou de spondyloarthrite au cours du Ramadan [11,12].
5.2. Grossesse
Le jeûne pendant la grossesse est religieusement exempté. Les données disponibles suggèrent des effets potentiels sur la croissance fœtale et le poids de naissance, justifiant une prudence absolue et une contre-indication médicale dans la majorité des situations [13].
5.3. Sommeil et qualité de vie
Le Ramadan est associé à une altération de la durée et de la qualité du sommeil, avec une fatigue diurne accrue et un impact possible sur les performances cognitives [14]. Toutefois, des effets positifs sur le bien-être psychologique et spirituel sont également rapportés.
6. Implications cliniques
Une évaluation médicale pré-Ramadan est indispensable chez tout patient atteint de maladie chronique. Le jeûne ne doit pas être maintenu lorsqu’il expose à un risque aigu ou chronique pour la santé du patient [8,9].
✅ Quand le jeûne peut être bénéfique ?
Chez une personne en bonne santé, les données scientifiques montrent souvent :
🔹 Effets métaboliques
- légère perte de poids ou stabilisation pondérale
- amélioration possible du profil lipidique (↑ HDL, ↓ LDL)
- meilleure sensibilité à l’insuline chez certains sujets
🔹 Effets cardiovasculaires indirects
- réduction des apports caloriques sur la journée
- diminution du grignotage
- parfois baisse modeste de la pression artérielle
🔹 Effets psycho-comportementaux
- amélioration du contrôle alimentaire
- dimension spirituelle et sociale bénéfique pour le bien-être mental
- sentiment de discipline et de structuration du rythme de vie
👉 Conclusion chez le sujet sain :
Le jeûne est globalement bien toléré et peut avoir des bénéfices modestes mais réels, à condition que l’alimentation nocturne soit équilibrée et l’hydratation suffisante.
⚠️ Quand le jeûne peut être risqué ou délétère ?
Chez certaines personnes, le jeûne peut devenir nocif, voire dangereux.
🔴 Diabète
- risque d’hypoglycémie (surtout insulinothérapie, sulfonylurées)
- risque d’hyperglycémie, cétose ou état hyperosmolaire
- déséquilibre glycémique fréquent sans adaptation thérapeutique
🔴 Maladies cardiovasculaires
- déshydratation → hypotension, troubles du rythme
- risque accru si pathologie instable ou récente
🔴 Insuffisance rénale / coliques néphrétiques
- augmentation documentée des consultations aux urgences
- aggravation possible par la déshydratation
🔴 Grossesse, personnes âgées, maladies chroniques sévères
- risques nutritionnels, métaboliques et hémodynamiques
- exemption médicale justifiée
👉 Conclusion chez le patient à risque :
Le jeûne peut être clairement délétère s’il est pratiqué sans évaluation médicale ni adaptation du traitement.
Conclusion
Le jeûne du Ramadan constitue un modèle particulier de jeûne intermittent diurne, aux effets physiologiques complexes et variables selon le terrain. Chez les sujets en bonne santé, les données disponibles suggèrent une bonne tolérance globale, avec des bénéfices métaboliques modestes mais potentiellement favorables, notamment sur la composition corporelle et certains paramètres cardiométaboliques. En revanche, chez les patients atteints de maladies chroniques, en particulier le diabète, les pathologies cardiovasculaires, rénales ou chez la femme enceinte, le jeûne peut exposer à des complications aiguës, principalement métaboliques et hémodynamiques, susceptibles d’augmenter le recours aux soins d’urgence.
Les études hospitalières (rares) montrent que le mois de Ramadan n’est pas systématiquement associé à une augmentation du volume global des admissions aux urgences, mais qu’il s’accompagne d’une modification du profil de morbidité et des horaires de consultation, avec une prédominance des troubles glycémiques, des pathologies liées à la déshydratation et de certains traumatismes survenant autour des périodes de rupture du jeûne. Ces observations soulignent l’importance d’une approche préventive et individualisée.
Ainsi, le jeûne du Ramadan ne peut être considéré ni universellement bénéfique ni systématiquement délétère sur le plan médical. Il doit faire l’objet d’une évaluation clinique préalable chez les sujets à risque, d’une adaptation thérapeutique personnalisée et d’une information claire sur les critères médicaux justifiant l’interruption du jeûne. Une collaboration étroite entre professionnels de santé, patients et, le cas échéant, autorités religieuses, est essentielle afin de concilier sécurité médicale et respect des convictions religieuses.
Références
- Pew Research Center. The Future of World Religions: Population Growth Projections, 2010–2050. Washington DC; 2015.
- Dar Al-Ifta Al-Missriyyah. Fasting exemptions in Islam. Cairo; 2023.
- Trepanowski JF, Bloomer RJ. The impact of religious fasting on human health. Nutr J. 2010;9:57.
- Kul S, Savaş E, Öztürk ZA, Karadağ G. Does Ramadan fasting alter body weight and blood lipids? A meta-analysis. J Relig Health. 2014;53:929–42.
- Salim I, Al Suwaidi J, Ghadban W, et al. Impact of Ramadan fasting on cardiovascular disease. Heart. 2013;99:160–5.
- Babineaux SM, Toaima D, Boye KS, et al. Multi-country retrospective observational study of fasting in Ramadan by people with diabetes. BMJ Open. 2015;5:e007918.
- Hassanein M, Al-Arouj M, Hamdy O, et al. Diabetes and Ramadan: practical guidelines. Diabetes Res Clin Pract. 2017;126:303–16.
- Hassanein M, Afandi B, Yakoob Ahmedani M, et al. Diabetes and Ramadan: updated guidelines 2024. Diabetes Res Clin Pract. 2024;206:110827.
- American Diabetes Association. Management of diabetes during Ramadan. Diabetes Care. 2025;48(Suppl 1):S245–S253.
- Al Suwaidi J, Bener A, Suliman A, et al. A population-based study of Ramadan fasting and acute coronary syndromes. Heart. 2004;90:695–6.
- Adawi M, Watad A, Brown S, et al. Ramadan fasting exerts immunomodulatory effects. Ann Rheum Dis. 2019;78:1044–52.
- Faris MA, Kacimi S, Al-Kurd RA, et al. Intermittent fasting during Ramadan attenuates proinflammatory cytokines. Nutrients. 2019;11:1263.
- Glazier JD, Hayes DJL, Hussain S, et al. The effect of Ramadan fasting during pregnancy on perinatal outcomes. BMC Public Health. 2018;18:477.
- Bahammam AS, Almeneessier AS. Sleep pattern changes during Ramadan. Ann Thorac Med. 2019;14:130–4.
- Adamou MS et al : Profil des patients diabétiques hospitalisés pour décompensation métabolique. Health Res. Afr.: Vol 3; (7), July 2025, pp 21-26
- Monnie L., A. El Azrak, : Ramadan et diabète : est-ce un problème ? Considérations pratiques et apport de la mesure continue de la glycémie. Médecine des maladies Métaboliques - Octobre 2015 - Vol. 9 - N°6 - doi.org/10.1016/S1957-2557(15)30223-6
©Mise à jour 2025 - Dr Mounir Gazzah - efurgences.net
- Détails
- efurgences
- Bibliographie
Pour votre bibliographie, voici une sélection de liens pour référentiels, protocoles et algorithmes en médecine d'urgence en téléchargement libre.
Vérifiez toujours la date de publication parce que certaines conduites sont obsolètes !
- Espace documentaire médecine d’urgence
Explorez les pages qui vous intéressent en retrouvant dans cet espace tous les documents qui sont rassemblés sur l'urgence ou qui présentent un intérêt pour les urgentistes : référentiels, scores, bibliographie, applications pour SmartPhone, Lien médecine d'urgence
- Protocoles d'urgences - Emergency Treatment Protocols
Service des urgences hôpital Saint joseph de Marseille Protocoles sous forme d'algorithmes format pdf A télécharcher sur le site protocoles-urgences.fr
- Petite encyclopédie de l'urgence
Ce blog traite de l’urgence médico-chirurgicale dans son aspect pathologique et thérapeutique. Fortement axé sur l’illustration médicale, il imite les ouvrages anciens de médecine et plus particulièrement de chirurgie, qui servaient à la formation initiale des praticiens de jadis. Site web : Thoracotomie
- Pédiatrie : documents de principes et points de pratique
Société canadienne de pédiatrie, protocoles et documents de pratique les plus récents. Site web : cps.ca
- Pas à Pas en Pédiatrie : arbres décisionnels commentés des sociétés de pédiatrie
Retrouvez dans ce site l'ensemble des "pas à pas" ou arbres décisionnels présentés lors des sessions qui se déroulent chaque année lors du congrès de la Société Française de Pédiatrie. Site web : "pas à pas" en pédiatrie
- INESSS (Québec) :
Propose des protocoles médicaux nationaux et des ordonnances collectives pour le milieu pré-hospitalier et hospitalier. Site web INESS
- ParamedDarKb :
Une base de données de protocoles de réanimation chirurgicale de l'Hôpital Kremlin-Bicêtre (Paris). Site web Paramed
- RCEM (Royal College of Emergency Medicine) :
Le collège britannique offre une bibliothèque de ressources incluant des protocoles sur l'arrêt cardiaque traumatique, la gériatrie aux urgences et la santé mentale. Site web RCEM
- ACEP (American College of Emergency Physicians) :
Les protocoles cliniques de l'ACEP sont la norme mondiale pour les décisions basées sur les preuves (SCA, AVC, etc.). Lien ACEP
- IAEM (Irish Association for Emergency Medicine) :
Excellents guides cliniques téléchargeables sur des sujets précis comme la dissection aortique ou la paralysie de Bell. Lien IAEM
- IFEM (International Federation for Emergency Medicine) :
Publie des standards de soins internationaux et des cadres sur la sécurité et la qualité en médecine d'urgence. Lien IFEM
- Life in the Fast Lane (LITFL) :
Le site de référence pour l'apprentissage rapide et la consultation de cas cliniques/ECG. Site web Life
- Guideline Central :
Un agrégateur de recommandations en médecine d'urgence issues de multiples sociétés savantes. Lien Site web
- BMJ Best Practice :
Un outil d'aide à la décision clinique structuré par étape (Diagnostic, Traitement, Suivi). Lien Site web