La syncope représente un motif fréquent de consultation en médecine d’urgence. Elle constitue un véritable défi diagnostique car ses causes sont multiples, allant des mécanismes bénins neurocardiogéniques aux pathologies cardiovasculaires graves engageant le pronostic vital.
L’objectif principal du clinicien urgentiste est double :
- Identifier rapidement les causes graves ou potentiellement létales ;
- Éviter les hospitalisations inutiles chez les patients à faible risque.
Les recommandations récentes de la Société Européenne de Cardiologie (ESC) et du groupe EUSEM insistent sur une approche structurée fondée sur l’évaluation clinique initiale, la stratification du risque et l’orientation adaptée du patient.
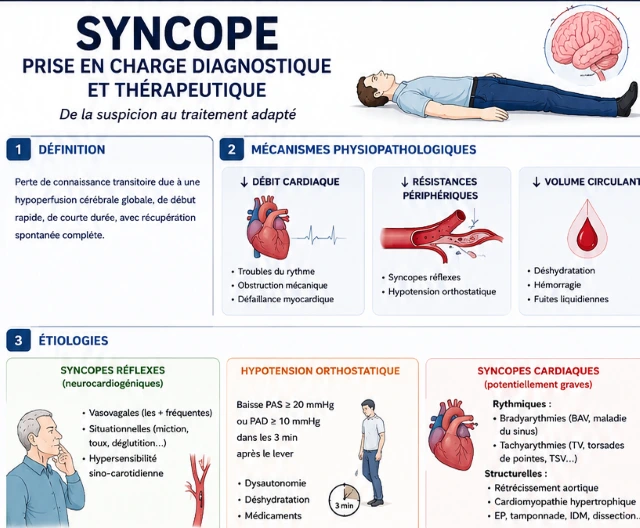
1. Définition
La syncope est définie comme : « une perte de connaissance transitoire due à une hypoperfusion cérébrale globale, de début rapide, de courte durée, avec récupération spontanée complète ».
Cette définition exclut : les crises épileptiques, les comas, les intoxications, les troubles métaboliques et les pertes de connaissance psychogènes.
La syncope appartient au cadre plus large des pertes de connaissance transitoires.
2. Physiopathologie et mécanismes
Le mécanisme physiopathologique commun est une diminution brutale du débit sanguin cérébral. Une interruption de la perfusion cérébrale pendant seulement 6 à 8 secondes peut entraîner une perte de connaissance.
Les mécanismes principaux sont :
2.1 Diminution du débit cardiaque
Elle peut résulter d’un trouble du rythme rapide ou lent, d’une obstruction mécanique ou d’une défaillance myocardique.
2.2 Chute des résistances vasculaires périphériques
Observée notamment dans les syncopes réflexes et l’hypotension orthostatique.
2.3 Hypovolémie
Secondaire à une déshydratation, une hémorragie ou une fuite liquidienne importante.
3. Classification et étiologies
Les recommandations ESC distinguent trois grands groupes étiologiques.
3.1 Syncopes réflexes (neurocardiogéniques)
Les plus fréquentes.
a) Syncope vasovagale
Déclenchée par : douleur, émotion, chaleur (canicule), station debout prolongée.
b) Syncopes situationnelles
Survenant lors de la miction, de la défécation, de la toux ou de la déglutition.
c) Hypersensibilité sino-carotidienne
Principalement chez le sujet âgé.
Mécanisme
Activation vagale excessive : bradycardie, vasodilatation, hypotension.
3.2 Hypotension orthostatique
Définie par une baisse PAS ≥ 20 mmHg ou PAD ≥ 10 mmHg dans les 3 minutes après le lever.
Causes : dysautonomie (dysfonctionnement du système nerveux autonome), déshydratation, médicaments : diurétiques, antihypertenseurs, antidépresseurs, neuroleptiques.
3.3 Syncopes cardiaques
Les plus graves car associées à une mortalité élevée.
a) Causes rythmiques
- Bradyarythmies : BAV haut degré, maladie du sinus.
- Tachyarythmies : tachycardie ventriculaire, torsades de pointes, TSV rapides.
b) Causes structurelles
- rétrécissement aortique serré,
- cardiomyopathie hypertrophique,
- embolie pulmonaire,
- tamponnade,
- infarctus du myocarde,
- dissection aortique.
Les syncopes d’origine cardiaque sont particulièrement suspectées en cas d’effort, de décubitus, d’antécédent cardiaque ou d’ECG anormal.
4. Description clinique
4.1 Interrogatoire
Élément diagnostique majeur. L’interrogatoire doit préciser :
- Circonstances de survenue : position, effort, émotion, douleur, chaleur, repas, miction.
- Prodromes : nausées, sueurs, pâleur, vertiges, troubles visuels.
- Symptômes associés : douleur thoracique, dyspnée, palpitations, céphalées.
- Durée de la perte de connaissance
- Récupération : rapide et complète dans la syncope vraie.
- Antécédents : cardiopathie, mort subite familiale, traitements encours.
Les recommandations actuelles soulignent que l’histoire clinique associée à l’examen physique et à l’ECG constitue la pierre angulaire du diagnostic.
4.2 Examen clinique
Il doit être complet et orienté.
- Signes vitaux : TA couchée/debout, fréquence cardiaque, saturation O2, température.
- Examen cardiovasculaire : souffle valvulaire, signes d’insuffisance cardiaque.
- Examen neurologique : déficit focal, confusion persistante.
- Recherche de traumatisme
5. Diagnostic positif et différentiel
5.1 Confirmer la syncope
Les caractéristiques évocatrices sont : perte de connaissance brève, chute du tonus postural, récupération spontanée complète, absence de confusion prolongée.
5.2 Diagnostics différentiels
- Neurologiques : épilepsie, AVC du tronc cérébral.
- Métaboliques : hypoglycémie, hypoxie.
- Psychiatriques : pseudo-syncope psychogène.
- Autres : drop attacks (chute brutale sans perte de connaissance), intoxications.
6. Démarche diagnostique aux urgences
L’approche moderne est basée sur le concept RED-SOS : Recognize, Exclude, Diagnose, Stratify risk, Observe, Setting of care.
7. Examens complémentaires
7.1 ECG 12 dérivations
Indispensable chez tous les patients.
Anomalies évocatrices : BAV, QT long, Brugada, HVG, pré-excitation, troubles de conduction.
7.2 Monitorage ECG
Indiqué si suspicion de syncope rythmique.
7.3 Biologie
Orientée selon le contexte clinique : troponines, NFS, ionogramme, D-dimères si suspicion d’EP.
7.4 Échocardiographie
Indiquée si : cardiopathie connue, souffle, anomalie ECG, suspicion structurelle.
7.5 Tilt test
Le tilt test (ou test d'inclinaison) est un examen médical non invasif utilisé pour diagnostiquer la cause des syncopes. Il consiste à surveiller la tension artérielle et la fréquence cardiaque d'un patient attaché sur une table basculante, passant de la position couchée à une position quasi debout (60° à 80°) pour reproduire les symptômes.
Test utile dans : syncopes réflexes, hypotension orthostatique.
7.6 Massage sino-carotidien
Chez les patients > 40 ans avec suspicion réflexe.
8. Stratification du risque
Objectif majeur en médecine d’urgence.
8.1 Critères de haut risque
- Cliniques : syncope à l’effort, syncope en décubitus, douleur thoracique, dyspnée, palpitations avant syncope.
- ECG anormal : BAV, TV, QT long, Brugada.
- Terrain : insuffisance cardiaque, FEVG altérée, antécédent de mort subite familiale.
Ces patients nécessitent une hospitalisation.
8.2 Patients à faible risque
- Caractéristiques : sujet jeune, syncope typiquement vasovagale, ECG normal, absence de cardiopathie.
- Prise en charge ambulatoire possible.
9. Traitement
Le traitement dépend de l’étiologie.
9.1 Mesures immédiates
- Position allongée,
- oxygénothérapie si besoin,
- monitorage,
- correction des troubles hémodynamiques.
9.2 Traitement des syncopes réflexes
- Mesures hygiéno-diététiques : hydratation, augmentation des apports sodés, éviter les déclencheurs.
- Manœuvres physiques : croisement des jambes, contraction musculaire.
- Traitements médicamenteux si nécessaire : fludrocortisone (FLUCORTAC®)ou midodrine (GUTRON® et géneriques).
9.3 Hypotension orthostatique
- correction de l’hypovolémie,
- adaptation thérapeutique,
- contention veineuse,
- midodrine.
9.4 Syncopes cardiaques
Urgence potentiellement vitale.
Traitement spécifique : pacemaker, défibrillateur implantable, traitement antiarythmique, chirurgie valvulaire, reperfusion coronarienne, traitement de l’embolie pulmonaire.
10. Place de l’hospitalisation
Les recommandations actuelles visent à réduire les admissions inutiles.
- Hospitalisation indiquée si : suspicion cardiaque, comorbidités sévères, ECG anormal, traumatisme sévère, récidives fréquentes.
- Observation courte pour les patients à risque intermédiaire.
Conclusion
La syncope est un symptôme fréquent aux urgences dont les étiologies sont variées. L’enjeu principal est d’identifier rapidement les patients à haut risque, notamment d’origine cardiaque, tout en évitant une surhospitalisation des formes bénignes. L’interrogatoire, l’examen clinique, la mesure de la pression artérielle orthostatique et l’ECG demeurent les piliers de l’évaluation initiale. Les recommandations ESC et EUSEM récentes proposent une approche structurée et pragmatique adaptée à la médecine d’urgence moderne.
Bibliographie
- Moya A, Sutton R, Ammirati F, et al. Guidelines for the diagnosis and management of syncope. European Society of Cardiology. Eur Heart J. 2018.
- Möckel M, Janssens KAC, Pudasaini S, et al. The syncope core management process in the emergency department: a consensus statement of the EUSEM syncope group. Eur J Emerg Med. 2024.
- Furlan L, Esposito GJ, Gianni F, et al. Syncope in the Emergency Department: A Practical Approach. J Clin Med. 2024;13(11):3231.
- Numeroso F, Casagranda I. How to simplify the implementation of Syncope ESC Guidelines in the Emergency Department. Minerva Med. 2022.
- Shen WK, Sheldon RS, Benditt DG, et al. 2017 ACC/AHA/HRS Guideline for the Evaluation and Management of Patients With Syncope.
©2026 - efugences.net


