 La diarrhée est un motif fréquent de consultations en médecine générale, partout dans le monde, habituellement bénigne et transitoire ne nécessitant pas de traitement à part l’apport hydrique. Sa cause est infectieuse le plus souvent mais pas toujours. La déshydratation est sa principale complication qui peut mettre la vie du patient en jeu.
La diarrhée est un motif fréquent de consultations en médecine générale, partout dans le monde, habituellement bénigne et transitoire ne nécessitant pas de traitement à part l’apport hydrique. Sa cause est infectieuse le plus souvent mais pas toujours. La déshydratation est sa principale complication qui peut mettre la vie du patient en jeu.
Le recours aux antiseptiques intestinaux et aux antibiotiques est souvent abusif, non seulement inefficaces et coûteux, mais contribuent à l’amplification du problème de résistances de plus en plus constatées.
La prévention individuelle et collective est importante puisque la transmission des germes se fait par les mains sales, les mouches, l’eau et les aliments contaminés.
L’objectif de cet exposé est une mise au point sur une situation particulière concernant la diarrhée des voyageurs (ou turista) en rappelant les critères du diagnostic, les différents syndromes cliniques, les principales étiologies et la conduite thérapeutique en fonction des signes d’alarme. Nous résumons en particulier les recommandations internationales concernant la diarrhée des voyageurs.
I. Introduction
La diarrhée du voyageur (traveller’s diarrhea ou turista) est définie comme l’émission d’au moins trois selles liquides ou molles en 24 heures, associée à des symptômes digestifs, survenant pendant ou après un séjour en zone à risque .
Elle touche 20 à 60 % des voyageurs en zones tropicales ou à faible niveau d’hygiène . Bien que généralement bénigne, elle peut entraîner des complications, notamment la déshydratation ou des formes invasives. Elle peut gâcher le séjour d’un touriste ou d’un homme d’affaire.
II. Critères diagnostiques
Le diagnostic de diarrhée des voyageurs est principalement clinique .
1. Critères positifs
- ≥ 3 selles liquides/24 h
- Survenue brutale en contexte de voyage
- Symptômes associés : douleurs abdominales, nausées/vomissements, ténesme, fièvre (inconstante)
2. complémentaires (indications)
- Diarrhée fébrile ou sanglante
- Diarrhée persistante (> 7–14 jours)
- Terrain à risque (immunodépression)
Pour les voyageurs, la disponibilité d’un laboratoire conforme aux normes n’est pas garantie dans les zones éloignées. La survenue de diarrhée, au retour d’un pays tropical, avec ou sans fièvre, nécessite des explorations (coproculture, sérologie du paludisme, etc.).
III. Syndromes cliniques
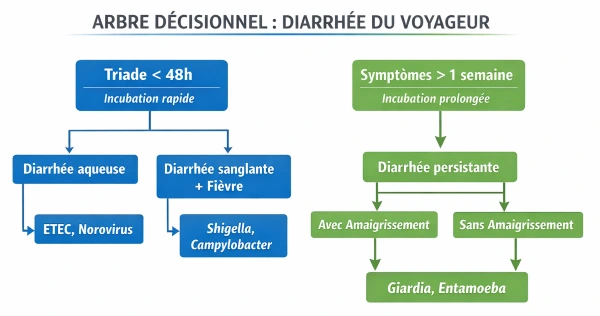
La diarrhée des voyageurs peut être classée en trois grands syndromes :
1. Syndrome cholériforme (sécrétoire)
- Diarrhée aqueuse abondante
- Sans fièvre ni sang
- Risque majeur : déshydratation
👉 Typiquement lié à E. coli entérotoxigène
2. Syndrome dysentérique (invasif)
- Diarrhée glairo-sanglante
- Fièvre élevée
- Douleurs abdominales intenses
👉 Évoque : Shigella, Campylobacter, Salmonella
3. Diarrhée persistante
- 14 jours
- Amaigrissement, malabsorption
👉 Souvent parasitaire (Giardia, Entamoeba)
IV. Étiologies
1. Bactériennes (≈ 80 %)
- Escherichia coli entérotoxigène (ETEC) (principal agent)
- Campylobacter jejuni
- Shigella spp.
- Salmonella spp.
2. Virales (15–20 %)
- Norovirus
- Rotavirus
3. Parasitaires (rares, formes prolongées)
- Giardia intestinalis
- Entamoeba histolytica
- Cryptosporidium
Tableau : aliments en cause et incubation
| Agent pathogène | Aliments en cause | Durée d’incubation |
| Escherichia coli entérotoxigène (ETEC) | Eau contaminée, crudités, fruits non pelés | 1 – 3 jours |
| Escherichia coli entéro-invasif (EIEC) | Eau, aliments contaminés | 1 – 3 jours |
| Campylobacter jejuni | Volaille insuffisamment cuite, lait cru | 2 – 5 jours |
| Shigella spp. | Eau contaminée, transmission manuportée | 1 – 4 jours |
| Salmonella spp. (non typhique) | Œufs, volaille, produits laitiers | 6 – 48 heures |
| Vibrio cholerae | Eau contaminée, fruits de mer crus | 1 – 3 jours |
| Norovirus | Aliments manipulés, eau contaminée | 12 – 48 heures |
| Rotavirus | Transmission oro-fécale, eau/aliments | 1 – 3 jours |
| Giardia intestinalis | Eau douce contaminée | 7 – 14 jours |
| Entamoeba histolytica | Eau/aliments contaminés | 1 – 4 semaines |
| Cryptosporidium spp. | Eau (piscines, eau potable) | 5 – 10 jours |
V. Signes d’alarme (gravité)
Les signes de gravité conditionnent la prise en charge :
- Signes cliniques : Fièvre élevée, Sang dans les selles (dysenterie), Vomissements incoercibles, Déshydratation sévère; Douleurs abdominales intenses
- Terrain à risque : Enfants, personnes âgées, Immunodéprimés, Comorbidités
VI. Conduite thérapeutique
1. Mesures générales (toutes formes)
- Réhydratation orale (pivot du traitement)
- Régime adapté (riz, banane, hydratation)
Le traitement primordial des diarrhées est l’eau pour l’adule et les sels de réhydratation orale (SRO) type OMS pour les enfants. En principe 10 ml de SRO par kg de poids corporel après chaque selle liquide. La déshydratation sévère impose une perfusion par voie veineuse périphérique avec les solutés salins isotoniques comme le RINGER LACTATE ou le NaCl 0,9%.
2. Formes légères
- Hydratation seule
- ± lopéramide (IMODIUM®) si absence de fièvre ou sang.
3. Formes modérées
- Hydratation + antidiarrhéiques : antisécrétoires comme Racécadotril (TIORFAN®)(TIORFIX®)
- Antibiothérapie possible si gêne fonctionnelle
4. Formes sévères ou avec signes d’alarme
- Antibiothérapie recommandée :
- Azithromycine (1ère intention) 500 mg x 1/jour, pendant 3 jours - 20 mg/kg/jour chez l'enfant
- Ou dans les cas cliniques sévères Ciprofloxacine : 500 mg x 2/jour, chez l'enfant 5-10 mg/kg/12 h x 3 jours
- Éviter lopéramide si dysenterie
- Consultation médicale urgente
5. Diarrhée persistante
- Examens parasitologiques
- Traitement spécifique (antiparasitaires)
Conclusion
La diarrhée du voyageur est une pathologie fréquente, le plus souvent bénigne, mais potentiellement grave. Le diagnostic est clinique et la prise en charge repose sur :
- la réhydratation systématique
- l’évaluation de la gravité
- une antibiothérapie ciblée en cas de signes d’alarme
![]() Téléchargez le texte complet de cet article en PDF : Turista, la diarrhée des voyageurs
Téléchargez le texte complet de cet article en PDF : Turista, la diarrhée des voyageurs
©Dr M. Gazzah - efurgences.net



