 Le coup de chaleur (Heat stroke) est caractérisé par une élévation de la température centrale au-dessus de 40°C associée à des troubles neurologiques (délire, convulsions ou coma) et qui peut évoluer vers la défaillance multiviscérale et la mort. Le coup de chaleur survient lorsque la température centrale interne dépasse un niveau critique entraînant un dérèglement de la thermorégulation suivi d’une cascade de réponses cellulaires et systémiques. C’est une urgence médicale toujours d’actualité et plus fréquente qu'on ne le croit.
Le coup de chaleur (Heat stroke) est caractérisé par une élévation de la température centrale au-dessus de 40°C associée à des troubles neurologiques (délire, convulsions ou coma) et qui peut évoluer vers la défaillance multiviscérale et la mort. Le coup de chaleur survient lorsque la température centrale interne dépasse un niveau critique entraînant un dérèglement de la thermorégulation suivi d’une cascade de réponses cellulaires et systémiques. C’est une urgence médicale toujours d’actualité et plus fréquente qu'on ne le croit.
Selon le mécanisme, on distingue 2 catégories :
- Le coup de chaleur classique résultant d'une exposition passive à des températures environnementales élevées, c’est la situation la plus fréquente.
- L’hyperthermie maligne d’effort ou d’exercice (Exertional heat stroke) résultant d'une hyperthermie élevée lors d'une activité sportive intense et prolongée.
Les publications sur ce sujet deviennent de plus en plus fréquentes suite au développement des connaissances scientifiques. La Japanese Association of Acute Medicine (JAAM) proposa ses critères de diagnostic du coup de chaleur en 2015 [1] et plus récemment des recommandations américaines [2] et chinoises [3] ont été publiées en 2019 et 2020.
I. ÉPIDÉMIOLOGIE
Une canicule, ou vague de chaleur, est un phénomène météorologique exceptionnel où la température dépasse les valeurs moyennes habituelles dans une région et qui persiste pendant plusieurs jours.
- La canicule européenne de 2003 était la plus meurtrière de l’histoire contemporaine : plus de 70.000 décès en Europe, dont plus de 19.000 en France selon plusieurs sources. Ces décès sont causés directement par la chaleur (déshydratation, hyperthermie) ou indirectement par décompensation de maladies chroniques chez la population fragile.
- En Suisse [4], lors de la canicule de 2019, environ 520 personnes sont décédées soit une surmortalité statistiquement significative de 3,5% pour l’ensemble de la population. Pour les sujets >85 ans la surmortalité était 8,6% chez les hommes et 5,8% chez les femmes. Cette surmortalité était moins élevée que celle de 2003 (6,9%) et de 2015 (5,4%).
- Aux États-Unis, selon la CDC (2022) : 702 décès liés à la chaleur surviennent chaque année, 67.512 visites aux urgences dues à la chaleur et 9.235 personnes en moyenne sont hospitalisées/an à cause de la chaleur.
Les températures dans certains pays tropicaux atteignent régulièrement 50°c mais les données statistiques sont rares.

- On estime qu’en Arabie Saoudite l’incidence varie de 22 à 250 cas pour 100.000 personnes selon les saisons du pèlerinage, avec un taux de mortalité à 50%. Les fortes chaleurs ont fait plus de 1000 morts parmi les fidèles en 2024 [AFP]
Toutes les maladies chroniques peuvent être décompensées par la canicule. Chez les personnes âgées, chaque hausse de 1°C au-dessus des températures optimales accroît chez elles les taux de mortalité cardiovasculaire (3,4%), respiratoire (3,6%) et cérébro-vasculaire (1,4%), en plus des risques de subir des complications diabétiques, des problèmes génito-urinaires et des maladies infectieuses [5].
II. THERMOGENÈSE ET TEMPÉRATURE CORPORELLE :
La température centrale humaine est maintenue constante entre 36,6 et 37,5°C quelles que soient les variations du milieu extérieur. La mesure de référence est la prise rectale par thermomètre électronique, les autres moyens ne sont pas précis. Les agressions thermiques sont soit endogènes, par les contractions musculaires et le métabolisme cellulaire fournissant l’énergie (ATP), soit extérieures par le transfert de la chaleur ambiante à l’organisme (rayons infrarouges, conduction et convection). Les contractions musculaires multiplient par 10 à 20 fois la production énergétique.
L’hypothalamus assure la thermorégulation en stimulant les moyens de lutte contre la chaleur qui sont l’évaporation de l’eau par la sudation essentiellement (par le biais de vasodilatation cutanée) et par la respiration (polypnée). La sudation est le moyen le plus efficace de refroidissement, surtout en présence de vent, humidité atmosphérique faible et port de vêtements légers et hydrophiles. Elle est inhibée par l’usage des cosmétiques anti-transpirants et les médicaments vasoconstricteurs. La sudation entraîne la perte d’une grande quantité d’eau et de sel et doit être compensée par l’hydratation.
III. TABLEAUX CLINIQUES :
1. Coup de chaleur classique :
C’est l’ensemble de symptômes dus à une exposition excessive à la chaleur entrainant la défaillance de la thermorégulation. Apparaissant au repos lors des vagues de chaleur, le coup de chaleur par définition se manifeste par une détresse neurologique et cardiovasculaire et peut évoluer en absence de traitement vers le syndrome de défaillance multiviscérale.
- Terrains : nourrissons et enfants, sujets âgés >70 ans, personnes atteintes d'une maladie chronique sous-jacente ou d'une fonction immunitaire altérée, obésité, prise de café, alcool, amphétamines ou médicaments altérant la thermorégulation.
- Circonstances : exposition prolongée au soleil ou à la chaleur en période de canicule, travail à l’extérieur, pèlerinage à la Mecque, voyage en pays tropical, enfant enfermé dans une voiture.
- Signes cliniques :
- Les symptômes prodromiques : céphalée, fatigue, nausées, vertiges, crampes musculaires, peau sèche et érythémateuse, déshydratation, syncopes. Cette forme mineure est la plus fréquente, elle est réversible lorsque les mesures thérapeutiques sont instaurées précocement.
- À la phase d’état : la température centrale est élevée et peut atteindre 40 à 42°C, troubles neurologiques (confusion, délire, coma, convulsions), complications cardiovasculaires (hypotension artérielle, arythmies) et risque d’insuffisance rénale aigue. Le pronostic vital est mis en jeu.
2. COUP DE CHALEUR D’EXERCICE :
La physiopathologie et les circonstances du coup de chaleur d’exercice (ou d’effort) diffèrent de celui du coup de chaleur classique mais les conséquences sont aussi dramatiques.
- Terrains : adultes jeunes et souvent des militaires ou des athlètes.
- Circonstances : effort physique intense, randonnée des militaires, marathon, football et cyclisme. Les facteurs favorisants sont la chaleur ambiante, l’absence de vent, l’humidité, le port de vêtements imperméables et la prise de médicaments vasoconstricteurs ou inhibant la sudation.
- Signes cliniques : des signes mineurs peuvent alerter le sportif, l’entraîneur ou les secouristes comme des troubles du comportement, agressivité, démarche ébrieuse, asthénie, soif intense, sudation excessive (contrairement au coup de chaleur classique), nausées, vomissements et crampes musculaires qui imposent l’arrêt de l’effort et la prise en charge médicale immédiate.
- Souvent l’épuisement est brutal avec effondrement de la victime avant de terminer la compétition.
Le tableau clinique comprend une hyperthermie rectale 40-42°C avec signes d’encéphalopathie (coma, convulsions, œdème cérébral). Les signes évoluent vers la rhabdomyolyse, la cytolyse hépatique et l’insuffisance rénale dans les heures qui suivent. Une détresse respiratoire et des troubles de la coagulation ont été observés [3].
Les dommages deviennent irréversibles et mortels si l'hyperthermie n'est pas rapidement corrigée.
IV. EXAMENS COMPLÉMENTAIRES :
- ECG : systématique, éliminer infarctus du myocarde et troubles du rythme.
- Gaz du sang : une acidose métabolique dans 60% des cas de coup de chaleur classique [8], hypoxémie possible.
- Bilan biologique souvent perturbé : glycémie, ionogramme, bilan rénal, bilan hépatique (ASAT, ALAT, bilirubinémie), bilan de coagulation, troponines, D-Dimères.
- La rhabdomyolyse par lésions des muscles est une complication fréquente, elle provoque une élévation importante de la créatine kinase (CPK), myoglobinurie, hyperkaliémie, hypocalcémie, des troubles de la coagulation (hémorragies, thromboses et CIVD) et une insuffisance rénale aiguë.
- TDM cérébrale ou IRM : si suspicion d’encéphalopathie ou d’œdème cérébral. Éliminer ischémie ou hémorragie cérébrale.
V. DIAGNOSTICS DIFFÉRENTIELS :
Le diagnostic du coup de chaleur repose sur le contexte de survenue, l’hyperthermie, les signes neurologiques et la présence de défaillance multiviscérale. D’autres diagnostics différentiels sont à discuter en cas d’hyperthermie, en particulier :
- Hyperthermie maligne de l’anesthésie : est un désordre pharmacogénétique des muscles squelettiques. Maladie génétique rare qui se traduit par une réponse hyper-métabolique lors de l'exposition à des agents anesthésiques volatiles halogénés (HALOTHANE, SÉVOFLURANE, DESFLURANE, ISOFLURANE, ENFLURANE) et au curare dépolarisant (SUCCINYLCHOLINE, SUXAMÉTHONIUM, CÉLOCURINE). Traitement curatif par le DANTROLÈNE (2,5 mg/kg avec des doses complémentaires éventuelles de 1 mg/kg) et assistance respiratoire [13].
- Le syndrome malin des neuroleptiques : troubles de la conscience, rigidité musculaire et augmentation des CPK. Le syndrome s’installe progressivement dans les jours suivant l’introduction d’un neuroleptique. Traitement symptomatique par refroidissement jusqu’à 38°C, réhydratation, sédation et assistance respiratoire [13]. Pas de consensus concernant l’efficacité du DANTROLÈNE.
VI. CONDUITE À TENIR DEVANT UN COUP DE CHALEUR :
La prise en charge des victimes de coup de chaleur est une urgence. Le refroidissement rapide et l’hydratation sur les lieux sont essentiels. La surveillance en continue de la température par sonde rectale doit guider le traitement.
L'objectif du traitement est de réduire la température interne du corps à 38,9°C en moins de 30 minutes après l'apparition des symptômes.
 La prise en charge hospitalière est toujours nécessaire.
La prise en charge hospitalière est toujours nécessaire.
Principes du traitement :
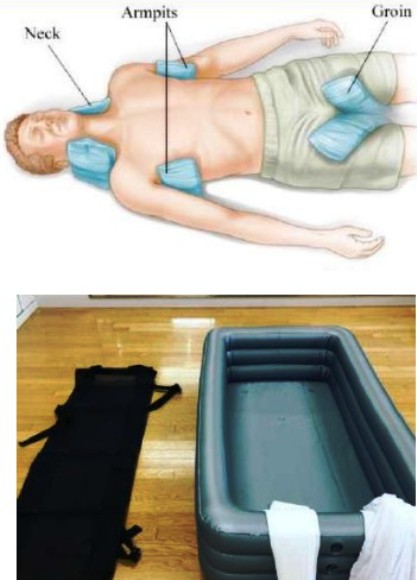
- Mettre le patient dans un endroit frais, le dévêtir, humidifier sa surface corporelle, et appliquer de la glace au niveau du cou, des aisselles et des plis de l’aine. Aérer énergiquement les locaux (fenêtres ouvertes, ventilateur).
- L’application de serviettes trempées dans l’eau froide et changées fréquemment en association avec la ventilation est aussi une mesure de secours bien que peu efficace [8].
- Prélèvement sanguin pour bilan biologique.
- Monitorage des paramètres vitaux.
- Réhydratation : NaCl 0,9% - 1 litre/30 min en perfusion.
- Le PARACÉTAMOL et l’ASPIRINE ne sont pas efficaces et peuvent aggraver la fonction hépatique et rénale.
- Le DANTROLÈNE n’est pas efficace dans cette situation.
- Dans les formes graves : réanimation voire dialyse en cas d’insuffisance rénale.
Tous les auteurs [2][3][8][11] préconisent l’immersion en eau froide qui est le traitement de référence le plus efficace mais il nécessite une logistique peu disponible dans les hôpitaux civils. Les victimes d'un coup de chaleur à l'effort doivent être placées dans une grande baignoire remplie d'eau froide et de glace, avec une surface corporelle maximale immergée. En médecine militaire des housses mortuaires ou des bâches remplies d’eau ont été utilisées pour le refroidissement [11].
Il est avantageux d'utiliser des solutés de perfusion froids (4°C) dans la mesure du possible. Ceux-ci peuvent diminuer la température centrale à un taux double par rapport aux fluides à température ambiante [2].
La réanimation de la détresse respiratoire, de l’hypovolémie, des convulsions et des troubles électrolytiques est identique aux standards habituels.
Le pronostic de l’hyperthermie maligne est sombre. Certains patients peuvent présenter des dommages à long terme au système nerveux central, notamment un manque de concentration, une perte de mémoire, des troubles cognitifs, des troubles du langage et de l'ataxie.
VII. CONCLUSION :
À ce jour, il n'existe aucune définition universellement acceptée du coup de chaleur mais les publications récentes ont contribué à mieux connaitre la physiopathologie et les lignes directrices du traitement.
L’information et la sensibilisation de la population peuvent améliorer la prévention et minimiser les conséquences néfastes de ces accidents.
Un système d’alerte précoce de canicule et des plans d’intervention adéquats peuvent réduire la morbidité et la mortalité lié aux vagues de chaleur.
BIBLIOGRAPHIE :
- LUKE BELVAL et al. : Consensus Statement- Prehospital Care of Exertional Heat Stroke. March 2018 Prehospital Emergency Care 22(3):392-397 DOI:10.1080/10903127.2017.1392666
- GRANT S. et al. : Wilderness Medical Society Clinical Practice Guidelines for the Prevention and Treatment of Heat Illness: 2019 Update. WMS, Volume 30, Issue 4, Supplement, S33-S46, December 01, 2019
- SHU-YUAN LIU et al. : Expert consensus on the diagnosis and treatment of heat stroke in China. Mil Med Res. 2020; 7: 1. doi: 10.1186/s40779-019-0229-2
- MARTINA S. RAGETTLIA, MARTIN RÖÖSLI : Mortalité liée à la chaleur durant l’été 2019. Primary and hospital care – médecine interne générale 2021;21(3):90–95
- ADITI BUNKER et al : Effects of Air Temperature on Climate-Sensitive Mortality and Morbidity Outcomes in the Elderly; a Systematic Review and Meta-analysis of Epidemiological Evidence. EBioMedicine, 6 (2016), 258‑268.
- INSPQ : Indicateurs en lien avec les vagues de chaleur et la santé de la population. Rapport de l’institut national de santé publique du Québec. Novembre 2019 (inspq.qc.ca)
- BASU R. et al. : The effect of high ambient temperature on emergency room visits. Epidemiology, 23(6), (2012). 813-820.
- NEHA RAUKAR et al. : Identification and Treatment of Exertional Heat Stroke in the Prehospital Setting. Journal of emergency medical services, 2017. (jems.com)
- TORU HIFUMI et al. : Heat stroke. Journal of Intensive Care (2018) 6:30
- C. RAHMOUNE, A. BOUCHAMA : Le coup de chaleur Heatstroke. Réanimation 13 (2004) 190– 196
- E. Sagui et al. : Le coup de chaleur d’exercice. Quoi de neuf ? médecine et armées, 2015, 43, 5, 490-497
- B-A Gaüzère : Hyperthermie maligne et coup de chaleur, 2012 (medecinetropicale.free.fr).
- ORPHANET : Hyperthermie maligne de l’anesthésie. (Orpha.net)
Lisez cet article en PDF : Coup de chaleur, hyperthermie maligne
©2023 - Dr M. Gazzah - efurgences.net



