I. DÉFINITION DE TACHYCARDIE :
Les tachycardies sont des troubles du rythme cardiaque d’aspect polymorphe qui nécessitent un diagnostic précis, rapide et un traitement approprié.
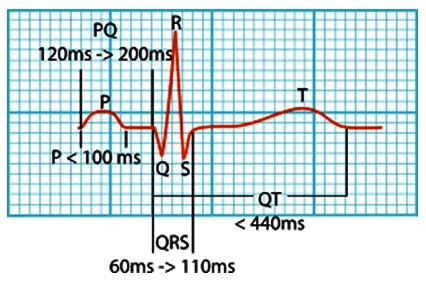
On parle d’une tachycardie lorsque la fréquence est > 100 battements/min.
Le diagnostic repose sur l’analyse de l’ECG :
- QRS : fin ou large ?
- Rythme régulier ou irrégulier ?
- Aspect de l’onde P : visible ou non ?
- Fréquence de QRS > , = ou < ondes P ?
II. PRISE EN CHARGE D'UNE TACHYCARDIE :
- Le patient est installé en soins intensifs avec tous les matériels de réanimation disponibles.
- Réaliser rapidement un ECG 12 dérivations puis brancher le patient sous scope pour surveillance continue du rythme, du pouls, de la SpO2 et de la tension artérielle.
- En cas de mauvaise tolérance (TA< 9, douleur thoracique, dyspnée, OAP ou perte de la conscience) : réduction en urgence par cardioversion (Choc Électrique Externe ou CEE) après une anesthésie générale ou par stimulation endocavitaire cardiaque si disponible.
- Dépister et traiter les causes : dyskaliémie, acidose, hyponatrémie, hypoxie, anémie ou une intoxication. L’infarctus du myocarde est souvent associé à des troubles du rythme graves qui doivent être traités conjointement.
À distance : bilan thyroïdien et échographie cardiaque.
- Prévenir les thromboses en cas de rythme irrégulier. Éliminer une thrombose intracardiaque par écho-doppler avant de choquer une Fibrillation Auriculaire (FA).
Pièges à éviter : bien que la plupart des tachycardies supraventriculaires soient de complexes QRS fins, certaines ont des complexes larges en cas de bloc de branche associé et doivent être distinguées des tachycardies ventriculaires qui ont des conséquences hémodynamiques plus graves.
- En cas d’une origine atriale ou sinusale de la tachycardie, les manœuvres vagales (massage carotidien unilatéral et manœuvre de Valsalva) aboutissent parfois à un ralentissement de la fréquence ventriculaire. La compression des globes oculaires est à éviter à cause de ses effets indésirables
III. CLASSIFICATION PHYSIOPATHOLOGIQUE
Les tachycardies peuvent être classées en deux grandes catégories :
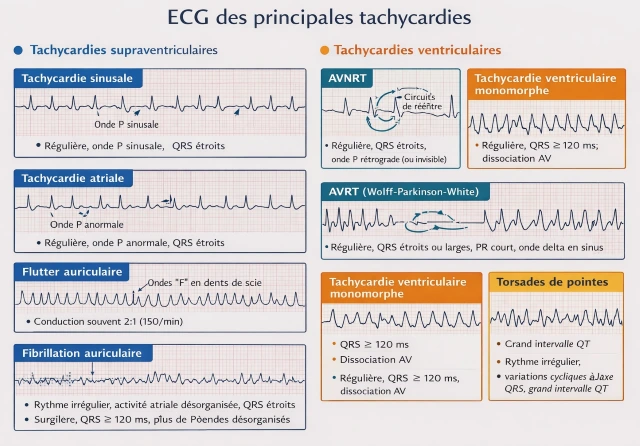
- Tachycardies supraventriculaires : tachycardie sinusale, tachycardie atriale, flutter auriculaire, fibrillation auriculaire, tachycardie par réentrée nodale (AVNRT), tachycardie par réentrée atrioventriculaire (AVRT)
- Tachycardies ventriculaires : tachycardie ventriculaire monomorphe, tachycardie ventriculaire polymorphe, torsades de pointes
Selon la largeur du QRS on distingue :
- Tachycardies à QRS étroits (<120 ms) d'origine généralement supraventriculaire, QRS fins, rythme régulier ou irrégulier, activité atriale visible ou non : tachycardie sinusale, tachycardie supraventriculaire par réentrée, fibrillation auriculaire, flutter auriculaire
- Tachycardies à QRS larges (≥120 ms) : tachycardie ventriculaire, tachycardie supraventriculaire avec aberration, tachycardie antidromique (syndrome de pré-excitation), torsades de pointes
En pratique clinique, toute tachycardie à QRS large doit être considérée comme ventriculaire jusqu’à preuve du contraire.
IV. TACHYCARDIES SUPRAVENTRICULAIRES (TSV) :
Le QRS est fin en général sauf en cas de bloc de branche associé. On distingue :
1. Tachycardie Sinusale :
Régulière, fréquence < 120/min, ondes P normales, PR court.
Causes : hyperthyroïdie, anémie, état de choc, hypoxie, fièvre, intoxication, drogues ou émotion. Parfois idiopathique.
- Rechercher et traiter la cause +++
Si idiopathique : IVABRADINE (Procoralan®) ou BETABLOQUANT.
2. Tachycardies jonctionnelles :
- Tachycardie de Bouveret, dite aussi « tachycardie supraventriculaire par réentrée nodale auriculo-ventriculaire » (AVNRT : Atrioventricular Nodal Reentrant Tachycardia)), elle provient d’une anomalie dans le nœud atrio-ventriculaire.
Terrain : adultes jeunes, surtout les femmes entre 40-50 ans, à cœur sain.
Durée : minutes ou heures. Début et fin brusque.
ECG : QRS fin le plus souvent ou large si bloc de branche - Ondes P invisibles ou rétrogrades.
Traitement : Manœuvres vagales de préférence en position allongée sur le dos avec élévation des jambes. Sinon : ADENOSINE (ATP) Ou VERAPAMIL ou DILTIAZEM en IV.
Traitement des formes chroniques : Ablation par cathéter ou Diltiazem ou Vérapamil ou Bêtabloquant ou Diltiazem + Bêtabloquant
3. Syndrome de Wolff-Parkinson-White (WPW) :
ECG : rythme régulier, Onde delta au début du complexe QRS. PR court < 0,10 sec. QRS large > 0,12 sec.
- Si tachycardie : FLECAINIDE Ou AMIODARONE
Attention : Digoxine et IC contre-indiqués.
4. Tachycardie par Fibrillation Atriale (TAC/FA) :
La fibrillation auriculaire (ou atriale) est fréquente. Elle se traduit par une accélération importante du rythme de contraction des oreillettes (300 à 500 b/min). Seuls certains de ces battements parviennent à se transmettre aux ventricules. Lorsque la tachycardie touche aussi les ventricules,
On parle de TAC/FA : Tachyarythmie Complète par Fibrillation Auriculaire qui peut décompenser une cardiopathie sous-jacente ou provoquer une embolie.
ECG : Rythme QRS irrégulier, sans onde P individualisable.
- Ralentir : BETABLOQUANT ou INHIBITEUR CALCIQUE ou AMIODARONE (ou DIGOXINE si pas de CEE envisageable)
- Anticoagulants : HNF ou HBPM + AOD ou AVK
- CEE après avis cardiologie et écho, si pas d’hypo K+ et absence de traitement par Digoxine.
5. Tachycardie par Flutter Atrial :
ECG : Rythme QRS régulier ou irrégulier - Ondes F (250 à 300/min) régulières en dent de scie ou P’ - F/QRS variable 2:1 ou 3:1 ou 4:1, etc.
Même conduite thérapeutique que FA.
Les techniques d’ablation par radiofréquence sont efficaces pour traiter la fibrillation atriale et les tachycardies à foyer ectopique en cas d’échec médicamenteux.
Il existe 2 principales complications des FA et flutters atriaux :
- les embolies systémiques, notamment cérébrales,
- et la décompensation cardiaque en cas de cardiopathie sous-jacente.
Ils nécessitent un traitement préventif
V. TACHYCARDIES À QRS LARGE :
1. Tachycardies Ventriculaires (TV) :
La TV correspond par définition à au moins 3 extrasystoles consécutives à une fréquence ≥120 battements/min (peut atteindre 250 b/min). Si tous les complexes QRS ont la même morphologie, on l'appelle tachycardie ventriculaire monomorphe. Plus rarement leur morphologie varie, on l'appelle tachycardie ventriculaire polymorphe.
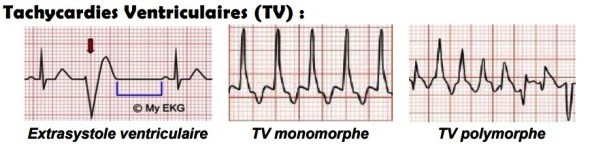
Si la durée des extrasystoles consécutives est inférieure à 30 secondes, on les appelle tachycardie ventriculaire non soutenue (TVNS) ; si elle est supérieure à 30 secondes ou si elle nécessite une cardioversion électrique, on l'appelle tachycardie ventriculaire soutenue (TVS).
Les symptômes vont de l'absence de signes à des palpitations, à un collapsus hémodynamique, à une syncope ou à un choc cardiogénique. Il y a risque imminent de passage à l’arrêt cardiaque par fibrillation ventriculaire.
Toute tachycardie à complexe QRS large > 0,12 sec est une TV jusqu'à preuve du contraire.
En faveur : présence de capture et fusion (morphologie de QRS différente de celle de la tachycardie), ondes P aléatoires non liées au QRS.
Le diagnostic différentiel se pose avec les tachycardies supraventriculaires associées à un bloc de branche. Les manœuvres vagales et l’ADENOSINE (ATP) peuvent être utiles pour les différencier.
Traitement :
- TV mal tolérée, risque de passage en fibrillation ventriculaire et arrêt cardiaque : CEE 150 - 200 joules en urgence.
- TV tolérée : AMIODARONE (Cordarone®) de préférence ou PROCAÏNAMIDE. La LIDOCAÏNE (Xylocaïne®)(Xylocard®) est utilisée surtout dans le contexte de SCA. (Procaïnamide non disponible dans tous les pays)
Attention : DIGOXINE contre indiquée ++
2. Torsades De Pointe :
Les torsades de pointe sont une forme particulière de tachycardie ventriculaire. QRS large polymorphe avec phase rapide et phase lente, souvent associée à un QT long.
Causes : hypokaliémie, hypomagnésémie, intoxication aux antiarythmiques classe 1 ou autres médicaments (bêtabloquants, antidépresseurs tricycliques, chloroquine, etc.).
Traitement :
- Stimulation électrique ou SULFATE DE MAGNESIUM ou ISOPRENALINE (Isuprel®).
- Traitement de la cause.
3. Fibrillation Ventriculaire (FV) :
La fibrillation ventriculaire est un rythme rapide (> à 250 b/min) et irrégulier. Les contractions des ventricules sont inefficaces et se traduisent par un arrêt cardiaque.
Traitement : CEE immédiat et réanimation cardio-pulmonaire RCP.
VI. MÉDICAMENTS DES TACHYCARDIES
1 Médicaments utilisés dans les tachycardies supraventriculaires
|
Médicament |
Indications |
Précautions |
||
|
Adénosine 6 mg IV bolus injection rapide + flush |
SVT par réentrée nodale |
asthme sévère, bloc AV |
||
|
Adénosine (2e dose) 12 mg IV bolus rapide |
échec première dose |
effets transitoires fréquents |
||
|
Métoprolol 5 mg IV toutes les 5 min (max 15 mg) injection lente |
contrôle de fréquence FA |
hypotension, bradycardie |
||
|
Diltiazem 0,25 mg/kg IV injection lente |
fibrillation auriculaire |
insuffisance cardiaque sévère |
||
|
Vérapamil 5–10 mg IV injection lente |
SVT |
hypotension |
||
2. Médicaments utilisés dans les tachycardies ventriculaires
|
Médicament |
Entretien |
Indications |
Précautions |
|
|
Amiodarone 150 mg IV sur 10 min |
1 mg/min (6 h) puis 0,5 mg/min |
TV monomorphe stable |
hypotension, QT long |
|
|
Procainamide 20–50 mg/min IV |
1–4 mg/min |
TV stable |
insuffisance cardiaque |
|
|
Sotalol 1,5 mg/kg IV sur 5 min |
— |
TV stable |
QT prolongé |
|
|
Lidocaïne 1–1,5 mg/kg IV |
1–4 mg/min |
TV ischémique |
troubles neurologiques |
|
3. Traitement des torsades de pointes
|
Médicament |
Administration |
Remarques |
|
|
Sulfate de magnésium 1–2 g IV |
10–15 minutes |
traitement de première intention |
|
|
Isoprénaline perfusion IV |
titration |
bradycardie associée |
|
|
Correction électrolytique, variable |
IV |
corriger hypokaliémie |
|
![]() Téléchargez cet article en PDF : Les tachycardies : conduite à tenir
Téléchargez cet article en PDF : Les tachycardies : conduite à tenir
© Dr M. Gazzah - efurgences.net



