La dissection de l’aorte est une urgence cardiovasculaire potentiellement fatale caractérisée par la pénétration du sang dans la paroi aortique à travers une déchirure intimale, créant un faux chenal au sein de la média. Son diagnostic repose sur un faisceau d’arguments cliniques et d’imagerie, et sa prise en charge nécessite une intervention rapide médico-chirurgicale.
1. Introduction
La dissection de l’aorte peut évoluer rapidement vers des complications graves, comme la rupture aortique, la tamponnade cardiaque, l’insuffisance aortique ou la malperfusion d’organes. Son diagnostic précoce repose sur la clinique et l’imagerie.
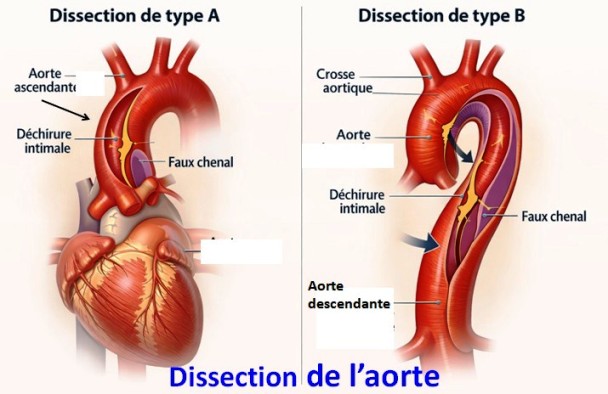
2. Définition et classifications
Définition
La dissection aortique correspond à la séparation des couches de la paroi aortique par infiltration du sang dans la média, créant un faux chenal.
Classifications
- Stanford
- Type A : implique l’aorte ascendante (± aorte descendante)
- Type B : limitée à l’aorte descendante
- DeBakey
- Type I : aorte ascendante + crosse + descendante
- Type II : aorte ascendante seule
- Type III : aorte descendante seule
3. Physiopathologie
La dissection résulte de :
- Rupture intimale permet au sang pulsatile d’entrer dans la média, provoquant la création d’un faux chenal qui peut se propager longitudinalement.
- Fragilisation de la média qui subit une dégénérescence médiale kystique (fragmentation des fibres élastiques, perte de cellules musculaires lisses)
- Conséquences hémodynamiques → obstruction du vrai chenal, malperfusion des organes, rupture, tamponnade cardiaque, insuffisance aortique
4. Terrain et facteurs de risque
- Hypertension artérielle (facteur majeur présent dans 65–75 % des cas))
- Maladies du tissu conjonctif : Marfan, Ehlers-Danlos, Loeys-Dietz
- Anomalies congénitales : valve bicuspide, coarctation
- Causes iatrogènes (Cathétérisme cardiaque, Chirurgie cardiovasculaire, Traumatisme thoracique)
- La grossesse constitue un facteur de risque rare mais reconnu, particulièrement au troisième trimestre.
5. Épidémiologie
- Incidence : 3–6/100 000/an
- Prédominance masculine (≈ 2:1)
- Âge moyen : 60–70 ans - Plus précoce chez les patients atteints de maladies génétiques du tissu conjonctif
- Mortalité élevée sans traitement (pouvant atteindre 1 à 2 % par heure durant les premières 24 heures dans les dissections de type A.)
6. Signes cliniques du diagnostic
Le diagnostic repose sur un ensemble de signes associés, souvent combinés :
6.1 Douleur
- Soudaineté et intensité maximale d’emblée, sensation de déchirure ou de coup de poignard
- Localisation : thoracique antérieure (type A), dorsale ou interscapulaire (type B)
- Irradiation possible vers l’abdomen, l’aine ou les organes génitaux
- Migration de la douleur selon l’extension de la dissection
6.2 Signes cardiovasculaires
- Asymétrie tensionnelle entre les 2 bras
- Absence ou diminution d’un pouls périphérique
- Souffle d’insuffisance aortique
- Hypotension ou état de choc
- Tamponnade cardiaque (péricarde rempli de sang)
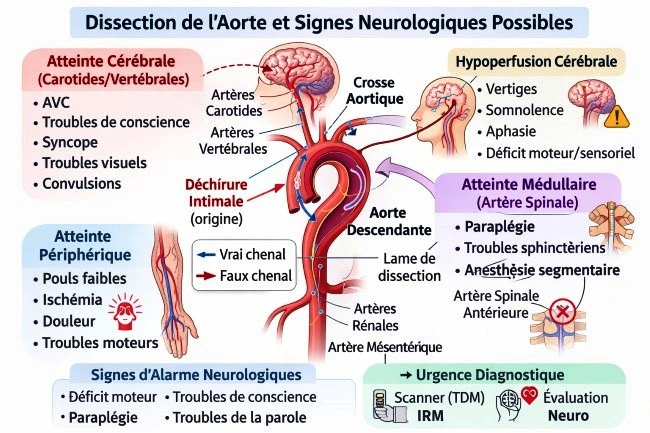
6.3 Signes neurologiques
- Déficit moteur ou sensitif (malperfusion médullaire). Paraplégie ou parésie des membres inférieurs si la dissection obstrue l’artère spinal antérieure
- Paresthésies ou paralysie segmentaire
- Accident vasculaire cérébral ou syncope si atteinte carotidienne
- Troubles sphinctériens en cas d’atteinte médullaire
6.4 Autres signes
- Nausées et vomissements (peut simuler colique néphrétique ou pancréatite)
- Agitation ou incapacité à rester immobile (douleur intense)
7. Examens complémentaires
- Angioscanner thoraco-abdominal injecté : examen de référence
- Échocardiographie transœsophagienne : utile en urgence ou bloc opératoire
- IRM : rarement utilisée en urgence
- Biologie : D-dimères souvent élevés, bilan général pour complications
- Radiographie thoracique : élargissement médiastinal, contours anormaux (peu spécifique)
8. Principes du traitement
8.1 Traitement médical initial
Le traitement doit être instauré immédiatement, avant même la confirmation définitive par imagerie si la suspicion clinique est forte. Les objectifs principaux sont : soulager la douleur, réduire la pression artérielle et diminuer la vitesse d’éjection du ventricule gauche afin de réduire les contraintes mécaniques sur la paroi aortique et limiter l’extension de la dissection.
- Antalgique : Morphine IV titrée (traitement de référence), bolus de 2 à 5 mg IV, répétition toutes les 5 à 10 minutes selon la douleur.
- Contrôle de la fréquence cardiaque : réduire la fréquence cardiaque à <60 bat/min
- Bêtabloquants IV (traitement de première ligne) : Esmolol (bolus 500 µg/kg IV puis perfusion 50 à 200 µg/kg/min) ou Labétalol (Bêtabloquant avec effet alpha-bloquant.) ou Métoprolol. - Contrôle de la pression artérielle. Objectif : Pression artérielle systolique à 100-120 mmHg. la Nicardipine est utilisée en perfusion 5 mg/h puis augmentation progressive jusqu’à 15 mg/h maximum en surveillant la TA.
8.2 Traitement chirurgical / endovasculaire
- Type A : chirurgie urgente (remplacement aorte ascendante, valve si nécessaire)
- Type B : traitement médical si non compliqué, TEVAR ( implanter une endoprothèse aortique) ou chirurgie si complications (malperfusion, rupture)
9. Diagnostics différentiels trompeurs
La dissection peut simuler plusieurs autres pathologies, ce qui retarde parfois le diagnostic.
| Diagnostic différentiel | Symptômes principaux | Signes trompeurs |
| Infarctus du myocarde (IDM) | Douleur thoracique irradiant bras/joue | Douleur thoracique, tachycardie, hypotension |
| Embolie pulmonaire | Douleur thoracique, dyspnée, tachycardie | Douleur dorsale, syncope |
| Tamponnade / péricardite | Douleur thoracique, dyspnée | Hypotension, turgescence jugulaire |
| Colique néphrétique | Douleur lombaire irradiant vers l’aine | Douleur lombaire unilatérale, nausées |
| Pancréatite aiguë | Douleur épigastrique irradiant dorsale, vomissements | Douleur dorsale, agitation |
| Sciatalgie / compression radiculaire | Douleur lombaire/jambe, paresthésies | Irradiation membre inférieur |
| AVC | Déficit moteur, aphasie | Déficit neurologique initial |
| Ulcère digestif perforé | Douleur abdominale aiguë, défense | Douleur abdominale intense |
10. Conclusion
La dissection aortique est la grande imitatrice en médecine d’urgence. Sa reconnaissance repose sur la douleur brutale, l’irradiation dorsale, l’asymétrie tensionnelle et les signes neurologiques ou cardiovasculaires associés. La vigilance devant tout tableau atypique de douleur thoracique ou dorsale est cruciale, et l’imagerie reste l’outil déterminant pour confirmer le diagnostic.
Bibliographie
- Nienaber CA, Clough RE. Management of acute aortic dissection. Lancet. 2015;385:800-811.
- Erbel R et al. 2014 ESC Guidelines on the diagnosis and treatment of aortic diseases. European Heart Journal. 2014;35:2873-2926.
- Isselbacher EM et al. ACC/AHA Guideline for the Diagnosis and Management of Aortic Disease. Circulation. 2022.
- Braverman AC. Acute aortic dissection: clinician update. Circulation. 2010;122:184-188.
©2026 - efurgences.net



