Cet article est une mise au point sur la prise en charge aux urgences des intoxications médicamenteuses, poser le diagnostic, reconnaitre la cause à partir des signes cliniques évocateurs d’intoxication (appelés toxidromes), moyens thérapeutiques selon différentes classes médicamenteuses.
Les intoxications intentionnelles, accidentelles, ou les surdoses de médicaments constituent une source importante de morbidité, de mortalité et de dépenses de santé dans le monde.
Les statistiques mondiales sont rares et imprécises par manque de déclaration.
Selon les estimations de l’étude Global Burden of Disease (GBD 2023), les intoxications par des poisons (incluant médicaments, produits chimiques et autres toxines) continuent de contribuer de manière significative aux décès dans le monde [OMS]. Empoisonnement non intentionnels (qui incluent les surdoses accidentelles par médicaments ou produits chimiques) étaient responsables d’environ 84 000 décès en 2019 [OMS]
Selon divers études dans les pays occidentaux, les intoxications les plus courantes étaient dues aux analgésiques, aux sédatifs benzodiazépines, aux antipsychotiques et aux antidépresseurs. En Afrique et en Asie de l’Est, les pesticides représentent des causes plus fréquentes d’empoisonnements que les médicaments.
Le fardeau des ces intoxications incombe aux services d’urgences dans la majorité des cas.
1. Diagnostic d'une intoxication
Reconnaitre une intoxication est l’étape la plus difficile lorsque les circonstances sont inconnues. L’intoxication peut être volontaire (profil psychologique particulier), accidentelle (enfant ++, certaines professions) ou iatrogène surtout chez les sujets âgés.
- Un Interrogatoire minutieux de la victime (si elle est consciente) et de l’entourage est nécessaire pour déterminer la nature du toxique, la dose, l’heure et les circonstances. La découverte d'emballages vides, d'une lettre ou d'ordonnances dans la poche de la victime, la notion d'antécédents suicidaires, d'un contexte conflictuel familial ou professionnel, de dépression sont des éléments d'orientation très utiles.
- Il faut évaluer et traiter les défaillances vitales puis rechercher les signes cliniques évocateurs. Bien que le coma et les troubles de la conscience soient les symptômes les plus fréquents, la gravité est liée aux défaillances respiratoires et cardiovasculaires qu’il faut traiter en urgence.
- Les prélèvements pour recherche de toxique doivent être faits en 3 tubes : premier jet du lavage gastrique (ou vomissements), urines et sang. L’analyse au laboratoire doit être orientée par le médecin selon le toxique suspecté.
- Examens complémentaires : bilan rénal et hépatique, glycémie, natrémie, kaliémie, gaz du sang, éventuellement NFS et bilan de coagulation.
- L’ECG est systématique avec surveillance en continue du rythme cardiaque au scope.
- Un examen initial normal ne dispense pas d’une surveillance hospitalière. Le délai d’apparition des signes est variable selon la substance.
2. Signes évoquant une intoxication :
1-1 Reconnaitre l’origine toxique d’un coma :
Éliminer d’abord une hypoglycémie par la glycémie capillaire ou le test au glucose 30%. Éliminer les autres causes de coma (neurologiques, vasculaires, infectieuses ou traumatiques) par l’absence de signes de localisation et éventuellement par scanner cérébral. Les signes accompagnateurs sont d’importance capitale (tableau I).
| Tableau I : orientations étiologiques devant un coma selon les signes cliniques | |
| Calme, hypotonique | Benzodiazépines, Barbituriques, insecticides (Carbamates) |
| Hypertonie avec syndrome pyramidal | CO, Antidépresseurs, Neuroleptiques Phénothiazines, Pipérazines (antiparasites) |
| Agitation | CO, Alcool, Antidépresseurs, Phénothiazines, Antihistaminiques, |
| Syndrome extrapyramidal | Neuroleptiques, Butyrophénones (Haldol®) |
| Convulsions | Antidépresseurs tricycliques, Carbamazépine, Lithium, Théophylline |
| Myoclonies | Lithium, Raticides (Chloralose, Crimidine) |
| Myosis serré | Opiacés, Anticholinestérasiques |
| Mydriase peu réactive | Antidépresseurs tricycliques, Atropine et dérivés, Antiparkinsoniens, Cocaïne |
| Hallucinations | Atropine et dérivés, Antiparkinsoniens, Antihistaminiques, Cannabis, LSD, certains Champignons. |
1-2 Reconnaitre les toxidromes :
Les toxidromes recouvrent un ensemble de symptômes qui résultent de l’action des substances toxiques. Ces symptômes représentent une association de signes cliniques, biologiques et électrocardiographiques qui orientent le clinicien vers une classe particulière de toxiques. Une substance peut provoquer un ou plusieurs toxidromes.
Lisez notre article détaillé : Toxidromes
Les différents toxidromes sont :
- Anti cholinergiques : tachycardie, hyperthermie, mydriase, peau chaude et sèche, rétention urinaire, iléus paralytique, délire, agitation, hallucinations, confusion (ex. Antihistaminiques, Atropine)
- Cholinergiques muscariniques : hypersécrétion salivaire et lacrymale, crampes, vomissements, diarrhée, myosis, bronchorrhée, bradycardie, bronchoconstriction (ex. Organophosphorés)
- Cholinergiques nicotiniques : mydriases, tachycardie, parésie (faiblesse), hypertension, hyperglycémie, fasciculations, sueurs, douleur abdominale (ex. Insecticides Carbamates)
- Opiacés ou Opioïdes : dépression respiratoire, hypotension, myosis, somnolence ou coma, hypothermie (ex. Morphine, Codéine, Tramadol, Héroïne)
- Sympathomimétiques ou adrénergiques : tachycardie, HTA, mydriase, agitation, convulsions, transpiration, hallucination, hyperthermie, hyperkaliémie (ex. Amphétamines MDMA ou Ecstasy, Khat)
- Sérotoninergique : HTA, tachycardie, Agitation, clonus, nystagmus horizontal, hypertonie musculaire, tremblements, frissons, vertiges, bruxisme (grincement des dents), (ex. antidépresseurs ISRS/ISRN)
- Sédatifs, hypnotiques : dépression respiratoire, somnolence, hypotension, bradycardie, ralentissement psychomoteur, mydriase fixe (ex. antihistaminiques, barbituriques GARDÉNAL®, benzodiazépines et apparentés)
- Syndrome malin des neuroleptiques : Stupeur, mutisme, hyperthermie++, myoclonies, rigidité musculaire (ex. antipsychotiques typiques et atypiques, Halopéridol, Clozapine, Olanzapine, Métoclopramide, Dompéridone. Antidépresseurs tricycliques).
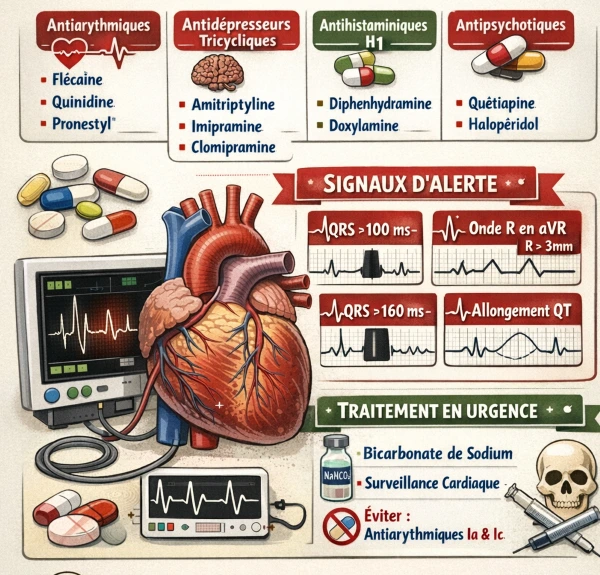
1.3 Syndromes toxiques cardiotropes :
Les intoxications par les médicaments cardiotropes sont très graves. Les plus fréquentes sont représentées par les médicaments à effet stabilisant de membrane, les β-bloquants, les inhibiteurs calciques et les digitaliques
L’effet stabilisant de membrane provoque une cardiotoxicité directe
Les médicaments à effet stabilisant de membrane sont des substances qui bloquent principalement les canaux sodiques rapides au niveau cellulaire (notamment cardiaque et neurologique), ralentissant la dépolarisation et la conduction.
Les signes apparaissent généralement dans les 4 à 6 premières heures suivant l’ingestion mais une surveillance de 48 heures est nécessaire.
L’ECG montre, par ordre d’apparition, un aplatissement diffus des ondes T, un allongement du QT, un élargissement des complexes QRS>0,12 sec, et des ondes P allongées.
Dans les formes sévères : élargissement des QRS et arythmies ventriculaires.
La forme grave associe les convulsions, une détresse respiratoire aiguë, une hypokaliémie, et une acidose métabolique.
Tableau II : Principales substances à effet stabilisant de membrane
|
Classe |
DCI |
Surdosage |
|
Antiarythmique IA |
Quinidine Durules® |
Hypotension, troubles visuels, cinchonisme |
|
Procainamide Pronestyl® |
Hypotension, lupus-like |
|
|
Disopyramide Rythmodan® |
Anticholinergique, choc |
|
|
Antiarythmique IC |
Flécaïnide Flécaine®, Tambocor® |
Choc cardiogénique fréquent |
|
Propafénone Rythmol® |
Bradycardie + choc |
|
|
Antidépresseurs tricycliques |
Amitriptyline Laroxyl®, Elavil® |
Coma + mydriase + convulsions |
|
Imipramine Tofranil® |
Anticholinergique marqué |
|
|
Clomipramine Anafranil® |
Convulsions fréquentes |
|
|
Antihistaminiques H1 |
Diphenhydramine Benadryl® |
Agitation, délire |
|
Doxylamine Donormyl®, Unisom® |
Rhabdomyolyse possible |
|
|
Antipsychotiques |
Thioridazine Mellaril® |
Sédation + hypotension |
|
Quétiapine Seroquel® |
Coma, tachycardie |
|
|
Antiépileptique |
Carbamazépine Tegretol® |
Coma, convulsions |
|
Bêtabloquant lipophile |
Propranolol Avlocardyl®, Inderal® |
Bradycardie + convulsions |
|
Autres |
Chloroquine Nivaquine® |
Choc rapide, hypokaliémie |
|
Cocaïne |
Douleur thoracique, agitation |
Traitement spécifique :
Bicarbonate de sodium IV (bolus 1–2 mEq/kg), Répéter si QRS persistant, Objectif pH 7,50–7,55
3. Principes généraux du traitement :
Le maintien des fonctions vitales est une priorité :
- intubation et assistance respiratoire en cas de coma ou insuffisance respiratoire
- corriger la déshydratation ou le choc hypovolémique par les solutés cristalloïdes (NaCl 0,9%)
- traitement des troubles du rythme : Atropine en cas de bradycardie, choc électrique externe (CEE) si tachycardie mal tolérée, Dobutamine en cas d’un état de choc cardiogénique.
- En cas de coma d’origine inconnue : glycémie capillaire ou test de sérum glucosé à 30% en IV pour éliminer l’hypoglycémie.
- Traitement symptomatique (convulsions, vomissements, hypo ou hyperthermies,…), contention physique ou sédatifs en cas d’agitation et prévention des complications de décubitus (encombrement bronchique, escarres, ..).
- Traitement par épuration digestive et/ou par antidote si disponible.
- Un avis de psychiatrie est sollicité devant tous les cas des tentatives de suicides lorsque l’état du patient sera stable.
4. Moyens thérapeutiques :
Les moyens d’épurations digestives sont le lavage gastrique et le charbon végétal activé.
1. Charbon végétal activé (ou charbon de bois) :
Il inhibe l’absorption systémique de produits toxiques dans le tractus gastro-intestinal et accélère leur élimination digestive. Efficace contre la plupart des intoxications médicamenteuses s’il est administré dans les 2 heures qui suivent l’ingestion.
2. Lavage gastrique :
Doit être précoce dans l’heure suivant une intoxication potentiellement grave, notamment par des toxiques non adsorbées par le charbon activé ou ne pouvant être neutralisés en premier lieu par un antidote.
Lisez notre article détaillé : Moyens d’épuration des toxiques
3. Antidotes :
Administrer un antidote lorsqu’il est disponible en prenant compte de ses effets indésirables et de ses contre-indications.
Un antidote par voie orale sera inefficace s’il est prescrit avec le charbon (voir annexe I liste des antidotes).
Liste des antidotes, indications et doses dans cet article en PDF (lien en dessous)
4. Diurèse alcaline :
L’alcalinisation des urines (perfusion d’une solution de bicarbonate de sodium sans dépasser le PH de 7,55) est indiquée dans les intoxications sévères par salicylés, phénobarbital et les herbicides dichlorophénoxy. Effet indésirable : risque d’œdème pulmonaire et/ou cérébral.
5. Hémodialyse :
Indiquée dans les intoxications graves par méthanol, éthylène glycol, barbituriques d’action prolongée, salicylés (>3,6–5,8 mmol/l) et lithium (>2–4 mmol/l). Correction simultanée d’une dysfonction rénale ou d’un déséquilibre acido-basique.
![]() Téléchargez ce document en PDF : Intoxications médicamenteuses, conduite à tenir aux urgences
Téléchargez ce document en PDF : Intoxications médicamenteuses, conduite à tenir aux urgences
©mise à jour 2026 - Dr M. Gazzah - efurgences.net



