Le traumatisme crânio-encéphalique (TCE) représente l’une des principales causes de décès et de handicap chez les adultes jeunes dans le monde [1]. On estime que plus de 50 millions de traumatismes crâniens surviennent chaque année à l’échelle mondiale [2].
Les accidents de la voie publique constituent la première cause dans les pays en développement, suivis des chutes et des agressions [3]. Les TCE graves représentent environ 10 à 20 % des traumatismes crâniens mais sont responsables de la majorité de la mortalité.
La physiopathologie repose sur la combinaison de lésions primaires (survenant lors de l’impact) et de lésions secondaires liées notamment à l’hypoxie, l’hypotension et l’hypertension intracrânienne [4]. Une prise en charge précoce et protocolisée en médecine d’urgence est essentielle pour améliorer le pronostic.
Épidémiologie
Les TCE graves concernent principalement les hommes jeunes (ratio H/F ≈ 2–3/1) [5]. L’âge moyen est généralement compris entre 20 et 40 ans.
Principales causes
| Cause | Fréquence |
| Accidents de la voie publique | 50–60 % |
| Chutes | 20–30 % |
| Agressions | 10–15 % |
| Accidents domestiques ou professionnels | <10 % |
La mortalité des TCE graves varie entre 30 et 40 % selon les séries [6].
 Description des lésions
Description des lésions
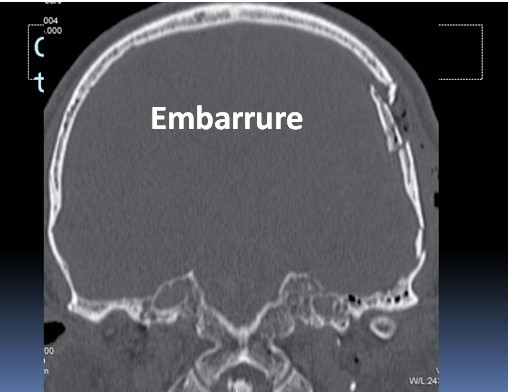
1. Lésions osseuses
Les fractures du crâne peuvent intéresser la voûte ou la base du crâne.
Types : fracture linéaire, fracture embarrée, fracture de la base du crâne
Signes cliniques : plaie du scalp, rhinorrhée ou otorrhée cérébrospinale, ecchymoses péri-orbitaires, déficit neurologique focal.
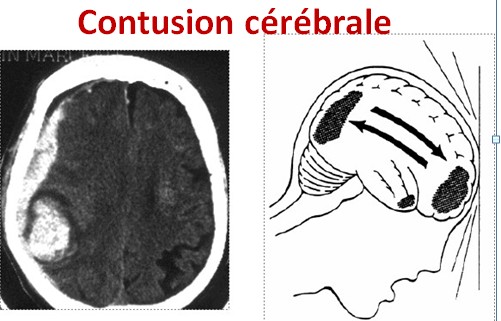
2. Contusions cérébrales
Les contusions correspondent à des lésions parenchymateuses hémorragiques résultant d’un impact direct ou d’un phénomène de contre-coup [7].
Localisations fréquentes : lobes frontaux, lobes temporaux.
Clinique : altération de la conscience, convulsions, déficit neurologique focal.
3. Hématome extradural
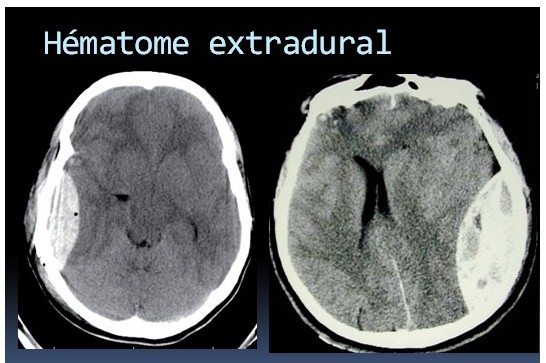 Il résulte généralement de la rupture de l’artère méningée moyenne associée à une fracture temporale [8].
Il résulte généralement de la rupture de l’artère méningée moyenne associée à une fracture temporale [8].
Particularité clinique : présence possible d’un intervalle libre avant la détérioration neurologique.
4. Hématome sous-dural aigu
Il résulte de la rupture des veines pontantes et s’accompagne souvent de lésions cérébrales associées.
Clinique : coma, déficit focal, signes d’hypertension intracrânienne.
 5. Hémorragie sous-arachnoïdienne traumatique
5. Hémorragie sous-arachnoïdienne traumatique
Elle correspond à la présence de sang dans l’espace sous-arachnoïdien et peut être associée à une contusion cérébrale.
6. Lésion axonale diffuse
Elle résulte de forces de rotation entraînant un étirement des axones.
Localisation : substance blanche, corps calleux, tronc cérébral.
Elle se manifeste souvent par un coma prolongé avec TDM initialement peu contributive. Il faut refaire le scanner quelques heures après.
Signes scanographiques (TDM)
Tableau 1 : Aspect TDM des principales lésions intracrâniennes
| Lésion | Aspect TDM | Particularités |
| Hématome extradural | Hyperdensité biconvexe | Limité par les sutures |
| Hématome sous-dural | Hyperdensité en croissant | S’étend le long de la convexité |
| Contusion cérébrale | Plages hétérogènes hyper/hypodenses | Œdème périphérique |
| Hémorragie sous-arachnoïdienne | Hyperdensité des sillons | Diffuse |
| Lésion axonale diffuse | Petites lésions ponctiformes | Souvent mieux vues en IRM |
Tableau 2 : Signes scanographiques de gravité
| Signe TDM | Signification |
| Effacement des citernes de la base | Hypertension intracrânienne |
| Déviation de la ligne médiane >5 mm | Effet de masse |
| Compression ventriculaire | Œdème cérébral |
| Engagement cérébral | Urgence neurochirurgicale |
Prise en charge en médecine d’urgence
La prise en charge initiale suit les principes ABCDE du traumatisé grave.
A – Airway : maintien des voies aériennes, intubation si GCS ≤ 8.
B – Breathing : oxygénation, ventilation assistée si nécessaire.
C – Circulation : correction de l’hypotension, maintien d’une pression artérielle adéquate.
D – Disability : évaluation neurologique (score de Glasgow), examen pupillaire.
E – Exposure : recherche de lésions associées.
Mesures complémentaires : immobilisation cervicale, TDM cérébrale urgente, monitorage de la pression intracrânienne si indiqué.
Traitement médical de l’œdème cérébral
Avant tout traitement spécifique :
- Position de la tête à 30° pour améliorer le drainage veineux cérébral
- Maintien de l’oxygénation (SpO₂ > 94 %)
- Correction de l’hypotension (PAS > 100–110 mmHg)
- Normocapnie (PaCO₂ 35–40 mmHg)
- Traitement de la fièvre
- Contrôle de la glycémie
Ces mesures permettent de limiter les lésions cérébrales secondaires.
- Le mannitol est l’un des traitements de première ligne de l’œdème cérébral associé à l’hypertension intracrânienne. 0,25 à 1 g/kg IV en bolus, perfusion sur 15–20 minutes
- Sérum salé hypertonique, de plus en plus utilisé en alternative ou en association avec le mannitol. Posologie (exemples) NaCl 3 % : 2–5 ml/kg - NaCl 7,5 % : bolus 100 ml
- Sédation et analgésie, Objectifs : diminuer la consommation cérébrale en oxygène, prévenir l’agitation. Propofol - Midazolam - Fentanyl
- Les corticoïdes sont contre-indiqués dans le traumatisme crânien
| Traitement | Indication | Remarque |
| Mannitol | HIC traumatique | traitement de première ligne |
| NaCl hypertonique | HIC | alternative ou complément |
| Corticoïdes | tumeur cérébrale | contre-indiqués dans TCE |
| Hyperventilation | engagement cérébral | temporaire |
| Sédation | agitation/HIC | diminue consommation cérébrale |
Traitement chirurgical
Les indications principales sont [9] : hématome extradural >30 ml, hématome sous-dural avec déplacement de la ligne médiane, contusion cérébrale expansive, fracture embarrée compressive.
Techniques : craniotomie avec évacuation de l’hématome, craniectomie décompressive, réparation durale.
Discussion
La TDM cérébrale demeure l’examen de référence dans l’évaluation initiale des traumatismes crâniens graves. Elle permet d’identifier rapidement les lésions nécessitant un traitement chirurgical.
La prévention des lésions cérébrales secondaires constitue un objectif majeur de la prise en charge en médecine d’urgence. L’hypotension et l’hypoxie sont les facteurs pronostiques les plus importants et doivent être corrigés immédiatement [10].
Les progrès de la neuro-réanimation et des techniques neurochirurgicales ont permis d’améliorer le pronostic, mais la mortalité reste élevée dans les formes graves.
Conclusion
Le traumatisme crânio-encéphalique grave représente une urgence médicale majeure nécessitant une prise en charge rapide et multidisciplinaire. La TDM cérébrale joue un rôle central dans l’identification des lésions intracrâniennes et l’orientation thérapeutique. La stabilisation initiale, la prévention des lésions secondaires et l’intervention neurochirurgicale précoce lorsque nécessaire sont les éléments clés de l’amélioration du pronostic.
Références
- Maas AIR, Menon DK, Adelson PD, et al. Traumatic brain injury: integrated approaches to improve prevention, clinical care, and research. Lancet Neurol. 2017;16(12):987-1048. DOI: 10.1016/S1474-4422(17)30371-X
- Dewan MC, Rattani A, Gupta S, et al. Estimating the global incidence of traumatic brain injury. J Neurosurg. 2018;130(4):1080-1097. DOI: 10.3171/2017.10.JNS17352
- Hyder AA, Wunderlich CA, Puvanachandra P, et al. The impact of traumatic brain injuries. NeuroRehabilitation. 2007;22(5):341-353. DOI: 10.3233/NRE-2007-22502
- Stocchetti N, Maas AIR. Traumatic intracranial hypertension. N Engl J Med. 2014;370:2121-2130. DOI: 10.1056/NEJMra1208708
- Roozenbeek B, Maas AIR, Menon DK. Changing patterns in epidemiology of traumatic brain injury. Nat Rev Neurol. 2013;9:231-236. DOI: 10.1038/nrneurol.2013.22
- Badri S, Chen J, Barber J, et al. Mortality and long-term functional outcome associated with intracranial pressure after traumatic brain injury. Intensive Care Med. 2012;38:1800-1809. DOI: 10.1007/s00134-012-2655-4
- Adams JH, Doyle D, Graham DI, et al. Diffuse axonal injury in head injury. Brain. 1989;112:369-390. DOI: 10.1093/brain/112.2.369
- Bullock MR, Chesnut R, Ghajar J, et al. Surgical management of acute epidural hematomas. Neurosurgery. 2006;58(Suppl 3):S7-S15. DOI: 10.1227/01.NEU.0000210363.91149.06
- Carney N, Totten AM, O’Reilly C, et al. Guidelines for the management of severe traumatic brain injury. Neurosurgery. 2017;80(1):6-15. DOI: 10.1227/NEU.0000000000001432
- Chesnut RM, Marshall SB, Klauber MR, et al. The role of secondary brain injury. J Trauma. 1993;34:216-222. DOI: 10.1097/00005373-199302000-00006
©efugences.net



