 La pancréatite aiguë est définie comme une inflammation aiguë du pancréas liée à l’activation prématurée des enzymes digestives au sein du parenchyme pancréatique.
La pancréatite aiguë est définie comme une inflammation aiguë du pancréas liée à l’activation prématurée des enzymes digestives au sein du parenchyme pancréatique.
Elle constitue l’une des premières causes d’hospitalisation pour pathologie digestive dans les pays occidentaux.
Sa présentation clinique est hétérogène, allant de formes bénignes auto-résolutives à des tableaux sévères avec défaillance multiviscérale.
L’incidence mondiale de la PA est estimée entre 13 et 45 cas pour 100 000 habitants par an, avec une tendance à l’augmentation dans de nombreux pays industrialisés [2].
Les deux principales étiologies sont :
- la lithiase biliaire (40–70 %) ;
- la consommation excessive d’alcool (20–40 %).
Les autres causes incluent l’hypertriglycéridémie, les causes médicamenteuses, post-CPRE (cholangio-pancréa-tographie rétrograde endoscopique), métaboliques ou génétiques. Environ 10 % des cas restent idiopathiques après bilan standardisé.
La mortalité globale est inférieure à 5 % dans les formes bénignes, mais peut atteindre 20–30 % dans les formes sévères avec défaillance d’organe persistante [1,3].
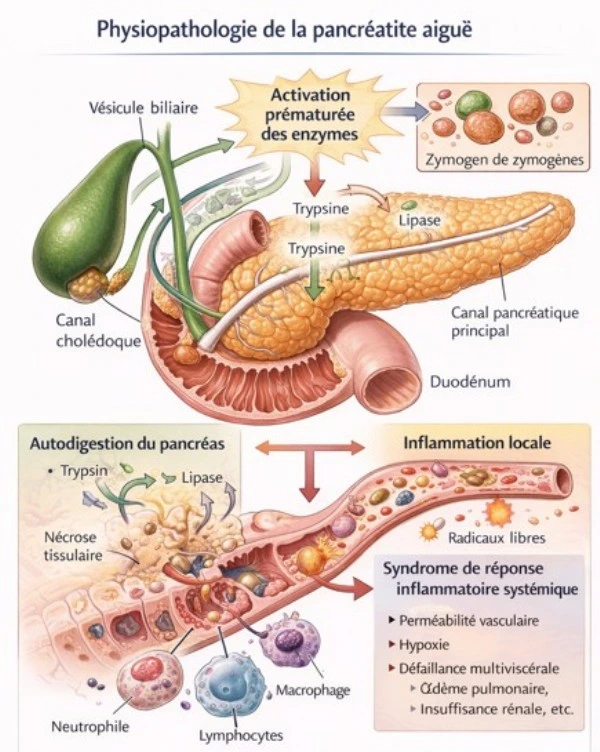
Physiopathologie
La physiopathologie repose sur l’activation intrapancréatique prématurée du trypsinogène en trypsine, déclenchant une cascade d’activation enzymatique responsable d’une autodigestion du parenchyme pancréatique.
Les mécanismes impliqués comprennent :
- une obstruction canalaire (notamment biliaire) ;
- une perturbation de l’homéostasie calcique intracellulaire ;
- un stress mitochondrial ;
- une réponse inflammatoire systémique médiée par les cytokines (TNF-α, IL-1β, IL-6).
La progression vers une forme sévère est liée au développement d’un syndrome de réponse inflammatoire systémique (SRIS), pouvant évoluer vers une défaillance multiviscérale [4].
| Critères de SRIS (Syndrome de Réponse Inflammatoire Systémique) | |
| Paramètre | Seuil |
| Température | < 36 °C ou > 38 °C |
| Fréquence cardiaque | > 90 bpm |
| Fréquence respiratoire | > 20/min ou PaCO₂ < 32 mmHg |
| Leucocytes | < 4 000/mm³ ou > 12 000/mm³ |
Diagnostic aux urgences
Critères diagnostiques
Selon la classification d’Atlanta révisée en 2012 [1], le diagnostic repose sur la présence d’au moins deux des trois critères suivants :
- Douleur abdominale aiguë typique (épigastrique, transfixiante, irradiant dans le dos)
- Lipasémie ≥ 3 fois la normale
- Imagerie compatible (scanner ou IRM).
La lipase est le marqueur biologique de référence, plus spécifique que l’amylase. Sa valeur pronostique est limitée.
Signes associés :
- Vomissements, iléus réflexe, position antalgique en "chien de fusil"
- Signes de gravité : hypotension, polypnée, fièvre, oligurie.
Évaluation de la gravité
La gravité est définie par la présence et la durée d’une défaillance d’organe :
- Légère : absence de défaillance d’organe et de complication locale ;
- Modérée : défaillance transitoire (< 48 h) et/ou complication locale ;
- Sévère : défaillance persistante (> 48 h).
En pratique d’urgence, le score BISAP et les critères de réponse inflammatoire systémique SRIS sont utiles pour une stratification précoce [5]. Le SRIS persistant est un marqueur pronostique majeur.
| Score BISAP (Bedside Index for Severity in Acute Pancreatitis) | ||
| Critère (dans les 24 premières heures) | Définition | Points |
| BUN (urée) > 25 mg/dL (8,9 mmol/L) | Azotémie élevée | 1 |
| Altération neurologique | GCS < 15 | 1 |
| SRIS | ≥ 2 critères | 1 |
| Âge > 60 ans | 1 | |
| Épanchement pleural | Imagerie | 1 |
- L’APACHE II est utile pour la surveillance dynamique en soins intensifs.
- Score de Ranson (intérêt historique) : utilisable à l’admission et à 48 h, mais moins pratique en urgence moderne.
Imagerie
- L’échographie abdominale est recommandée en première intention pour rechercher une origine biliaire.
- Le scanner injecté n’est pas systématique à l’admission et doit être différé (≥ 72 h) sauf doute diagnostique ou aggravation clinique [3].
| CT Severity Index (Score de Balthazar modifié) | ||||
|
1. Score morphologique |
2. Nécrose pancréatique |
|||
|
Stade |
Description |
Points |
Nécrose |
Points |
|
A |
Pancréas normal |
0 |
0 % |
0 |
|
B |
Augmentation de volume |
1 |
< 30 % |
2 |
|
C |
Inflammation péri pancréatique |
2 |
30–50 % |
4 |
|
D |
1 collection |
3 |
> 50 % |
6 |
|
E |
≥ 2 collections ou gaz |
4 |
||
- Scanner + CT Severity Index = évaluer les complications locales
- Score total maximal : 10
- Un score ≥ 7 est corrélé à une morbidité et une mortalité accrues
Conduite à tenir aux urgences
1. Réanimation hydro-électrolytique
Les recommandations récentes insistent sur une hydratation précoce mais modérée, idéalement par soluté cristalloïde (Ringer lactate), avec adaptation aux paramètres hémodynamiques et biologiques [3,6].
Une stratégie trop agressive est associée à un risque accru de complications respiratoires et abdominales [6].
2. Analgésie
La douleur doit être contrôlée précocement. Les morphiniques sont indiqués sans contre-indication formelle. Il n’existe pas de preuve d’un effet délétère sur le sphincter d’Oddi en pratique clinique. L'Acupan* (néfopam) peut être utilisé en absence de contre-indications. Le paracétamol n'est pas suffisant pour soulager la douleur dans ce contexte.
3. Antibiothérapie
L’antibioprophylaxie n’est pas recommandée dans les formes nécrosantes stériles [3]. Une antibiothérapie probabiliste est indiquée uniquement en cas de suspicion d’infection documentée (nécrose infectée, cholangite associée).
4. Nutrition
Une réalimentation orale précoce est possible dans les formes légères.
Dans les formes modérées à sévères, la nutrition entérale précoce (sonde nasogastrique ou nasojéjunale) réduit les complications infectieuses comparativement à la nutrition parentérale [7].
5. Prise en charge étiologique
En cas de pancréatite biliaire :
- CPRE (Cholangio-Pancréatographie Rétrograde Endoscopique) urgente si cholangite ou obstruction biliaire persistante,
- cholécystectomie recommandée au cours de la même hospitalisation pour prévenir les récidives [3].
Complications
Complications locales
- Nécrose pancréatique,
- Collections liquidiennes aiguës,
- Nécrose pancréatique circonscrite,
- Pseudokyste.
Complications systémiques
- Défaillance respiratoire (SDRA) ;
- Insuffisance rénale aiguë ;
- Choc circulatoire.
La défaillance d’organe persistante constitue le principal facteur pronostique de mortalité [1].
Conclusion
La pancréatite aiguë représente une urgence diagnostique et thérapeutique fréquente. L’évaluation précoce de la gravité et la mise en œuvre d’une prise en charge protocolisée conditionnent le pronostic. Les données récentes confirment :
- l’importance d’une fluidothérapie individualisée ;
- l’absence d’indication à l’antibiothérapie prophylactique ;
- l’intérêt de la nutrition entérale précoce ;
- la prise en charge étiologique rapide, notamment biliaire.
Une collaboration étroite entre urgentistes, gastro-entérologues et réanimateurs est essentielle dans les formes sévères.
Bibliographie :
- Banks PA, Bollen TL, Dervenis C, et al. Classification of acute pancreatitis—2012: revision of the Atlanta classification and definitions by international consensus. Gut. 2013;62(1):102-111.
- Iannuzzi JP, King JA, Leong JH, et al. Global incidence of acute pancreatitis is increasing over time: a systematic review and meta-analysis. Gastroenterology. 2022;162(1):122-134.
- Crockett SD, Wani S, Gardner TB, et al. American Gastroenterological Association Institute guideline on initial management of acute pancreatitis. Gastroenterology. 2018;154(4):1096-1101.
- Lee PJ, Papachristou GI. New insights into acute pancreatitis. Nat Rev Gastroenterol Hepatol. 2019;16(8):479-496.
- Wu BU, Johannes RS, Sun X, et al. The early prediction of mortality in acute pancreatitis: a large population-based study. Gut. 2008;57(12):1698-1703.
- de-Madaria E, Buxbaum JL, Maisonneuve P, et al. Aggressive or moderate fluid resuscitation in acute pancreatitis. N Engl J Med. 2022;387:989-1000.
- Petrov MS, van Santvoort HC, Besselink MG, et al. Early enteral nutrition versus delayed enteral nutrition or parenteral nutrition in acute pancreatitis: systematic review and meta-analysis. Ann Surg. 2008;247(5):693-701.
©2026 - efurgences.net



