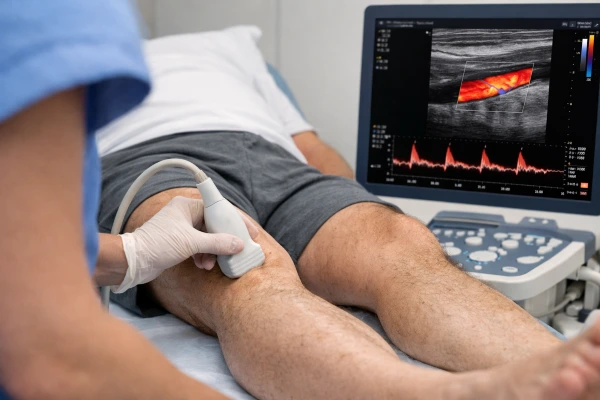
La thrombose veineuse profonde (TVP) des membres inférieurs (ou phlébite) constitue une pathologie fréquente en médecine d’urgence en raison du risque immédiat d’embolie pulmonaire (EP) et des complications chroniques post-thrombotiques.
1. Définition et physiopathologie
La TVP correspond à la formation d’un thrombus dans le système veineux profond des membres inférieurs (veines tibiales, poplitées, fémorales, iliaques). Elle s’intègre dans la maladie thromboembolique veineuse (MTEV), qui inclut également l’EP.
La physiopathologie repose classiquement sur la triade de Virchow :
- stase veineuse,
- altération pariétale,
- hypercoagulabilité.
2. Épidémiologie
L’incidence annuelle de la MTEV est estimée entre 100 et 200 cas pour 100 000 habitants, avec une augmentation exponentielle après 60 ans. En médecine d’urgence, la TVP représente une cause fréquente de consultation pour douleur et œdème unilatéral du membre inférieur.
Les principaux facteurs de risque incluent :
- chirurgie récente ou immobilisation,
- cancer actif,
- grossesse et post-partum,
- contraception œstroprogestative,
- antécédent personnel de MTEV,
- thrombophilie.
3. Diagnostic
3.1 Évaluation clinique
Aucun signe clinique n’est spécifique. Les manifestations les plus fréquentes sont :
- œdème unilatéral,
- douleur du mollet ou de la cuisse,
- chaleur locale,
- dilatation veineuse superficielle.
- Le signe de Homans est une douleur provoquée au niveau du mollet lors de la dorsiflexion forcée du pied (pointe du pied ramenée vers le genou), jambe tendue ou fléchie.
L’estimation de la probabilité pré-test repose sur le score de Wells (calculez sur notre site)
3.2 Stratégie diagnostique recommandée (ESC 2019 – AHA/ACC 2026)
Les recommandations européennes 2019 de la European Society of Cardiology et les recommandations 2026 conjointes de l’American Heart Association et de l’American College of Cardiology reposent sur une approche séquentielle :
a) Probabilité faible ou intermédiaire
→ Dosage des D-dimères
- Si négatif : exclusion de TVP
- Si positif : écho-Doppler veineux
Lisez notre article : D-dimères quand faut il s'inquiéter ?
b) Probabilité forte
→ Écho-Doppler en première intention
L’échographie de compression reste l’examen de référence.
4. Complications
4.1 Embolie pulmonaire
Complication aiguë majeure, potentiellement fatale.
4.2 Syndrome post-thrombotique
Survient chez 20–50 % des patients après TVP proximale : douleurs, lourdeurs, crampes, œdème, prurit, et modifications de la peau (dermite ocre).
4.3 Phlébite bleue
Caractérisée par une obstruction massive des veines (souvent ilio-fémorales) entraînant une cyanose, une douleur intense et un œdème majeur du membre inférieur. Forme extensive rare associée à un risque d’ischémie aiguë.
5. Traitement (actualisation 2019–2026)
L’objectif est double :
- Prévenir l’extension thrombotique et l’EP
- Réduire le risque de récidive
5.1 Anticoagulation initiale
Anticoagulants oraux directs (AOD/DOAC) — traitement de première intention
Recommandés en l’absence de contre-indication :
- Apixaban : 10 mg x2/j pendant 7 jours puis 5 mg x2/j
- Rivaroxaban : 15 mg x2/j pendant 21 jours puis 20 mg/j
Avantages :
- Pas de surveillance INR
- Début immédiat possible aux urgences
- Facilite la prise en charge ambulatoire
Héparines de bas poids moléculaire (HBPM)
Indications préférentielles :
- Cancer actif
- Grossesse
- Insuffisance rénale sévère
- Instabilité clinique
Exemple : énoxaparine 1 mg/kg x2/j SC.
Antivitamines K
Désormais en seconde intention, sauf contre-indication aux DOAC.
5.2 Durée du traitement
- TVP provoquée (facteur transitoire) : 3 mois
- TVP non provoquée : ≥ 3 mois, discussion prolongation
- Cancer actif : anticoagulation prolongée tant que cancer actif
Les recommandations 2026 insistent sur une individualisation du risque hémorragique.
5.3 Prise en charge ambulatoire
Les recommandations 2026 encouragent la prise en charge ambulatoire chez les patients stables, à faible risque hémorragique, avec suivi organisé.
Critères :
- stabilité hémodynamique
- absence de comorbidité sévère
- observance assurée
- accès rapide au suivi
5.4 Thérapies interventionnelles
Réservées aux formes sévères :
- thrombolyse dirigée par cathéter
- thrombectomie mécanique
- filtre cave (indication restreinte)
6. Suivi
Les recommandations 2026 proposent :
- consultation précoce (≤ 1 semaine)
- réévaluation à 3 mois
- dépistage syndrome post-thrombotique
- évaluation risque de récidive
Conclusion
En médecine d’urgence, la TVP des membres inférieurs nécessite une approche structurée fondée sur la probabilité clinique, le dosage des D-dimères et l’échographie ciblée. Depuis 2019, les recommandations ont renforcé :
- l’utilisation des DOAC en première intention
- l’élargissement de la prise en charge ambulatoire
- l’individualisation de la durée du traitement
- la structuration du suivi post-aigu
L’urgentiste joue un rôle central dans l’initiation rapide du traitement et l’orientation du parcours de soins.
Bibliographie
- Konstantinides SV, Meyer G, Becattini C, et al. 2019 ESC Guidelines for the diagnosis and management of acute pulmonary embolism. Eur Heart J. 2020;41(4):543-603.
- Writing Committee Members. 2026 AHA/ACC/ACCP/ACEP/CHEST/SCAI/SHM/SIR/SVM/SVN Guideline for the Evaluation and Management of Acute Pulmonary Embolism in Adults. Circulation. 2026. doi: 10.1161/CIR.0000000000001415
- Ortel TL, Neumann I, Ageno W, et al. American Society of Hematology 2020 guidelines for management of venous thromboembolism. Blood Adv. 2020;4(19):4693-4738.
- Kearon C, Akl EA, Ornelas J, et al. Antithrombotic therapy for VTE disease. CHEST guideline. Chest. 2016;149(2):315-352.
- Agnelli G, Becattini C. Acute pulmonary embolism. N Engl J Med. 2010;363:266-274.
- Vedantham S, Goldhaber SZ, Julian JA, et al. Pharmacomechanical catheter-directed thrombolysis for DVT. N Engl J Med. 2017;377:2240-2252.
©2026 - efurgences.net



