L’embolie pulmonaire (EP) est une urgence fréquente et potentiellement fatale, représentant une des formes cliniques majeures de la maladie thromboembolique veineuse (MTEV).
Définition
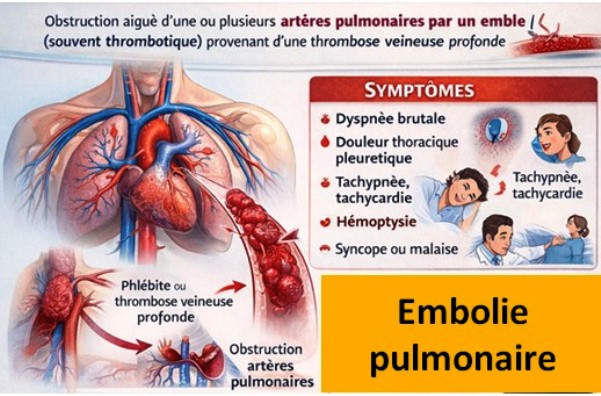
L’embolie pulmonaire est définie comme l’oblitération brutale du tronc ou d’une branche de l’artère pulmonaire par un embole (le plus souvent thrombotique) migrant depuis une thrombose veineuse profonde des membres inférieurs ou du bassin.
Physiopathologie
Mécanismes physiopathologiques
La formation d’un thrombus veineux profond est favorisée par la triade de Virchow : stase veineuse, lésion endothéliale et hypercoagulabilité. Un fragment de ce thrombus peut se détacher, migrer dans la circulation veineuse, atteindre le cœur droit puis les artères pulmonaires, où il provoque une obstruction plus ou moins importante.
Conséquences hémodynamiques et respiratoires
L’obstruction artérielle pulmonaire entraîne :
- une augmentation de la résistance vasculaire pulmonaire, surchargeant le ventricule droit et réduisant le débit cardiaque,
- une discordance ventilation/perfusion avec hypoxémie réflexe,
- parfois atélectasie et détresse respiratoire.
L’insuffisance ventriculaire droite aiguë est la principale cause de mortalité.
Diagnostic clinique
Présentation clinique
L’EP peut se présenter de manière polymorphe, sans signe pathognomonique :
- Dyspnée aiguë (souvent brutale),
- Douleur thoracique pleurétique, s'aggrave fortement lors de la respiration profonde, de la toux ou des mouvements,
- Tachypnée, tachycardie,
- Hémoptysie (parfois),
- Syncope ou malaise (surtout dans les formes graves).
L’auscultation peut être normale et l’examen clinique peu spécifique.
Scores de probabilité clinique
L’évaluation de la probabilité pré-test est essentielle pour guider le diagnostic :
- Score de Wells,
- Score de Genève,
- Règle PERC (Pulmonary Embolism Rule-Out Criteria) chez les patients à risque faible.
Ces scores permettent d’éviter des examens inutiles et d’optimiser la stratégie diagnostique. [Calculez ces scores sur notre site]
Les 8 critères du score PERC
Pour exclure une EP, un patient doit répondre négativement à chacun des critères suivants - Si Score ≥ 1 (Au moins un critère est présent) le score ne permet pas d'exclure l'EP.
- Âge : < 50 ans.
- Fréquence cardiaque : < 100 battements/minute.
- Saturation en oxygène (SaO2) : > 94 % en air ambiant.
- Absence d'œdème unilatéral d'un membre inférieur (asymétrie de la jambe).
- Absence d'hémoptysie (crachats de sang).
- Pas de chirurgie ou traumatisme récent (dans les 4 dernières semaines).
- Pas d'antécédents personnels d'embolie pulmonaire ou de phlébite.
- Pas de traitement œstrogénique (pilule contraceptive, traitement hormonal substitutif)
Examens complémentaires
Biologie
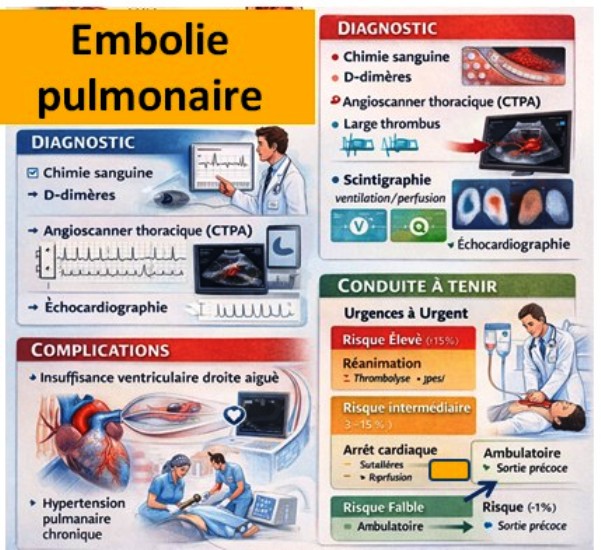
- D-dimères : dosage utile chez les patients avec faible/intermédiaire probabilité clinique pour exclure l’EP si négatif (seuil ajusté à l’âge selon certaines règles).
| Âge | Seuil D-dimères |
| ≤50 ans | 500 ng/mL |
| >50 ans | Âge × 10 ng/mL |
Imagerie
- Angioscanner thoracique (CTPA) : examen de référence pour confirmer le diagnostic.
- Scintigraphie ventilation/perfusion : alternative si CTPA non réalisable.
- Échocardiographie : en cas d’instabilité hémodynamique pour évaluer la fonction du ventricule droit.
Autres examens
- ECG : non spécifique mais utile pour éliminer des diagnostics différentiels.
- Radiographie thoracique : souvent normale mais peut aider à éliminer d’autres pathologies et orienter vers l’EP.
Complications
Aiguës
- Insuffisance ventriculaire droite aiguë,
- Choc obstructif, défaillance circulatoire aiguë avec hypoperfusion tissulaire,
- Arrêt cardiorespiratoire, mort subite,
- Hypoxémie sévère et détresse respiratoire.
Chroniques
- Hypertension artérielle pulmonaire thromboembolique chronique (HTAP-TEC), avec limitation fonctionnelle persistante.
Conduite à tenir
Urgences et traitement initial
- Évaluation rapide de l’instabilité hémodynamique : hypotension, état de choc → prise en charge en réanimation.
- Anticoagulation immédiate en cas de forte suspicion clinique (si faible risque de saignement) avant confirmation diagnostique.
- Heparines (héparine non fractionnée ou HBPM) ou anticoagulants oraux directs selon contexte.
| Médicament | Dose initiale | Relais | Particularités |
| Héparine non fractionnée (HNF) | Bolus IV 80 UI/kg puis 18 UI/kg/h IVSE (adapté TCA ou anti-Xa) | AVK ou AOD | Préférée si instabilité hémodynamique, thrombolyse, IR sévère |
| Enoxaparine (HBPM) | 1 mg/kg SC toutes les 12 h (ou 1,5 mg/kg/j) | AVK ou AOD | Ajuster si ClCr <30 ml/min |
| Daltéparine | 200 UI/kg SC/j | AVK ou AOD | Alternative HBPM |
| Fondaparinux | <50 kg : 5 mg/j SC50–100 kg : 7,5 mg/j>100 kg : 10 mg/j | AVK | CI si ClCr <30 ml/min |
Anticoagulants oraux directs (AOD) : Rivaroxaban - Apixaban - Dabigatran - Edoxaban
Traitement spécifique
- Thrombolyse systémique ou dirigée chez les patients à haut risque (instabilité hémodynamique). Alteplase (rt-PA) (100 mg IV sur 2 h (ou 0,6 mg/kg en 15 min) ou Ténectéplase Bolus IV selon le poids
- Thrombectomie percutanée ou chirurgicale dans certaines situations.
- Filtre de veine cave inférieure : si anticoagulation est contre-indiquée.
Stratification des risques (ESC 2019 & AHA/ACC 2026)
Les recommandations insistent sur l’évaluation du risque :
- Risque élevé : instabilité hémodynamique → traitement urgent.
- Risque intermédiaire à faible : anticoagulation et prise en charge standard.
La mise en place d’algorithmes diagnostiques intégrant les scores cliniques, D-dimères et imagerie est recommandée.
Score sPESI (Simplifié)
Plus simple que le score PESI (Pulmonary Embolism Severity Index), le sPESI attribue 1 point par critère présent:
- Âge > 80 ans.
- Cancer.
- Insuffisance cardiaque ou respiratoire chronique.
- Fréquence cardiaque ≥ 110/min.
- Pression artérielle systolique < 100 mmHg.
- Saturation O₂ < 90%.
Interprétation sPESI :
- 0 point : Faible risque (mortalité ~1%).
- ≥ 1 point : Haut risque.
Tableau : Stratification du risque de mortalité précoce
| Risque | Instabilité hémodynamique | Dysfonction VD (écho/CT) | Troponine | Score PESI / sPESI | Mortalité à 30 jours | Conduite recommandée |
| Risque élevé (EP massive) | Oui (PAS < 90 mmHg, choc, arrêt) | ± | ± | Non applicable | >15% | Thrombolyse urgente ± embolectomie |
| Risque intermédiaire élevé | Non | Oui | Positive | sPESI ≥1 | 5–15% | Surveillance rapprochée (USIC/USI), anticoagulation, discussion reperfusion si aggravation |
| Risque intermédiaire faible | Non | Oui ou biomarqueur + (un seul des deux) | ± | sPESI ≥1 | 3–5% | Anticoagulation, hospitalisation conventionnelle |
| Risque faible | Non | Non | Négative | sPESI = 0 | <1% | Anticoagulation, discussion sortie précoce/ambulatoire |
Suivi et prévention secondaire
- Durée de l’anticoagulation individualisée selon le contexte (provocation, récidive, facteurs de risque persistants),
- Mesures de prévention (mobilisation précoce, prophylaxie des TVP selon risque),
- Éducation du patient et suivi à long terme pour dépister HTAP-TEC.
Conclusion
L’embolie pulmonaire est une urgence grave nécessitant une démarche diagnostique rapide et structurée. L’utilisation des scores cliniques, des dosages biologiques et d’une imagerie ciblée permet de confirmer le diagnostic efficacement. La prise en charge repose sur l’anticoagulation, la stratification du risque et, dans les cas sévères, des interventions plus agressives.
Références
- Konstantinides SV, Meyer G, Becattini C, et al. 2019 ESC Guidelines for the diagnosis and management of acute pulmonary embolism developed in collaboration with the European Respiratory Society. Eur Heart J. 2020;41(4):543–603. Lisez notre article MTEV recommandations
- 2026 AHA/ACC/ACCP/ACEP/CHEST/SCAI/SHM/SIR/SVM/SVN Guideline for the Evaluation and Management of Acute Pulmonary Embolism in Adults. Circulation. 2026.
- Bannelier H, Freund Y. Embolie pulmonaire : de la suspicion clinique à la décision diagnostique. EM-Consulte. 2024.
©2026 - efurgences.net



