Le traumatisme abdominal représente une cause majeure de morbi‑mortalité en médecine d’urgence. Il peut être isolé ou associé à des polytraumatismes et pose des difficultés diagnostiques liées à la diversité des mécanismes lésionnels et à la possible latence clinique.
1. Généralités et définitions
Le traumatisme abdominal correspond à toute lésion des organes intra‑abdominaux (viscères pleins, viscères creux, vaisseaux, péritoine) consécutive à un agent traumatique. On distingue classiquement :
- Les traumatismes abdominaux fermés (TAF) : sans effraction cutanée (≈ 80–90 % des cas).
- Les traumatismes abdominaux pénétrants (TAP) : par arme blanche, arme à feu ou objet perforant.
2. Physiopathologie
2.1. Traumatismes fermés
Ils résultent principalement de phénomènes de décélération, de compression ou de cisaillement :
- Décélération brutale : rupture pédiculaire (rate, foie, rein), lésions vasculaires.
- Compression directe : écrasement des viscères contre le rachis ou la cage thoracique.
- Augmentation brutale de la pression intra‑abdominale : rupture de viscères creux.
Les organes les plus fréquemment atteints sont la rate, le foie, les reins et le mésentère.
2.2. Traumatismes pénétrants
La gravité dépend de l’énergie cinétique et du trajet lésionnel :
- Armes blanches : lésions localisées mais parfois trompeuses.
- Armes à feu : lésions étendues par cavitation, atteintes multiviscérales fréquentes.
2.3. Réponse physiopathologique systémique
Les lésions peuvent entraîner :
- Hémorragie aiguë → choc hémorragique.
- Contamination péritonéale → péritonite, sepsis.
- Réponse inflammatoire systémique → défaillance multiviscérale.
3. Circonstances et terrain
3.1. Circonstances
- Accidents de la voie publique (première cause).
- Chutes de hauteur.
- Accidents domestiques ou professionnels.
- Agressions (armes blanches, armes à feu).
- Traumatismes sportifs.
3.2. Terrain
Certains terrains majorent le risque et la gravité :
- Sujet âgé (fragilité vasculaire, comorbidités), enfant.
- Alcoolisation aiguë ou chronique.
- Traitements anticoagulants ou anti‑agrégants.
- Grossesse.
- Antécédents chirurgicaux abdominaux.
4. Manifestations cliniques
4.1. Signes fonctionnels
- Douleur abdominale : souvent diffuse ou localisée, parfois tardive.
- Nausées, vomissements : incostants.
- Sensation de malaise ou syncope.
4.2. Signes physiques
- Défense ou contracture abdominale.
- Douleur à la palpation, douleur provoquée.
- Distension abdominale.
- Plaies pénétrantes, ecchymoses (signe de la ceinture de sécurité).
4.3. Signes de gravité
- Instabilité hémodynamique.
- Tachycardie, hypotension.
- Marbrures, temps de recoloration cutanée allongé.
- Altération de la conscience.
Il est essentiel de rappeler que l’examen clinique peut être pauvre ou trompeur, notamment en cas de traumatisme fermé ou chez le patient polytraumatisé.
5. Complications
- Hémorragie intra‑abdominale massive.
- Péritonite secondaire (perforation digestive).
- Abcès intra‑abdominaux.
- Fistules digestives.
- Sepsis et choc septique.
- Défaillance multiviscérale.
6. Diagnostic
6.1. Approche initiale
Le diagnostic s’intègre dans la prise en charge ABCDE du traumatisé grave.
6.2. Examens complémentaires
- Échographie FAST :
- Détection rapide d’un épanchement péritonéal ou péricardique.
- Examen de triage, dépendant de l’opérateur.
- Scanner abdomino‑pelvien avec injection de produit de contraste (gold standard chez le patient stable) :
- Identification des lésions viscérales.
- Évaluation de la gravité et orientation thérapeutique.
- Biologie :
- NFS, hémoglobine (valeur initiale parfois normale).
- Bilan de coagulation.
- Lactates, gaz du sang.
6.3. Cas particuliers
- Patient instable : diagnostic souvent per‑opératoire.
- Plaie pénétrante : importance de l’exploration du trajet.
L’exploration d’une plaie abdominale vise à répondre à une question clé : la plaie est-elle pénétrante avec atteinte péritonéale et/ou viscérale ?
- ❗ Toute plaie abdominale peut être pénétrante jusqu’à preuve du contraire
- 🔍 L’exploration locale est utile mais limitée, indiquée chez un patient stable, conscient, coopérant
- 🖥️ Le scanner injecté est l’examen pivot
- 🩺 La clinique prime chez le patient instable
- 🤝 Décision multidisciplinaire (urgentiste–chirurgien)
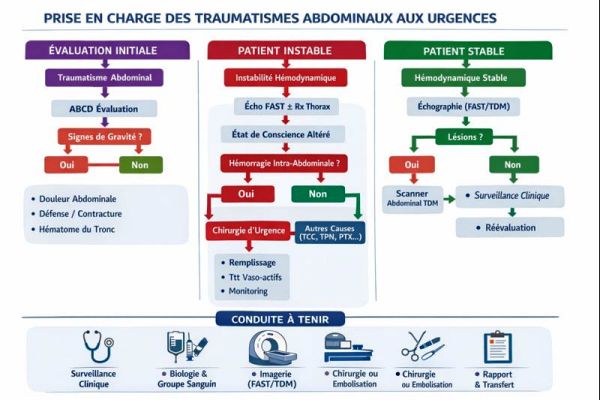
7. Conduite à tenir aux urgences
7.1. Priorités initiales
- Stabilisation hémodynamique.
- Oxygénothérapie si nécessaire.
- Voies veineuses de gros calibre.
- Remplissage vasculaire raisonné.
- Transfusion précoce si nécessaire.
7.2. Stratégie thérapeutique
- Traitement non opératoire (patient stable, lésions sélectionnées) :
- Surveillance clinique rapprochée.
- Répétition des examens biologiques et d’imagerie.
- Traitement chirurgical :
- Instabilité hémodynamique persistante.
- Péritonite clinique.
- Lésion viscérale grave ou hémorragique.
- Radiologie interventionnelle :
- Embolisation (rate, foie) chez patient stable ou stabilisé.
7.3. Surveillance
- Monitorage continu.
- Réévaluation clinique fréquente.
- Anticipation des complications secondaires.
8. Conclusion
Le traumatisme abdominal constitue une urgence diagnostique et thérapeutique majeure. L’approche doit être systématique, intégrée à la prise en charge globale du traumatisé, avec une collaboration étroite entre urgentistes, radiologues, anesthésistes‑réanimateurs et chirurgiens. La reconnaissance précoce des signes de gravité conditionne le pronostic.
Bibliographie
- Moore EE, et al. Organ injury scaling: spleen, liver, and kidney. J Trauma. 1995.
- Advanced Trauma Life Support (ATLS®). Student Course Manual. American College of Surgeons, dernière édition.
- Coccolini F, et al. WSES guidelines on blunt and penetrating abdominal trauma. World Journal of Emergency Surgery. 2017.
- Stassen NA, et al. Selective nonoperative management of blunt abdominal trauma. J Trauma. 2012.
- Brunicardi FC, et al. Schwartz’s Principles of Surgery. McGraw‑Hill.
©2026 - efurgences.net


