 La sinusite aiguë ou rhinosinusite aiguë est une inflammation de la muqueuse des sinus paranasaux. Elle peut être d’origine virale, bactérienne ou allergique.
La sinusite aiguë ou rhinosinusite aiguë est une inflammation de la muqueuse des sinus paranasaux. Elle peut être d’origine virale, bactérienne ou allergique.
1. Définition
La rhinosinusite aiguë (RSA) est une inflammation symptomatique de la muqueuse des fosses nasales et des sinus paranasaux évoluant depuis moins de 4 semaines. Les recommandations européennes [1] de l’European Position Paper on Rhinosinusitis and Nasal Polyps (EPOS 2020) distinguent :
- RSA virale (rhinopharyngite ou rhume) : < 10 jours, évolution spontanément favorable.
- RSA post-virale : aggravation après 5 jours ou persistance > 10 jours.
- RSA bactérienne aiguë (RSBA) : suspicion clinique devant des critères de gravité ou d’évolution défavorable.
En soins primaires, plus de 90 % des épisodes sont d’origine virale.
2. Physiopathologie
La sinusite aigue survient généralement après une infection virale des voies aériennes supérieures entraînant :
- œdème muqueux,
- obstruction des ostia sinusaux,
- altération de la clairance mucociliaire,
- stase sécrétoire favorisant la surinfection bactérienne.
Les germes les plus fréquents en cas de RSBA sont Streptococcus pneumoniae, Haemophilus influenzae et Moraxella catarrhalis.
3. Diagnostic clinique
Le diagnostic est clinique. L’imagerie n’est pas indiquée en première intention en l’absence de signes de complication.
3.1 Critères diagnostiques (EPOS 2020)
- Présence d’au moins 2 symptômes, dont un majeur : obstruction nasale, rhinorrhée antérieure ou postérieure,
- Plus ou moins : douleur à la pression faciale, hyposmie ou anosmie.
- 📌 En soins primaires : pas d’imagerie systématique.
- 📌 Le scanner est réservé aux formes compliquées ou atypiques.
- 📌La radiographie des sinus n'est plus recommandée
3.2 Critères en faveur d’une origine bactérienne
Suspicion de rhinosinusite bactérienne si ≥ 3 des éléments suivants :
- rhinorrhée purulente unilatérale,
- douleur faciale unilatérale intense,
- fièvre > 38–39 °C,
- élévation CRP/Vitesse de sédimentation,
- aggravation secondaire (« double sickening »).
Ces critères sont repris dans les recommandations de l’Haute Autorité de Santé (HAS)[3] et de l’Infectious Diseases Society of America (IDSA)[2].
4. Formes cliniques topographiques
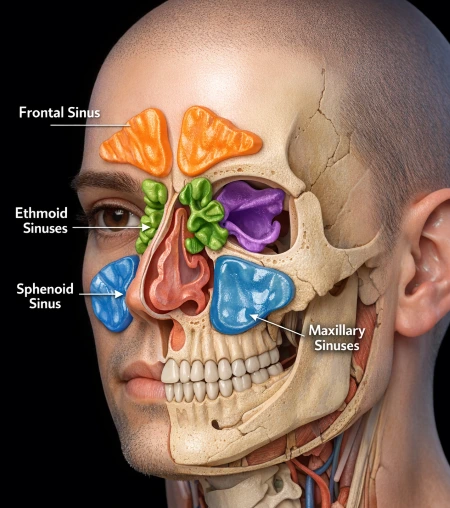
4.1 Sinusite maxillaire
- Localisation la plus fréquente : douleur infra-orbitaire, majorée en antéflexion, irradiation dentaire possible, rhinorrhée purulente homolatérale. Toujours rechercher une cause dentaire en cas de récidive ou d’unilatéralité persistante.
4.2 Sinusite frontale
- douleur sus-orbitaire pulsatile, sensibilité à la percussion frontale, risque de complications intracrâniennes.
4.3 Sinusite ethmoïdale
- fréquente chez l’enfant, œdème palpébral, risque de cellulite orbitaire.
4.4 Sinusite sphénoïdale
- la plus rare mais à risque de complications, se manifeste par : céphalées profondes rétro-orbitaires ou occipitales, diagnostic parfois retardé, risque neuro-méningé accru.
4.5 Particularités chez l'enfant :
- Avant 5 ans → penser surtout ethmoïdite aiguë (fièvre, œdème palpébral, altération de l’état général)
⚠️ Toute tuméfaction palpébrale fébrile chez le nourrisson = urgence ORL.
- Sinus sphénoïdaux : se développent vers 3–5 ans
- Sinus frontaux : apparaissent vers 5–7 ans
5. Complications
Bien que rares en soins primaires, elles doivent être reconnues précocement :
5.1 Orbitaires
- cellulite préseptale ou orbitaire, abcès sous-périosté.
5.2 Intracrâniennes
- méningite, empyème sous-dural, abcès cérébral, thrombose du sinus caverneux.
5.3 Osseuses
- ostéite frontale (tumeur de Pott).
Signes d’alerte : altération neurologique, diplopie, exophtalmie, céphalées intenses inhabituelles, œdème palpébral marqué.
6. Conduite thérapeutique
6.1 RSA virale ou post-virale
Traitement symptomatique : paracétamol ou AINS (hors contre-indications), lavages nasaux salins, corticoïdes intranasaux (efficacité démontrée sur les symptômes), décongestionnants topiques courte durée (< 5 jours).
Les antibiotiques ne sont pas indiqués.

Les lavages nasaux sont recommandés dans la rhinosinusite aiguë
Solutions utilisables
✅ Sérum physiologique isotonique (NaCl 0,9 %)
✅ Solutions salines hypertoniques (2–3 %)
✅ Eau de mer isotonique (≈ 0,9 % NaCl) ou hypertonique
- 2 à 3 fois par jour (jusqu’à 4–6 fois si encombrement important)
- Action mécanique de lavage, Fluidification des sécrétions, Amélioration de la clairance mucociliaire, Bonne tolérance globale, Peut diminuer la consommation d’antibiotiques.
6.2 Rhinosinusite aiguë bactérienne probable
Antibiothérapie indiquée si :
- forme sévère, comorbidités, risque de complication, échec après 48–72 h de traitement symptomatique.
Première intention (adulte) :
| Antibiotique | Posologie | Durée | Remarques |
| Amoxicilline | 1 g × 3/j | 5–7 jours | Formes non compliquées |
| Amoxicilline + acide clavulanique | 1 g/125 mg × 3/j | 5–7 jours | Si facteurs de résistance, comorbidités, échec amoxicilline |
Alternatives :
| Antibiotique | Posologie | Durée | Remarques |
| Cefpodoxime proxétil | 200 mg × 2/j | 5–7 jours | Alternative orale |
| Cefuroxime axétil | 250–500 mg × 2/j | 5–7 jours | Bonne diffusion sinusienne |
| Doxycycline | 100 mg × 2/j (J1), puis 100 mg/j | 5–7 jours | Éviter grossesse, enfant < 8 ans |
| Lévofloxacine | 500 mg/j | 5 jours | Seconde ligne uniquement |
| Moxifloxacine | 400 mg/j | 5 jours | Réservé formes compliquées |
❌Les fluoroquinolones respiratoires ne sont indiquées qu’en seconde ligne.
7. Indications d’avis spécialisé / hospitalisation
- suspicion de complication orbitaire ou neurologique, immunodépression, sinusite frontale ou sphénoïdale sévère, échec thérapeutique documenté.
8. Messages clés pour le médecin généraliste
- La majorité des RSA sont virales.
- Le diagnostic est clinique.
- L’imagerie est réservée aux formes compliquées.
- L’antibiothérapie doit être raisonnée.
- Reconnaître précocement les signes de gravité.
Bibliographie
- Fokkens WJ, Lund VJ, Hopkins C, et al. European Position Paper on Rhinosinusitis and Nasal Polyps 2020. Rhinology. 2020;58(Suppl S29):1-464.
- Chow AW, Benninger MS, Brook I, et al. IDSA clinical practice guideline for acute bacterial rhinosinusitis in children and adults. Clin Infect Dis. 2012;54(8):e72-e112.
- Haute Autorité de Santé. Sinusite aiguë de l’adulte – recommandations de bonne pratique. Saint-Denis: HAS; 2017.
- Rosenfeld RM, Piccirillo JF, Chandrasekhar SS, et al. Clinical practice guideline (update): adult sinusitis. Otolaryngol Head Neck Surg. 2015;152(2 Suppl):S1-S39.
- Lemiengre MB, van Driel ML, Merenstein D, et al. Antibiotics for acute rhinosinusitis in adults. Cochrane Database Syst Rev. 2018;9:CD006089.
©2026 - Dr M. Gazzah - efurgences.net



