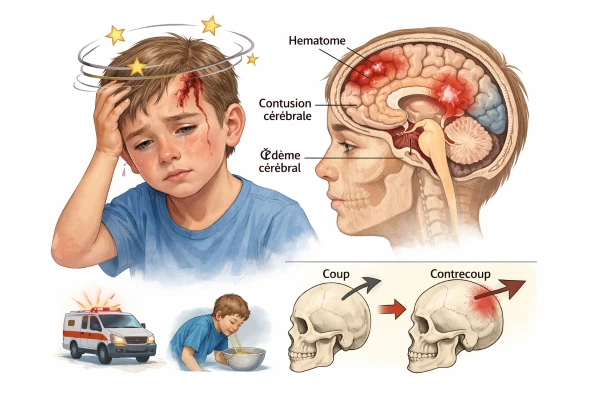
Pathologie accidentelle fréquente, le traumatisme crânien (TC) ou traumatisme crânio-encéphalique (TCE) est toujours une cause importantede de mortalité et d'handicap, essentiellement dans les accidents de circulation chez l’enfant et le sujet âgé. Plusieurs travaux scientifiques internationaux ont contribué à comprendre la physiopathologie et à proposer des recommandations pratiques. La question que pose souvent l'urgentiste : que faire devant un TC ? faut il demander toujours un scanner ou non ?
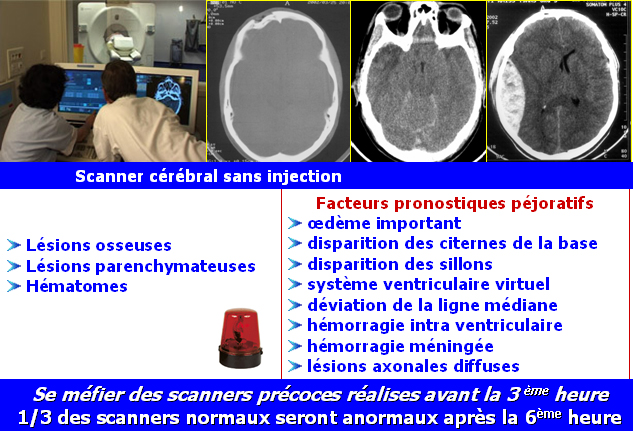
Pour l'histoire : c'est en 1987 que Master (1) a défini trois groupes à risques de lésions intracrâniennes et a démontré que la radiographie du crâne n'a aucun intérêt sauf des cas particuliers. Depuis les années 90, et avec la disponibilité des TDM partout, plusieurs études ont contribué à expliquer la physiopathologie, les facteurs de gravité et ont proposé des recommandations pour mieux prendre en charge le traumatisme crânien dans les premières heures.
| Niveau de gravité | Critères cliniques (Master 1987) | Conduite recommandée |
| 🔴 Grave | GCS ≤ 8 Déficit neurologique focalSignes d’engagementConvulsions répétéesFracture enfoncée/ouverte | Réanimation immédiate, Scanner urgent, Avis neurochirurgical |
| 🟠 Intermédiaire | GCS 9–12 Perte de connaissance prolongée, Amnésie importante, Vomissements répétés, Signes de fracture de la base du crâne | Scanner cérébral, Surveillance hospitalière |
| 🟡 Bénin à risque | GCS 13–15 + Perte de connaissance brève, Céphalées importantes, Vomissements isolés, Âge > 65 ans, Trouble coagulation | Scanner ou surveillance 24 h |
| 🟢 Bénin simple | GCS 15 Aucun symptôme persistant, Pas de facteur de risque | Surveillance 6 h, Sortie avec consignes |
1. Comment évaluer la gravité d'un traumatisme crânien ?
1. Les données de l’anamnèse concernant les antécédents, les traitements en cours (anticoagulants ?), une éventuelle intoxication alcoolique, les circonstances de l’accidents* et notion de perte de conscience initiale (PCI) ou d’amnésie. L’heure de début des vomissement ou de la céphalée.
(*) Le mécanisme lésionnel est sévère lorsque :
- Accident de circulation : si passager éjecté du véhicule, si décès d’un autre passager, si tonneaux du véhicule, si victime piéton ou cycliste non casquée
- Chute d’une hauteur > 0,9 m si enfant < 2 ans ou > 1,5 m si enfant >= 2 ans
- TC par objet à forte cinétique
2. Les troubles de la conscience : le Glasgow Coma Score (GCS) est un critère prédictif de mortalité fiable à condition de respecter la bonne technique. Il est donc très important de l’estimer précisément, notamment avant la sédation du patient. Le score inférieur ou égal à 8 indique que le traumatisme est grave.
| Classification | GCS | Définition |
| Léger | 13–15 | commotion cérébrale ± symptômes isolés |
| Modéré | 9–12 | Altération neurologique significative |
| Grave | ≤8 | Coma ou menace vitale |
3. L’état des pupilles : une mydriase aréactive oriente vers la compression du IIIème nerf crânien lors d’un engagement cérébral temporal.
4. La recherche de signes de localisation : rechercher une asymétrie de la motricité des membres.
5. Examen clinique complet et en particulier les signes respiratoires et hémodynamiques.
6. Recherche d’autres lésions (rachis, thorax, abdomen, …)
2. Check-list de décision clinique
Objectif : identifier les patients nécessitant un scanner cérébral en urgence et éviter les examens inutiles.
Les règles PECARN (Pediatric Emergency Care Applied Research Network) et Canadian CT Head Rule sont des outils d’aide à la décision, pas des substituts au jugement clinique.
PECARN – aide décisionnelle rapide (enfant, GCS 14–15)
Enfants < 2 ans
| Catégorie | Critères cliniques | Conduite recommandée |
| 🔴 Risque élevé | - GCS < 15 - Altération de l’état mental - Fracture du crâne palpable |
TDM cérébrale recommandée |
| 🟠 Risque intermédiaire | - Hématome scalp non frontal - Perte de connaissance ≥ 5 sec - Mécanisme sévère* - Comportement anormal selon les parents |
Observation clinique vs TDM (selon jugement clinique, âge <3 mois, aggravation, préférence parentale) |
| 🟢 Très faible risque | Aucun des critères ci-dessus |
Pas de TDM (surveillance) |
Enfants ≥ 2 ans
| Catégorie | Critères cliniques | Conduite recommandée |
| 🔴 Risque élevé (ciTBI) | - GCS < 15 - Altération de l’état mental - Signes de fracture basilaire |
TDM cérébrale recommandée |
| 🟠 Risque intermédiaire | - Perte de connaissance - Vomissements répétés - Céphalée sévère - Mécanisme sévère* |
Observation clinique vs TDM |
| 🟢 Très faible risque | Aucun des critères ci-dessus | Pas de TDM |
- Applicable aux enfants avec GCS 14–15, vus dans les 24 h après traumatisme.
- Objectif : identifier les enfants à très faible risque de lésion intracrânienne cliniquement significative (ciTBI) pour éviter une irradiation inutile.
- L’observation (4–6 h) est une alternative validée chez les patients à risque intermédiaire.
- Ne s’applique pas en cas de suspicion de maltraitance, trouble de la coagulation, dérivation ventriculaire, ou traumatisme pénétrant.
⚠️ Mécanisme sévère
- < 2 ans : chute > 0,9 m, AVP, impact violent
- ≥ 2 ans : chute > 1,5 m, AVP avec éjection, piéton percuté
❗ Règle d’or : Toute aggravation clinique → scanner immédiat, même si PECARN négatif.
Canadian CT head rule (adulte)
Applicable SI :
- Âge ≥ 16 ans
- Traumatisme crânien mineur
- GCS 13–15 après perte de connaissance, amnésie ou désorientation
- Évaluation dans les 24 h
⚠️ Non applicable si : trouble de la coagulation, traitement anticoagulant, crise post-traumatique, traumatisme pénétrant, déficit neurologique focal évident, instabilité hémodynamique.
Critères à haut risque (risque de nécessité neurochirurgicale)
| Critère | Indication |
| GCS < 15 à 2 heures post-traumatisme | TDM indiquée |
| Suspicion de fracture ouverte ou enfoncement du crâne | TDM indiquée |
| Signes de fracture de la base du crâne* | TDM indiquée |
| ≥ 2 épisodes de vomissements | TDM indiquée |
| Âge ≥ 65 ans | TDM indiquée |
*Signes de fracture de la base du crâne : Hémotympan, Ecchymoses périorbitaires (« yeux de raton laveur »), Ecchymose rétro auriculaire (signe de Battle), Rhinorrhée ou otorrhée de LCR
Critères à risque intermédiaire (lésion intracrânienne cliniquement importante)
| Critère | Indication |
| Amnésie rétrograde ≥ 30 minutes | TDM indiquée |
| Mécanisme dangereux** | TDM indiquée |
⚠️ *Mécanisme dangereux
- Piéton percuté
- Éjection du véhicule
- Chute > 1 m ou > 5 marches
❗ Règle d’or : Toute aggravation secondaire → scanner immédiat, quelle que soit la règle.
🚨 Attention (hors règle) : Scanner à discuter même si négatif :
- Anticoagulants / AOD
- Double antiagrégation
- Alcoolisation / intoxication, éthylisme
- Crise convulsive post-traumatique
3. Prise en charge des traumatismes crâniens graves :
Lorsque le Glasgow Coma score est inférieur ou égal à 8 on considère que le TC est grave. Les Agressions cérébrales secondaires d’origine systémique (ACSOS) doivent être recherchées et traitées précocement :
| ACSOS | Seuil critique | Mécanisme délétère | Conduite recommandée |
| Hypoxie | SpO₂ < 90 % | Ischémie cérébrale, œdème | O₂ haut débit, intubation si GCS ≤ 8 |
| Hypotension | PAS < 90 mmHg | ↓ PPC, ischémie | Remplissage, vasopresseurs |
| Hypercapnie | PaCO₂ > 45 mmHg | Vasodilatation → ↑ PIC | Ventilation contrôlée |
| Hypocapnie excessive | PaCO₂ < 30 mmHg | Vasoconstriction → ischémie | Éviter hyperventilation prolongée |
| Anémie | Hb < 7–8 g/dL | ↓ transport O₂ | Transfusion si nécessaire |
| Hyperglycémie | > 10 mmol/L (> 180 mg/dL) | Stress oxydatif | Insulinothérapie prudente |
| Hypoglycémie | < 3 mmol/L | Souffrance neuronale | Correction immédiate |
| Hyperthermie | > 38–38,5 °C | ↑ métabolisme cérébral | Antipyrétiques, refroidissement |
| Hyponatrémie | < 130 mmol/L | Œdème cérébral | Correction progressive |
| Hypernatrémie | > 155 mmol/L | Déshydratation neuronale | Réhydratation contrôlée |
| Convulsions | Toute crise | ↑ consommation O₂ | Benzodiazépines ± antiépileptiques |
| Infection | Fièvre, sepsis | Inflammation cérébrale | ATB précoce |
| Douleur / agitation | Clinique | ↑ PIC via stress | Sédation, analgésie |
- Lutter contre l’hypoxie : intubation trachéale avec une induction anesthésique à séquence rapide, ventilation mécanique, maintenir la SpO2 > 90%. Un relais par une sédation continue est nécessaire, associant habituellement morphinique et benzodiazépine.
- Contrôler l’état hémodynamique: Remplissage rapide (20 ml/kg en 15 minutes, à renouveler si nécessaire), avec du sérum salé isotonique en 1ère intention. Les solutés hypotoniques (Ringer lactate, sérum glucosé isotonique 5%) sont contre-indiqués, ils favorisent l’œdème cérébral.
- Le traitement de l’hypertension intracrânienne par le Mannitol (0,25 à 1 g/kg soit 1,25 à 5 ml/kg de mannitol à 20 % en 20 minutes).
- Maintenir une température normale.
- Hospitalisation d’urgence dans un centre à plateau technique adéquat (scanner, neurochirurgie et réanimation)
À RETENIR :
- Tout traumatisé du crâne doit être examiné en urgence par un médecin.
- La pression intracrânienne chez l’enfant s’élève plus rapidement que chez l’adulte.
- Les lésions primaires observées chez l’enfant sont particulières : les hématomes intracrâniens (extra ou sous-duraux, intra parenchymateux) sont moins fréquents que chez l’adulte. À l’inverse, l’œdème cérébral diffus avec lésions axonales diffuses est extrêmement fréquent (diagnostic parfois difficile au scanner)
- Une plaie du scalpe expose à l’hypovolémie et à l’anémie, surtout chez l’enfant, elle doit être suturée rapidement.
À LIRE AUSSI SUR EFURGENCE :
![]() Prise en charge des traumatises crâniens graves a la phase précoce (24 premières heures). Nouvelles recommandations de la Société Française d’Anesthésie et de Réanimation SFAR..
Prise en charge des traumatises crâniens graves a la phase précoce (24 premières heures). Nouvelles recommandations de la Société Française d’Anesthésie et de Réanimation SFAR..
![]() Diaporama en PDF : Diaporama Traumatisme crânien - Le point de vue du neurochirurgien
Diaporama en PDF : Diaporama Traumatisme crânien - Le point de vue du neurochirurgien
RÉFÉRENCES:
- Michele Ahmed Antonio Karaboue : Traumatic Brain Injury as a Public Health Issue: Epidemiology, Prognostic Factors and Useful Data from Forensic Practice. Healthcare 2024, 12(22), 2266; doi.org/10.3390/healthcare12222266
- Canadian Paediatric Society : Management of the paediatric patient with acute head trauma. Site CPS
- American College of Emergency : Clinical Policy: Critical Issues in the Management of Adult Patients Presenting to the Emergency Department With Mild Traumatic Brain Injury. Ann Emerg Med. 2023 May;81(5):e63–e105. doi: 10.1016/j.annemergmed.2023.01.014
- Sara Alsuwais & al. : An update on paediatric traumatic brain injury in the emergency department: a narrative review. Eur J Pediatr. 2025 Aug 2;184(8):523. doi: 10.1007/s00431-025-06345-9
- GFRUP et SFMU : Actualisation des recommandations pour la prise en charge du traumatisme crânien léger de l’enfant (2014) (voir notre article / consensus)
©mise à jour 2025 - efurgences.net



