Mise au point sur l’insuffisance cardiaque aiguë
Mise au point sur l’insuffisance cardiaque aiguë
Mise à jour 2025
![]() Vous pouvez télécharger ce texte en document PDF ou continuer à lire
Vous pouvez télécharger ce texte en document PDF ou continuer à lire
DEFINITIONS :
L’insuffisance cardiaque aiguë (acute heart failure, AHF) est définie comme une apparition ou une aggravation rapide des symptômes et signes d’insuffisance cardiaque suffisamment sévères pour nécessiter une prise en charge médicale urgente, souvent conduisant à une hospitalisation non planifiée ou à une consultation aux urgences.
Le pronostic de l'insuffisance cardiaque aigue (ICA) reste médiocre avec des épisodes de décompensations fréquentes et un taux de mortalité atteignant 10 à 30 % dans l’année. Elle est la principale cause d'hospitalisation chez les personnes de plus de 65 ans.
3. Physiopathologie
L’ICA repose sur une dysfonction cardiaque aiguë ou décompensée, souvent sur un terrain de cardiopathie préexistante ou déclenchée par un facteur aigu :
3.1. Mécanismes principaux
- Augmentation brutale des pressions de remplissage → congestion pulmonaire et/ou systémique.
- Défaillance du débit cardiaque → hypoperfusion des organes.
- Déséquilibres hémodynamiques : surcharge volémique, augmentation des résistances périphériques, troubles du rythme.
- Réponse neurohormonale (activation du système rénine-angiotensine-aldostérone, du système sympathique) → rétention hydrique et vasoconstriction.
- Syndrome coronarien aigu / infarctus du myocarde.
- Arythmies (par ex. fibrillation atriale rapide).
- Infections, embolie pulmonaire, anémie sévère.
- Surdosage / arrêt de traitements cardiaques ou traitements aggravants (AINS, corticoïdes).
- Augmentation de la pression artérielle.
- Insuffisance rénale aiguë.
4. Manifestations cliniques
4.1. Signes et symptômes caractéristiques
- Respiratoires : dyspnée au repos ou à l’effort, orthopnée, respiration rapide, crépitants à l’auscultation, hypoxémie.
- Cardiovasculaires : tachycardie, hypotension, turgescence jugulaire.
- Rétention hydrique : œdèmes des membres inférieurs, épanchement pleural.
- Hypoperfusion : extrémités froides, marbrures, oligurie, troubles de la conscience.
4.2. Présentations cliniques types
- Œdème aigu du poumon cardiogénique OAP : tableau de détresse respiratoire aiguë.
- Décompensation sans hypotension majeure (congestion progressive).
- Choc cardiogénique : PAS < 90 mmHg avec signes d’hypoperfusion.
- Insuffisance ventriculaire droite isolée : congestion systémique prédominante.
5. Diagnostic
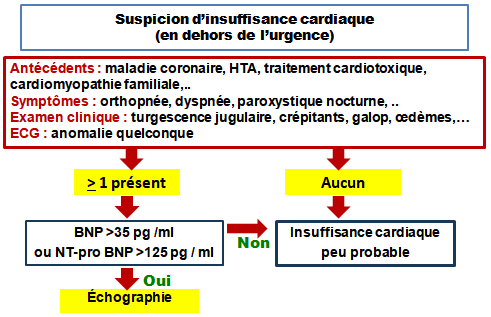
5.1. Clinique
- Anamnèse orientée vers les symptômes d’IC, facteurs déclenchants et traitements en cours.
- Examen physique : auscultation pulmonaire/cardiaque, recherche d’œdèmes, mesure tensionnelle et saturation périphérique.
5.2. Paraclinique
- Biomarqueurs : BNP ou NT-proBNP (évaluable pour la suspicion et la sévérité).
- ECG : troubles du rythme, ischémie. Signes de HVG.
- Radiographie thoracique : rétention pulmonaire, cardiomégalie.
- Échocardiographie : évaluation de la FEVG, dysfonction segmentaire, épanchement péricardique.
- Examens biologiques : ionogramme, fonction rénale, troponine, gaz du sang.
Tableau : classification de l’insuffisance cardiaque selon la FEVG (ESC 2021 - AHA/ACC 2022)
| Catégorie | Fraction d’éjection du VG (FEVG) | Caractéristiques principales | Traitement de fond |
| HFrEF (Heart Failure with reduced EF) | ≤ 40 % | Dysfonction systolique prédominante. Symptômes typiques d’IC (dyspnée, fatigue, congestion). | Inhibiteurs du SRAA (IEC/ARAII ou ARNI), bêtabloquants, antagonistes des minéralocorticoïdes, inhibiteurs SGLT2. Diurétiques pour congestion symptomatique. |
| HFmrEF (Heart Failure with mildly reduced EF) | 41–49 % | Dysfonction systolique légère, phénotype intermédiaire. Symptômes variables. | Approche similaire à HFrEF, adaptée à la tolérance et comorbidités. Traitement individualisé. |
| HFpEF (Heart Failure with preserved EF) | ≥ 50 % | Dysfonction diastolique prédominante, FEVG normale. Symptômes liés à congestion et comorbidités (HTA, FA, obésité, diabète). | Contrôle des facteurs de risque et comorbidités (HTA, FA, diabète, obésité). Inhibiteurs SGLT2 recommandés. Diurétiques pour symptômes congestionnels. |
| HFimpEF (Heart Failure with improved EF) | Passage de ≤ 40 % à > 40 % sous traitement | Réponse favorable au traitement, récupération partielle de la FEVG. | Maintien du traitement guidé par les preuves. Surveillance régulière. |
5.3. Classification hémodynamique utile
Souvent décrite en fonction de la présence de congestion (humide) et/ou de perfusion altérée (froide), qui aide à stratifier les urgences et la prise en charge.
6. Œdème aigu du poumon cardiogénique (OAP)
1. Rappel physiopathologique
L’OAP cardiogénique résulte d’une élévation brutale de la pression hydrostatique capillaire pulmonaire, secondaire à une augmentation des pressions de remplissage du ventricule gauche (défaillance systolique et/ou diastolique).
Il en découle un passage transsudatif de liquide vers l’interstitium puis les alvéoles, entraînant une altération aiguë des échanges gazeux.
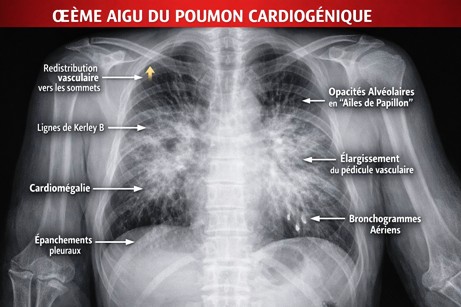
2. Signes radiologiques de l’OAP cardiogénique
La radiographie thoracique reste l’examen de première intention (au lit du patient si besoin). Les anomalies sont classiquement bilatérales, symétriques, d’intensité variable selon le stade évolutif.
2.1. Signes de congestion interstitielle (stade précoce)
- Redistribution vasculaire vers les sommets
- Inversion du gradient vasculaire (vaisseaux apicaux aussi visibles ou plus que les bases)
- Élargissement du pédicule vasculaire
- Lignes de Kerley
- Kerley B : lignes fines, horizontales, périphériques, aux bases (œdème des septas interlobulaires)
- Kerley A (plus rares) : lignes obliques, centrales
2.2. Signes d’œdème alvéolaire (stade constitué)
- Opacités alvéolaires floconneuses, mal limitées
- Distribution typique périhilaire bilatérale, en « ailes de papillon »
- Respect relatif des zones périphériques dans les formes typiques
- Bronchogrammes aériens possibles
2.3. Signes associés en faveur de l’origine cardiogénique
- Cardiomégalie (index cardiothoracique > 0,5)
- Épanchements pleuraux, souvent bilatéraux, parfois asymétriques (droit > gauche)
- Signes de surcharge vasculaire globale
👉 La combinaison cardiomégalie + redistribution vasculaire + opacités alvéolaires bilatérales est très évocatrice d’un OAP cardiogénique.
2.4. Apport de l’échographie pulmonaire (en complément)
De plus en plus utilisée aux urgences :
- Lignes B diffuses, bilatérales, symétriques
- Abolition des lignes A
- Souvent associées à une dilatation de la VCI et à des signes d’élévation des pressions de remplissage à l’échocardiographie cardiaque
3. Traitement de l’OAP cardiogénique
L’OAP cardiogénique est une urgence thérapeutique absolue. Le traitement doit être précoce, simultané et adapté au profil hémodynamique.
3.1. Mesures générales immédiates
- Position demi-assise ou assise
- Monitoring continu : ECG, SpO₂, PA, diurèse
- Voie veineuse périphérique (voire centrale si instabilité)
- Prélèvements biologiques sans retarder le traitement
3.2. Oxygénation et ventilation
- Oxygénothérapie si SpO₂ < 90 %
- Ventilation non invasive (CPAP ou BiPAP) :
- Indiquée précocement en cas de détresse respiratoire
- Réduit la précharge, la postcharge et le travail respiratoire
- Diminue le recours à l’intubation
- Intubation et ventilation invasive :
- En cas d’échec de la VNI, troubles de conscience ou instabilité majeure
3.3. Traitement pharmacologique
a) Diurétiques de l’anse (traitement clé)
- Furosémide IV
- Dose initiale habituelle : 20–40 mg IV (plus si patient déjà traité)
- Effet veino-dilatateur précoce + diurèse retardée
- Surveillance étroite : fonction rénale, ionogramme, diurèse
b) Vasodilatateurs (si PAS ≥ 100–110 mmHg)
- Dérivés nitrés (nitroglycérine IV ou sublinguale)
- ↓ précharge et postcharge
- Amélioration rapide de la dyspnée
- Particulièrement indiqués en cas de poussée hypertensive associée
- Nitroglycérine (NITRONAL®) 10 à 20 µg/min, jusqu'à 200 µg/min
- Ou Dinitrate d'isosorbide (RISORDAN®) 1 mg/h jusqu'à 10 mg/h
c) Morphiniques (usage très restreint)
- Traitement historique de l'OAP
- À réserver à une douleur thoracique associée, par injection IV répétées de 2 à 3 mg
- Risque : dépression respiratoire, hypotension
3.4. Traitement selon le profil hémodynamique
| Profil | Stratégie |
| Congestion + PA élevée | Diurétiques + nitrés |
| Congestion + PA normale | Diurétiques ± nitrés |
| Congestion + hypotension | Prudence sur diurétiques, ± inotrope |
| Choc cardiogénique | Inotrope ± vasopresseur, assistance circulatoire |
3.5. Traitement étiologique (indispensable)
- Syndrome coronarien aigu → stratégie de revascularisation urgente
- Trouble du rythme → contrôle de la fréquence ou cardioversion
- Crise hypertensive → contrôle tensionnel rapide
- Valvulopathie aiguë, rupture de pilier, IM aiguë → avis cardio-chirurgical urgent
4. Évolution et surveillance
- Amélioration clinique attendue dans les premières heures
- Réévaluation clinique, biologique et parfois radiologique
- Relais vers traitement de fond de l’insuffisance cardiaque dès stabilisation
5. Points clés à retenir
- L’OAP cardiogénique est une urgence vitale
- La radiographie montre typiquement cardiomégalie + œdème alvéolaire bilatéral
- Diurétiques IV + VNI ± nitrés constituent la base du traitement
- Le traitement de la cause déclenchante conditionne le pronostic
- Une dyspnée aigue chez un patient de plus de 65 ans est presque toujours une insuffisance cardiaque jusqu’à preuve du contraire.
- L’orthopnée est un signe majeur très évocateur d’OAP,
- L’absence de cardiomégalie n’élimine pas une ICA.
- Les crépitants ne sont pas pathognomoniques de l’OAP, ils peuvent exister chez le vieillard alité et les broncho-pneumopathies, faites tousser et ils disparaissent.
- La fièvre n’élimine pas une ICA, elle peut être la cause de décompensation.
- Les cardiopathies ischémiques sont les causes les plus fréquentes de l’ICA.
- L’hospitalisation est presque toujours nécessaire.
CLASSIFICATION KILLIP KIMBALL :
Utilisée pour stratifier la gravité des infarctus du myocarde et non pas des œdèmes pulmonaires
• Killip 1 : pas de râles crépitants.
• Killip 2 : râles crépitants aux bases. Galop B3
• Killip 3 : OAP, râles crépitants jusqu’au sommet des poumons
• Killip 4 : choc cardiogénique.
BIBLIOGRAPHIE :
- 2021 ESC Guidelines for the diagnosis and treatment of acute and chronic heart failure. European Heart Journal; published online 2021.
- 2022 AHA/ACC/HFSA Guideline for the Management of Heart Failure. Circulation, Volume 145, Number 18, doi.org/10.1161/CIR.0000000000001063.
- Cohen R, Martens P & Mullens W. Mise à jour sur l’ICA dans ESC 2021 (TVCJDC).
- Recommandations Insuffisance cardiaque aiguë – Vidal.fr
- Acute Heart Failure in the 2021 ESC Heart Failure Guidelines. European Heart Journal. Acute Cardiovascular Care, Volume 11, Issue 2, February 2022, Pages 173–185,
©2025 - Dr M. Gazzah - efurgences.net