Le choc septique correspond à une forme grave de sepsis associant une défaillance circulatoire persistante nécessitant des vasopresseurs pour maintenir une PAM ≥ 65 mmHg et des lactates > 2 mmol/L malgré un remplissage adéquat.
Il s’agit d’une urgence thérapeutique absolue, où chaque retard dans la prise en charge, notamment antibiotique, est associé à une augmentation significative de la mortalité.
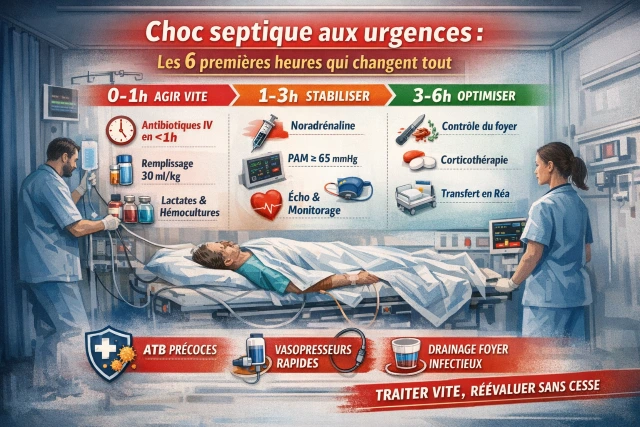
La stratégie repose sur une approche précoce, agressive mais individualisée, articulée autour des premières 6 heures.
⏱️ Phase 0–1 heure : reconnaissance et traitement immédiat
🔍 1. Reconnaissance clinique
Le diagnostic doit être évoqué devant :
- Infection suspectée ou documentée
- Signes de défaillance d’organe :
- Hypotension (PAS < 90 mmHg ou PAM < 65 mmHg)
- Altération de la conscience
- Oligurie (< 0,5 mL/kg/h)
- Lactates ≥ 2 mmol/L
👉 Ne pas attendre les résultats microbiologiques pour agir.
💉 2. Antibiothérapie probabiliste immédiate
L’antibiothérapie doit être administrée dans l’heure, après prélèvements si cela ne retarde pas.
🔬 Principes : Large spectre initial, Adapté au foyer suspect et au terrain
💊 Exemples pratiques :
- Sepsis d’origine pulmonaire :
- Ceftriaxone 2 g IV/j + Azithromycine 500 mg IV/j
ou - Piperacilline-tazobactam 4 g x 4/j IV
- Sepsis abdominal :
- Piperacilline-tazobactam 4 g x 4/j IV
ou - Cefotaxime 2 g x 3/j + Métronidazole 500 mg x 3/j
- Sepsis grave / choc septique (nosocomial ou immunodéprimé) :
- Carbapénème (Meropenem 1 g x 3/j IV) ± amikacine (dose unique 15–20 mg/kg)
👉 Adapter secondairement (désescalade) dès résultats microbiologiques.
💧 3. Remplissage vasculaire initial
Administrer rapidement :
- Cristalloïdes (NaCl 0,9% ou Ringer lactate)
- 30 mL/kg dans les 3 premières heures
Exemple : Patient de 70 kg → environ 2 litres rapidement
👉 Réévaluer après chaque bolus (500 mL) :
- TA
- fréquence cardiaque
- diurèse
- signes de surcharge
- échographie (réponse au remplissage)
⚡ 4. Lactates et prélèvements
- Dosage initial des lactates
- Hémocultures (2 séries)
- ECBU, prélèvements ciblés selon foyer
👉 Recontrôler les lactates dans les 2–4 heures.
🟠 Phase 1–3 heures : stabilisation hémodynamique
💉 1. Introduction des vasopresseurs
Si PAM < 65 mmHg malgré remplissage : ➤ Noradrénaline (première ligne)
- Débuter à 0,05–0,1 µg/kg/min IVSE
- Titrer rapidement selon réponse
👉 Objectif : PAM ≥ 65 mmHg
➤ Si réponse insuffisante :
- Ajouter vasopressine (0,03 UI/min)
ou - Adrénaline en relais ou complément
❤️ 2. Dysfonction myocardique
Si suspicion de choc septique avec composante cardiogénique :
➡️ Ajouter Dobutamine 2–20 µg/kg/min
Indications : bas débit cardiaque, signes d’hypoperfusion persistants
🩺 3. Monitorage rapproché
- Scope continu (surveillance en continue des paramètres vitaux)
- TA invasive recommandée
- Diurèse horaire (sonde urinaire)
- Lactates sériés
- Échographie bedside (VTI, VCI, fonction VG)
🟢 Phase 3–6 heures : optimisation et stratégie globale
🔍 1. Contrôle du foyer infectieux (priorité majeure)
À réaliser précocement : Drainage d’abcès, Chirurgie (péritonite, perforation), Ablation de cathéter suspect
👉 Le retard de contrôle du foyer est associé à une mortalité élevée.
💊 2. Corticothérapie (si choc réfractaire)
Indication : choc persistant malgré remplissage + vasopresseurs
Posologie : Hydrocortisone 200 mg/j IV
- soit en perfusion continue
- soit 50 mg toutes les 6 heures
💧 3. Stratégie de remplissage secondaire
Après phase initiale : limiter surcharge, privilégier approche dynamique. Le Lever Passif de Jambes (PLR) associé à la mesure de l'Intégrale Temps-Vitesse (ITV) sous-aortique par échocardiographie est l'approche dynamique la plus fiable pour prédire la réponse au remplissage.)
👉 Objectif : équilibre entre perfusion et surcharge hydrique.
📊 4. Objectifs de réanimation
- PAM ≥ 65 mmHg
- Diurèse ≥ 0,5 mL/kg/h
- Lactates en diminution
- Amélioration clinique (TRC < 3 sec)
🏥 5. Orientation en réanimation
Indications : besoin de vasopresseurs, défaillance multiviscérale, ventilation mécanique
👉 Admission précoce (< 6 heures) recommandée.
⚠️ Pièges fréquents en pratique
❌ Retard antibiotique → erreur majeure, impact direct sur mortalité
❌ Remplissage excessif → SDRA, surcharge hydrique
❌ Titration lente des vasopresseurs → hypotension prolongée
❌ Sous-estimation de la gravité initiale → retard de transfert en réanimation
❌ Absence de réévaluation dynamique → traitement inadapté
🧾 Conclusion
Le choc septique impose une prise en charge :
✔️ précoce (dès la première heure)
✔️ agressive mais contrôlée
✔️ réévaluée en continu
👉 Les 6 premières heures conditionnent le pronostic.
Message clé :
➡️ Antibiotiques précoces + remplissage adapté + vasopresseurs rapides + contrôle du foyer = survie.
Bibliographie
- Surviving Sepsis Campaign Guidelines 2021 (référentiel international), Lisez
- Surviving Sepsis Campaign – Hour-1 bundle - Lien
- Revue 2023 sur la prise en charge du sepsis. J Clin Med. 2023 Apr 28;12(9):3188. doi: 10.3390/jcm12093188
- Étude 2025 : impact du bundle précoce sur la mortalité. J Am Coll Emerg Physicians Open. 2025 Dec 5;7(1):100296. doi: 10.1016/j.acepjo.2025.100296
- Recommandations OMS 2024 sur la prise en charge précoce. Lien
- Revue 2024 sur les stratégies actuelles en réanimation. Anaesthesia & Intensive Care Medicine Volume 25, Issue 10, October 2024, Pages 642-651
©2026 - efurgences.net



