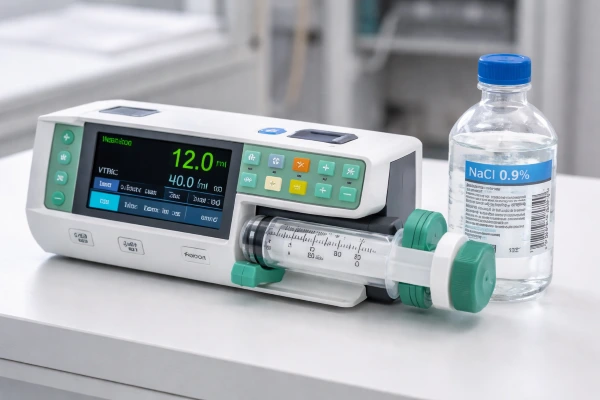
Le pousse‑seringue électrique (PSE) est un dispositif médical essentiel pour l’administration continue et contrôlée des médicaments en soins critiques.
L’administration précise de médicaments à faible débit est fréquente en réanimation, urgences et soins intensifs. Le pousse‑seringue électrique permet une perfusion continue avec une grande précision, réduisant le risque d’erreur en comparaison avec les perfusions manuelles. Cependant, l’utilisation de ces dispositifs requiert une compétence rigoureuse de la part des infirmiers, car les erreurs de dilution, de calcul, de compatibilité ou de choix de voie veineuse peuvent avoir des conséquences graves. Des audits montrent des écarts entre les recommandations professionnelles et les pratiques réelles, soulignant la nécessité d’actions formatives et de protocoles standardisés.
1. Pousse‑seringue électrique : définition et principes
Le pousse‑seringue électrique est un dispositif électromédical qui administre des quantités précises de fluides médicamenteux à partir d’une seringue insérée dans une pompe, sur un débit programmé stable. Il est utilisé lorsque des médicaments nécessitent une perfusions lentes et continues (par exemple : catécholamines, analgésiques puissants, sédatifs).
1.1 Historique
Les premiers systèmes d’injection contrôlée remontent au milieu du XXe siècle, avec l’apparition des pompes mécaniques. L’évolution technologique a permis l’introduction de dispositifs électroniques dans les années 1970, améliorant la précision et la sécurité. Depuis les années 2000, les pousse-seringues sont devenus numériques, intégrant des alarmes, des bibliothèques de médicaments et des systèmes de sécurité avancés.
1.2 Matériel et composition
Un pousse-seringue électrique comprend plusieurs éléments essentiels :
- Un boîtier électronique : permettant la programmation du débit et du volume.
- Un moteur électrique : assurant la progression du piston de la seringue.
- Un système de fixation de la seringue : adaptable à différents volumes (10, 20, 50 mL).
- Un écran de contrôle : affichant les paramètres (débit, volume restant, temps).
- Un système d’alarme : signalant les anomalies (occlusion, fin de perfusion, batterie faible).
- Une alimentation : secteur et batterie intégrée.
1.3 Mode d’emploi
Préparation
- Vérifier la prescription médicale (médicament, dose, débit).
- Préparer la solution médicamenteuse selon les règles d’asepsie.
- Purger la seringue pour éliminer l’air.
- Installer la seringue dans le dispositif.
Programmation
- Sélectionner le volume de la seringue 10 - 20 ou 50 ml.
- Programmer le débit prescrit.
- Vérifier les unités (mL/h ou autres).
- Valider les paramètres avant démarrage.
Administration
- Connecter la seringue au dispositif intraveineux.
- Démarrer la perfusion.
- Surveiller régulièrement le bon fonctionnement.
1.4 Précautions d’utilisation
Sécurité du patient
- Vérifier l’identité du patient.
- Respecter les règles des “5B” (bon patient, bon médicament, bonne dose, bonne voie, bon moment).
- Utiliser des lignes dédiées pour certains médicaments (ex : drogues vasoactives).
Surveillance
- Contrôler le point d’injection (risque d’extravasation).
- Surveiller les paramètres cliniques du patient.
- Vérifier les alarmes et leur cause.
Risques et incidents
- Occlusion de la ligne.
- Erreur de programmation.
- Défaillance technique.
- Interaction médicamenteuse.
2. Calculs des débits et doses
La maîtrise des calculs des doses et des débits est indispensable pour une perfusion correcte. Elle repose sur la conversion des prescriptions (souvent en µg/kg/min) en volumes à administrer (mL/h) selon la concentration préparée.
Par exemple, pour une dilution d’adrénaline de 1 mg/50 mL (0,02 mg/mL), une prescription de 0,2 µg/kg/min chez un patient de 70 kg correspond à environ 42 mL/h. Des tables spécifiques complètes peuvent aider à des calculs rapides.
2.1 Dilutions usuelles et compatibilité des médicaments en réanimation
Les solutés compatibles et les dilutions dépendent de la stabilité physico‑chimique des médicaments. Les incompatibilités et choix de solvant doivent être vérifiés systématiquement avant préparation.
Tableau 1 : Dilutions usuelles et solutés compatibles
| Médicament | Dilution usuelle (PSE) | Soluté compatible principal | Remarques importantes |
| Adrénaline | 1 mg / 50 mL | NaCl 0,9 % ou G5 % | Incompatible bicarbonate |
| Noradrénaline | 0,5 mg/mL (24 mg / 48 mL) | NaCl 0,9 % ou G5 % | Voie centrale recommandée |
| Dobutamine | 250 mg / 50 mL | NaCl 0,9 % ou G5 % | Incompatible solutions alcalines |
| Dopamine | 200 mg / 50 mL | NaCl 0,9 % ou G5 % | À standardiser |
| Midazolam | 50 mg / 50 mL | NaCl 0,9 % ou G5 % | Surveiller précipitation |
| Fentanyl | 500 μg / 50 mL | NaCl 0,9 % ou G5 % | Surveillance respiratoire |
| Insuline | 50 UI / 50 mL | NaCl 0,9 % | Tubulure dédiée |
| Héparine | 25 000 UI / 50 mL | NaCl 0,9 % | Surveillance TCA |
3. Administration veineuse périphérique vs centrale
Les catécholamines et vasopresseurs sont idéalement administrés par voie veineuse centrale pour réduire le risque de phlébite, extravasation et nécrose. L’administration par voie périphérique est associée à des complications, mais peut être envisagée temporairement dans des conditions bien définies.
Tableau 2 : Recommandations pour administration périphérique
| Médicament | Administration VVP possible? | Conditions recommandées |
| Adrénaline | Oui, temporaire | VVP fiable, monitoring serré |
| Noradrénaline | Oui, faible concentration | Débit réduit, surveillance étroite |
| Dobutamine | Oui | VVP avec bon calibre |
| autres vasopresseurs | Non recommandé | À privilégier en voie centrale |
Tableau 3 : Dilution et compatibilité des médicaments en réanimation
|
Médicament |
Dilution usuelle |
Concentration obtenue |
Soluté compatible |
Remarques |
|
Adrénaline |
1 mg / 50 mL |
0,02 mg/mL |
NaCl 0,9 % ou G5% |
Protéger de la lumière |
|
Noradrénaline |
4 à 8 mg / 50 mL |
0,08–0,16 mg/mL |
G5% (préféré) ou NaCl 0,9 % |
Voie centrale recommandée |
|
Dobutamine |
250 mg / 50 mL |
5 mg/mL |
G5% / NaCl 0,9 % |
Instable à pH alcalin |
|
Dopamine |
200 mg / 50 mL |
4 mg/mL |
G5% (préféré) |
Éviter NaCl prolongé |
|
Midazolam |
50 mg / 50 mL |
1 mg/mL |
NaCl 0,9 % / G5% |
Risque de précipitation |
|
Propofol |
Prêt à l’emploi |
10 mg/mL |
Non dilué |
Ligne dédiée obligatoire |
|
Fentanyl |
500 µg / 50 mL |
10 µg/mL |
NaCl 0,9 % / G5% |
Surveillance respiratoire |
|
Morphine |
50 mg / 50 mL |
1 mg/mL |
NaCl 0,9 % / G5% |
Adapter en insuffisance rénale |
|
Insuline |
50 UI / 50 mL |
1 UI/mL |
NaCl 0,9 % |
Tubulure spécifique recommandée |
|
Héparine |
25 000 UI / 50 mL |
500 UI/mL |
NaCl 0,9 % |
Surveillance TCA |
|
Nicardipine |
10 mg / 50 mL |
0,2 mg/mL |
G5% uniquement |
Précipite avec NaCl |
|
Amiodarone |
300 mg / 50 mL |
6 mg/mL |
G5% uniquement |
Protection lumière |
|
KCl |
1 à 2 g / 50 mL |
Variable |
NaCl 0,9 % |
Jamais en bolus IV direct |
|
MgSO₄ |
1 à 2 g / 50 mL |
Variable |
NaCl 0,9 % / G5% |
Surveillance ECG |
4. Discussion
L’utilisation du PSE améliore la précision d’administration des médicaments critiques mais expose à des risques en cas d’erreur de dilution, de choix de voie ou de calcul de débit. Les études disponibles montrent que le respect des recommandations, des protocoles et des bonnes pratiques est souvent insuffisant, nécessitant une sensibilisation accrue des équipes soignantes.
La compatibilité des médicaments avec les solvants et entre eux est un domaine où les données sont parfois partielles, ce qui requiert une expertise clinique et l’accès à des référentiels pharmaceutiques validés.
5. Conclusion
Le pousse‑seringue électrique est un dispositif indispensable pour l’administration contrôlée des médicaments en réanimation. Pour garantir la sécurité des patients, il est indispensable de maîtriser les calculs de doses, les dilutions correctes, la compatibilité physico‑chimique des médicaments, ainsi que les choix de voies d’administration. La formation continue des infirmiers et la standardisation des protocoles sont essentielles pour réduire les erreurs médicamenteuses.
Pour en savoir plus, lisez notre article en PDF : Pousse seringue électrique : reconstitution et administration des médicaments
Bibliographie
- Rooke GA, Bowdle TA. Syringe pumps for infusion of vasoactive drugs: mechanical idiosyncrasies and recommended operating procedures. Anesth Analg. 1994;78(1):150‑156. doi:10.1213/00000539‑199401000‑00024.
- Boumrar N et al. Administration des médicaments au pousse‑seringue électrique : les recommandations sont‑elles suivies ? Ann Fr Anesth Reanim. 2014;33(Suppl 2):A423‑A424. doi:10.1016/j.annfar.2014.07.723.
- Tran QK et al. Complication of vasopressor infusion through peripheral venous catheter: A systematic review and meta‑analysis. Am J Emerg Med. 2020;38(11):2434‑2443. doi:10.1016/j.ajem.2020.09.047.
- Tian DH et al. Safety of peripheral administration of vasopressor medications: A systematic review. Emerg Med Australas. 2020;32(2):220‑227. doi:10.1111/1742‑6723.13406.
- World Health Organization. Soins de supports optimisés. WHO; 2024. (PDF: procédures standard pour vasopresseurs)
©2026 - efurgences.net



