La pathologie hémorroïdaire et la fissure anale représentent les affections bénignes les plus fréquentes de la région anorectale. Leur diagnostic est essentiellement clinique, mais impose d’éliminer des pathologies organiques graves, notamment néoplasiques. La prise en charge repose d’abord sur des mesures médicales et hygiéno-diététiques, avec recours aux traitements instrumentaux ou chirurgicaux dans les formes compliquées ou résistantes.
1. Introduction
Les affections anorectales bénignes constituent un motif fréquent de consultation en médecine générale et en proctologie. Malgré leur bénignité, leur impact sur la qualité de vie est significatif, en raison de douleurs, de saignements et de troubles fonctionnels associés.
2. Pathologie hémorroïdaire
2.1. Physiopathologie
La maladie hémorroïdaire résulte de l’altération des structures vasculaires normales du canal anal. Deux mécanismes principaux sont impliqués :
- Une dégénérescence du tissu de soutien, responsable du prolapsus des coussinets hémorroïdaires
- Une dysrégulation vasculaire, associant hyperdébit artériel et stase veineuse
Ces anomalies sont favorisées par des facteurs tels que la constipation chronique, les efforts de poussée, la grossesse et la sédentarité.
2.2. Épidémiologie
La prévalence est élevée, touchant jusqu’à un tiers de la population adulte au cours de la vie. L’incidence augmente avec l’âge, avec un pic entre 45 et 65 ans, sans différence nette entre les sexes.
2.3. Manifestations cliniques
Les symptômes diffèrent selon la localisation :
Hémorroïdes internes :
- Rectorragies rouges vives
- Prolapsus (classification en 4 grades)
- Suintement et inconfort anal
Hémorroïdes externes :
- Tuméfaction douloureuse
- Thrombose hémorroïdaire aiguë
2.4. Diagnostic
- Le diagnostic est clinique, reposant sur : l’interrogatoire, l’inspection anale, le toucher rectal et l’anuscopie
- Une exploration colique est indiquée en cas de rectorragies atypiques ou chez les patients à risque de pathologie néoplasique.
2.5. Diagnostics différentiels
- Fissure anale
- Pathologies tumorales colorectales
- Maladies inflammatoires chroniques intestinales
- Abcès ou fistules anales
3. Fissure anale
3.1. Physiopathologie
La fissure anale est une ulcération longitudinale de l’anoderme, le plus souvent localisée en position postérieure. Elle est liée à : un traumatisme local (selles dures, diarrhée), une hypertonie du sphincter anal interne, responsable d’une ischémie locale et d’un retard de cicatrisation
3.2. Épidémiologie
Affection fréquente chez l’adulte jeune, sans prédominance de sexe. Elle peut également survenir chez le nourrisson.
3.3. Signes cliniques
- Douleur anale intense, rythmée par la défécation (syndrome fissuraire)
- Rectorragies minimes
- Contracture sphinctérienne
Formes chroniques : marisque sentinelle, ulcération persistante
3.4. Diagnostic
Le diagnostic est clinique, parfois limité par la douleur. L’inspection douce suffit le plus souvent.
Des explorations complémentaires sont indiquées en cas de fissure atypique (latérale) ou suspecte de pathologie sous-jacente (maladie de Crohn, infection, cancer).
4. Complications hémorroïdaires nécessitant une chirurgie en urgence
Certaines complications de la maladie hémorroïdaire relèvent d’une prise en charge chirurgicale urgente en raison du risque de nécrose, d’infection ou d’hémorragie sévère. Leur reconnaissance repose sur une sémiologie clinique caractéristique.
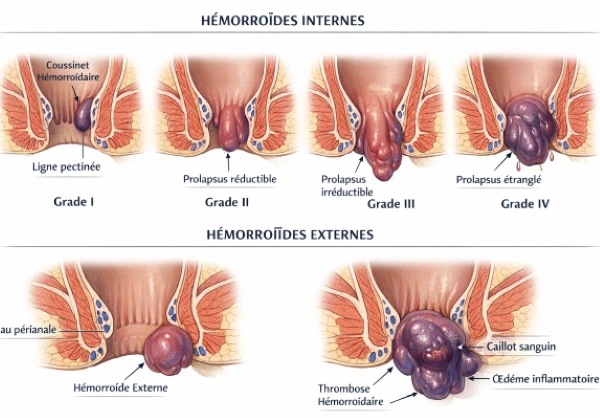
4.1 Thrombose hémorroïdaire externe aiguë compliquée
- Mécanisme : formation brutale d’un caillot dans une hémorroïde externe avec réaction inflammatoire importante.
- Sémiologie :
- Douleur brutale, intense, continue, non rythmée par la défécation
- Tuméfaction anale tendue, bleu violacé
- Œdème périnéal associé
- Hypersensibilité majeure à la palpation
- Indication chirurgicale urgente
- Douleur hyperalgique < 72 heures
- Volumineuse thrombose
→ Excision chirurgicale en urgence sous anesthésie locale
4.2 Prolapsus hémorroïdaire étranglé (incarcéré)
- Mécanisme : prolapsus irréductible avec strangulation vasculaire → ischémie.
- Sémiologie :
- Masse anale extériorisée irréductible
- Douleur intense progressive
- Œdème important
- Coloration violacée ou noirâtre (signe de souffrance)
- Parfois suintement ou saignement
- Signes de gravité : nécrose débutante, ulcération, fièvre (rare mais grave)
- Indication : → Urgence chirurgicale vraie (hémorroïdectomie)
4.3 Hémorragie hémorroïdaire sévère
- Mécanisme : rupture d’un paquet hémorroïdaire interne.
- Sémiologie :
- Rectorragies abondantes, rouges vives
- Parfois caillots
- Signes d’anémie aiguë : Pâleur, Tachycardie; Hypotension (formes graves)
- Indication :
→ Chirurgie en urgence si : saignement persistant, instabilité hémodynamique, échec du traitement conservateur
4.4 Nécrose hémorroïdaire
- Mécanisme : complication d’un prolapsus étranglé ou thrombose sévère.
- Sémiologie :
- Douleur intense puis parfois diminution paradoxale (nécrose)
- Tissus noirâtres, ulcérés
- Odeur fétide possible
- Risque infectieux
- Indication : → Exérèse chirurgicale urgente
4.5 Infection et complications septiques (rares mais graves)
- Formes : abcès périnéal secondaire, cellulite périnéale, exceptionnellement gangrène de Fournier
- Sémiologie : douleur croissante, fièvre, érythème étendu, altération de l’état général
- Indication : → Urgence médico-chirurgicale absolue (drainage + antibiothérapie IV)
| Complication | Douleur | Aspect | Urgence |
| Thrombose externe | Très intense | Nodule bleu tendu | Relative (excision <72h) |
| Prolapsus étranglé | Intense progressive | Masse irréductible violacée | Urgence vraie |
| Hémorragie sévère | Variable | Rectorragies abondantes | Urgence selon gravité |
| Nécrose | Très grave | Tissu noirâtre | Urgence absolue |
| Infection | Fébrile | Inflammation diffuse | Urgence absolue |
Conclusion
Les complications hémorroïdaires urgentes reposent sur une sémiologie dominée par la douleur intense, l’irréductibilité du prolapsus et les signes de souffrance tissulaire ou hémorragique. Leur identification rapide permet d’éviter des évolutions graves, notamment nécrotiques ou septiques, et impose une prise en charge chirurgicale adaptée en urgence.
Références
- American Society of Colon and Rectal Surgeons. Clinical Practice Guidelines, 2024
- European Society of Coloproctology (ESCP), Guidelines 2025
- Société Nationale Française de Coloproctologie (SNFCP), recommandations récentes
- Manuel MSD, version professionnelle, 2025
- La Presse Médicale Formation, 2024
- Journal of Visceral Surgery, 2024
©2026 - efurgences.net



