 Guide pratique détaillé pour l’urgentiste.
Guide pratique détaillé pour l’urgentiste.
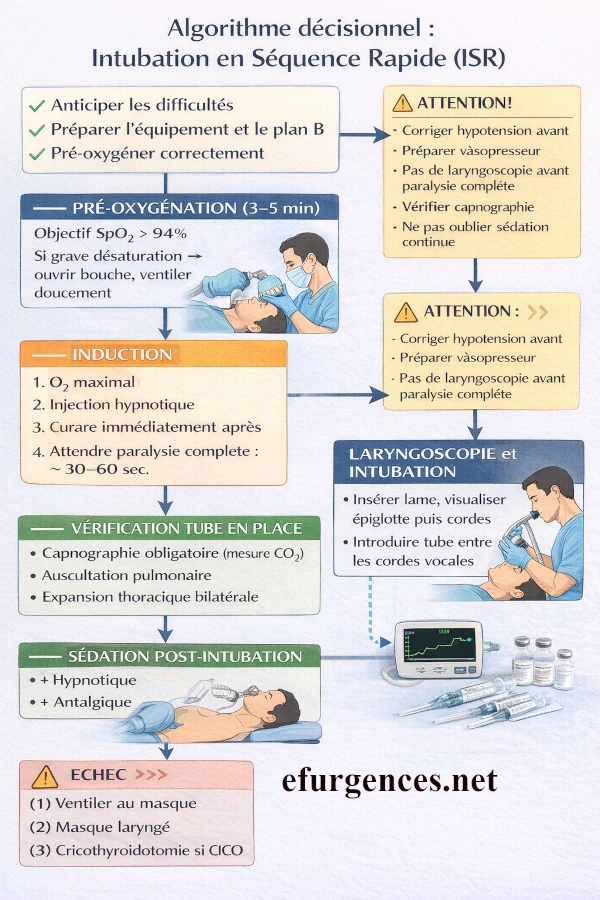
1. Définition
L’intubation en séquence rapide (ISR) ou (crush induction) est une technique d’intubation trachéale qui consiste à administrer successivement:
1. Un médicament d’induction (pour endormir le patient),
2. Un médicament curarisant (qui paralyse les muscles),
sans ventilation au masque entre les deux, sauf nécessité vitale.
L’objectif est de :
- Minimiser le risque d’inhalation du contenu gastrique,
- Optimiser les conditions de visualisation des cordes vocales,
- Réduire le temps d’apnée.
Elle est indiquée lorsque le patient est à risque d’estomac plein ou en situation d’urgence vitale.
2. Principes fondamentaux
L’ISR repose sur quatre principes essentiels :
- Anticipation des difficultés.
- Préparation rigoureuse du matériel.
- Pré-oxygénation optimale.
- Une seule tentative maîtrisée, avec plan alternatif clair.
3. Méthode pas à pas
Étape 1 : Évaluation et préparation
Avant toute injection :
- Évaluer la difficulté d’intubation.
- Préparer un plan B (dispositif supraglottique).
- Prévoir un plan C (accès chirurgical des voies aériennes si nécessaire).
- Installer une surveillance continue : électrocardiogramme, saturation en oxygène, tension artérielle, capnographie.
Vérifier :
- Fonctionnement de l’aspiration.
- Présence d’un ballon d’insufflation manuel (BAVU) avec réserve d’oxygène.
- Taille correcte du tube endotrachéal.
- Présence d’un stylet.
- Seringue pour gonfler le ballonnet.
Étape 2 : Pré-oxygénation
Administrer de l’oxygène pur pendant trois à cinq minutes.
Objectif : remplacer l’azote pulmonaire par de l’oxygène afin de prolonger le temps avant désaturation.
Chez l’enfant, la désaturation survient plus rapidement.
La pré-oxygénation doit être particulièrement rigoureuse.
En cas d’hypoxémie sévère, une ventilation douce au masque peut être nécessaire.
La manœuvre de Sellick : est-elle encore nécessaire ?
La manœuvre de Sellick consiste à appliquer une pression ferme sur le cartilage cricoïde (situé à la base du cou, juste sous le larynx) pour écraser l’œsophage contre la colonne vertébrale au moment de l’induction anesthésique. L’objectif initial était de réduire le risque d’inhalation du contenu gastrique durant l’intubation trachéale.
❌D'après les recommandations internationales récentes, la manœuvre de Sellick n’est plus considérée comme nécessaire de façon routinière.
Étape 3 : Induction
Injection intraveineuse d’un agent hypnotique (endormissement rapide).
Le choix dépend :
- De l’état hémodynamique,
- Du contexte clinique (traumatisme crânien, asthme, choc).
Étape 4 : Curarisation
Injection immédiate d’un curare (médicament paralysant les muscles).
Attendre l’installation complète de la paralysie :
- Environ 30 à 60 secondes selon la molécule.
Aucune tentative de laryngoscopie ne doit être faite avant paralysie complète.
Étape 5 : Laryngoscopie et intubation
- Introduire le laryngoscope.
- Visualiser l’épiglotte puis les cordes vocales.
- Introduire le tube entre les cordes.
- Gonfler le ballonnet.
Étape 6 : Vérification
La confirmation repose sur :
- Détection du dioxyde de carbone expiré par capnomètre (méthode de référence).
- Expansion thoracique bilatérale.
- Auscultation pulmonaire symétrique.
- Amélioration de la saturation.
Étape 7 : Sédation post-intubation
Ne jamais oublier de maintenir :
- Une sédation continue.
- Une analgésie adaptée.
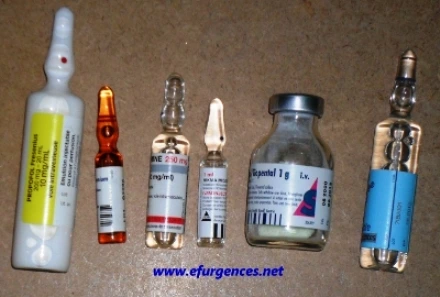
4. Médicaments utilisés en ISR
Tableau récapitulatif (adulte et enfant)
| Médicament | Dose | Avantages | Précautions | ||
|
Étomidate Hypnotique |
A 0,3 mg/kg E 0,3 mg/kg |
Stabilité hémodynamique | Suppression surrénalienne transitoire | ||
|
Kétamine Hypnotique dissociatif |
A 1–2 mg/kg E 1–2 mg/kg |
Maintient tension artérielle, bronchodilatateur | Peut augmenter pression intracrânienne (controversé) | ||
|
Propofol Hypnotique |
A 1–2 mg/kg E 1–2 mg/kg |
Induction rapide | Hypotension fréquente | ||
|
Midazolam Benzodiazépine |
A 0,1–0,3 mg/kg E 0,1 mg/kg |
Sédation | Dépression respiratoire | ||
|
Succinylcholine Curare dépolarisant |
A 1–1,5 mg/kg E 1–2 mg/kg |
Action très rapide, durée courte | Contre-indiquée en hyperkaliémie | ||
|
Rocuronium Curare non dépolarisant |
A 1–1,2 mg/kg E 1–1,2 mg/kg |
Alternative sûre | Durée longue | ||
5. Particularités pédiatriques
Chez l’enfant :
- L’oxygénation se dégrade plus vite.
- Le risque de bradycardie est plus élevé.
- Les doses sont toujours calculées au poids.
- Une surveillance étroite est indispensable.
Chez le nourrisson, la réserve pulmonaire est faible : l’apnée est mal tolérée.
6. Précautions importantes
- Corriger l’hypotension avant induction si possible.
- Préparer un vasopresseur en cas de chute tensionnelle.
- Aspirer avant la procédure si vomissements.
- Toujours annoncer un plan d’échec à l’équipe.
7. Erreurs fréquentes à éviter
❌ Mauvaise pré-oxygénation
❌ Oubli de matériel de secours
❌ Laryngoscopie avant paralysie complète
❌ Multiples tentatives prolongées
❌ Absence de confirmation par capnographie
❌ Oubli de sédation post-intubation
❌ Sous-estimation des doses chez l’enfant
8. Complications possibles
- Hypotension post-induction.
- Intubation œsophagienne.
- Désaturation sévère.
- Traumatisme dentaire.
- Intubation sélective d’une bronche.
- Arythmie cardiaque.
9. Message clé
L’objectif premier n’est pas de poser un tube, mais d’oxygéner le patient en toute sécurité.
Une ventilation efficace au masque est toujours préférable à une intubation traumatique répétée.
Intubation trachéale et sédation aux urgences
![]() Voir notre Diaporama en PDF par Dr Anis Ghaddab médecin anesthésiste :
Voir notre Diaporama en PDF par Dr Anis Ghaddab médecin anesthésiste :
Lisez nos articles en rapport :
- Pour débutants : L'intubation pas à pas
- Plus de détails : médicaments de l'anesthésie et la sédation en médecine d'urgencemédicaments de l'anesthésie et la sédation en médecine d'urgence
©mise à jour 2026 - efurgences.net