 L’électrocardiogramme (ECG) constitue un examen clé en médecine d’urgence. Il permet l’identification rapide des syndromes coronariens aigus avec sus-décalage du segment ST (STEMI), condition dont la précocité de la reperfusion conditionne le pronostic. Toutefois, l’interprétation électrocardiographique en contexte aigu demeure sujette à des erreurs diagnostiques, pouvant conduire soit à un retard de prise en charge, soit à une activation inappropriée des filières de reperfusion.
L’électrocardiogramme (ECG) constitue un examen clé en médecine d’urgence. Il permet l’identification rapide des syndromes coronariens aigus avec sus-décalage du segment ST (STEMI), condition dont la précocité de la reperfusion conditionne le pronostic. Toutefois, l’interprétation électrocardiographique en contexte aigu demeure sujette à des erreurs diagnostiques, pouvant conduire soit à un retard de prise en charge, soit à une activation inappropriée des filières de reperfusion.
1. Signes électriques typiques du STEMI
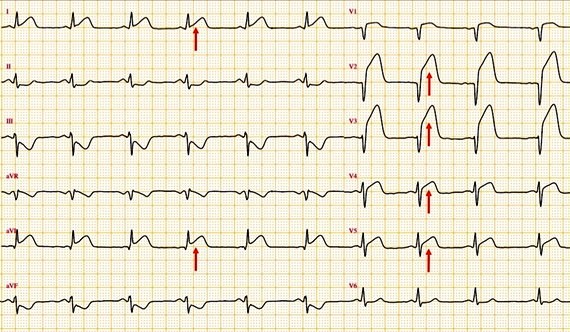
Le STEMI (ou SCA ST+) se définit par la présence d’un sus-décalage persistant du segment ST traduisant une occlusion coronaire aiguë transmurale.
1.1. Critères électrocardiographiques
Les critères classiquement retenus sont :
- Sus-décalage du segment ST au point J dans au moins deux dérivations contiguës :
- ≥ 2 mm en V2–V3 chez l’homme ≥ 40 ans
- ≥ 2,5 mm en V2–V3 chez l’homme < 40 ans
- ≥ 1,5 mm en V2–V3 chez la femme
- ≥ 1 mm dans les autres dérivations
- Topographie concordante avec un territoire coronaire (antérieur, inférieur, latéral).
1.2. Signes associés
- Miroir électrique (sous-décalage ST dans les dérivations opposées)
- Ondes T hyperaiguës précoces (larges, symétriques)
- Apparition secondaire d’ondes Q pathologiques
- Troubles du rythme ou de conduction associés (BAV, BBG, BBD)
Il convient de souligner que l’ECG est un examen dynamique : un tracé initial normal n’exclut pas un infarctus en constitution.
2. Pièges diagnostiques fréquents en pratique d’urgence
2.1. Se limiter à la recherche d’un sus-décalage ST évident
Une approche binaire « STEMI vs non-STEMI » expose au risque de méconnaître :
- Un infarctus postérieur isolé (ST↓ en V1–V3)
- Une atteinte du tronc commun (ST↓ diffus avec ST↑ en aVR)
- Un NSTEMI (SCA St-) avec modifications subtiles
- Des ondes T hyperaiguës précoces sans sus-décalage franc
La lecture doit être globale et intégrée au contexte clinique.
2.2. Confondre repolarisation précoce et infarctus aigu
La repolarisation précoce, fréquente chez le sujet jeune, peut mimer un STEMI antérieur.
Éléments en faveur d’une variante bénigne :
- Sus-décalage concave
- Encoche du point J
- Absence de miroir
- Stabilité sur ECG antérieurs
Cependant, l’analyse morphologique isolée ne suffit pas : la clinique et l’évolution sont déterminantes.
2.3. Sous-estimer les modifications dynamiques
L’ischémie myocardique peut être intermittente (spasme coronaire, occlusion fluctuante). Un ECG initial normal ou peu contributif ne doit pas rassurer en cas de douleur thoracique typique.
La répétition sériée des ECG (toutes les 15 à 30 minutes en phase aiguë) est essentielle.
2.4. Méconnaître les équivalents STEMI
Certaines situations doivent être considérées comme des urgences de reperfusion :
- BBG récent ou présumé récent avec critères de Sgarbossa positifs
- Rythme stimulé avec critères modifiés de Sgarbossa
- Infarctus postérieur isolé
- Occlusion coronaire sans sus-décalage franc (concept d’OMI – Occlusion Myocardial Infarction)
Ces situations échappent aux critères classiques et nécessitent une expertise accrue.
2.5. Rater une hyperkaliémie sévère
L’hyperkaliémie peut mimer un syndrome coronarien aigu ou un trouble de conduction primaire.
Évolution typique :
- Ondes T amples, pointues et symétriques
- Raccourcissement QT
- Élargissement progressif du QRS
- Disparition onde P
- Aspect sinusoïdal pré-terminal
Dans un contexte d’insuffisance rénale ou de choc, l’ECG peut orienter vers un traitement immédiat de l'hyperkalièmie avant confirmation biologique.
2.6. Ignorer les dérivations complémentaires
L’ECG standard 12 dérivations peut être insuffisant.
- ST↓ en V1–V3 : suspecter un infarctus postérieur → réaliser V7–V9
- STEMI inférieur : rechercher une atteinte ventriculaire droite → V3R–V4R
L’absence d’exploration complémentaire peut conduire à une sous-estimation de l’étendue ischémique et à des erreurs thérapeutiques (ex. administration de dérivés nitrés en cas d’atteinte du ventricule droit).
2.7. Méconnaître les diagnostics différentiels du sus-décalage ST
Plusieurs pathologies non coronariennes peuvent entraîner un sus-décalage ST :
- Péricardite aiguë (ST diffus, PR↓)
- Myocardite
- Tako-Tsubo (défaillance cardiaque aiguë et réversible, mimant un infarctus, déclenchée par un stress émotionnel ou physique intense)
- Embolie pulmonaire massive
- Hypothermie : onde d’Osborn ou onde J qui ressemble à une petite bosse en forme de dôme à la fin de la dépolarisation ventriculaire
L’analyse du contexte clinique reste déterminante pour éviter une activation injustifiée de la salle de coronarographie.
Discussion
Les erreurs d’interprétation électrocardiographique aux urgences relèvent souvent de biais cognitifs : ancrage diagnostique, excès de confiance face à un ECG « rassurant », ou focalisation exclusive sur le segment ST.
Une approche systématique, répétée et contextualisée permet de limiter ces écueils :
- Analyse standardisée du tracé
- Corrélation clinique immédiate
- Comparaison aux ECG antérieurs
- Réévaluation sériée
- Recours précoce à un avis spécialisé en cas de doute
©2026 - efurgences.net